Развитие ребенок при резус отрицательный
21 мая 201912145 тыс.
Татьяна Румянцева
резус-фактор
Что такое резус-фактор?
Резус-фактор — это специфический белок, который располагается на поверхности эритроцитов. Если белок на ваших клетках есть, то у вас положительный резус-фактор. Если белок на ваших клетках отсутствует, то у вас отрицательный резус-фактор.
Резус- фактор наследуется генетически, таким образом, изменить собственный резус-фактор невозможно. Важно учитывать, что отрицательный резус-фактор – это рецессивный признак (положительный – доминантный). Не углубляясь в детали, скажу, что это означает: у двух резус-положительных родителей может быть резус-отрицательный ребенок (это важно для женщины, планирующей беременность – даже если оба ваших родителя резус-положительные, это не означает, что вы на 100% резус-положительная).
Проблемы при беременности могут возникать, если у мамы отрицательный резус-фактор, а у плода положительный. Во всех остальных случаях переживать за ребёнка не следует.
У ребенка положительный резус-фактор может наследоваться только от папы (если у мамы резус-отрицательная кровь)! То есть, если у вас резус-отрицательная кровь, попросите мужа/партнера сдать анализ на резус-фактор. Если и у будущего отца ребенка резус-отрицательная кровь, переживать не стоит (у двух «отрицательных» родителей не может быть «положительного» ребенка)! Если же у мамы резус-отрицательная, а у папы резус-положительная, это повод для более пристального внимания и активных действий во время беременности.
Почему важно знать о возможности резус-несовместимости мамы и плода?
Если кровь резус-положительного плода попадает в кровоток резус-отрицательной мамы, её тело воспринимает этот белок как чужеродный и старается бороться с ним, вырабатывая антитела, которые, в свою очередь, могут проникать через плаценту к плоду и атаковать эритроциты плода. Все это может приводить к серьёзным проблемам для здоровья будущего ребенка (анемия и гемолитическая болезнь) вплоть до гибели плода или новорождённого.
Гемолитическая болезнь плода диагностируется у 0,6% новорождённых. Смертность от гемолитической болезни плода остаётся достаточно высокой. При этом достаточно простые меры профилактики развития гемолитической болезни плода позволяют снизить ее частоту, а также смертность новорождённых в десятки раз, как показывает опыт стран, внедривших эффективную систему профилактики (профилактические обследования, введение антирезусного иммуноглобулина).
Надо ли бояться проблем с резус-фактором?
Обычно проблем с первой беременностью не возникает, так как кровь мамы и плода ранее не встречались, соответственно, организм мамы не знаком с резус-белком и не производит антител против него. Если же резус-отрицательная женщина забеременеет положительным плодом второй раз без профилактики во время первой беременности, ее организм может вырабатывать антитела, что представляет серьезную угрозу для здоровья будущих детей и будущих беременностей.
Если у меня уже раньше были беременности, но не было родов, я в опасности?
Женщина может начинать вырабатывать антитела, если ранее был любой контакт с резус-положительной кровью. Это может происходить после выкидыша, внематочной беременности. Если пациентка после предыдущих потерь/прерываний беременности на ранних сроках не получала профилактику, то при последующих беременностях она находится в группе риска по развитию проблем, связанных с резус-фактором.
Что мне делать, чтобы предотвратить проблемы?
Необходимо сдать анализ на группу крови и резус-фактор при планировании беременности. Также важно знать резус-фактор отца ребенка. Если мама и папа резус-отрицательные, то проблем с несовместимостью не возникнет (беременность ведется как неосложненная). Если мама резус-отрицательная, а папа резус-положительный, есть вероятность, что ребенок также будет резус-положительным, а значит, необходим контроль за антителами и прочие профилактические мероприятия во время беременности.
При наступлении беременности рекомендуется сдавать антирезусные антитела раз в месяц до 28 недель беременности, чтобы отследить тот момент, когда и если у мамы начнут вырабатываться антитела, которые могут представлять угрозу для плода.
Ещё одним важнейшим фактором профилактики является введение антирезусного иммуноглобулина во время беременности (в 28-32 недели беременности или далее на любом сроке, если не был введен ранее).
Введение иммуноглобулина препятствует выработке собственных антител организмом мамы при контакте с кровью ребёнка.
Иммуноглобулин водится в следующих ситуациях:
- третий триместр беременности (если мама резус-отрицательная, а папа резус-положительный),
- в течение 72 часов после рождения резус-положительного ребёнка (резус ребенка определяется сразу после рождения),
- выкидыш или аборт в первом триместре беременности,
- после проведения инвазивных процедур (амниоцентез, биопсия ворсин хориона),
- кровотечение во время беременности,
- травмы во время беременности,
- попытка наружного акушерского поворота при тазовом предлежании плода.
Введение иммуноглобулина в данных ситуациях является профилактикой резус-несовместимости для следующей беременности, поэтому так важно не забывать об этом. Ранее считалось, что резус-отрицательной женщине крайне сложно выносить более, чем одного ребенка. На сегодняшний день (благодаря успехам профилактики) ограничений по количеству беременностей и детей нет, если все меры приняты своевременно и правильно.
Есть еще одна опция, которая позволяет на самых ранних сроках беременности определиться с дальнейшей тактикой ведения. Современные технологии позволяют определить резус-принадлежность плода на самых ранних сроках беременности (в первом триместре). Точность анализа составляет 98-100%, анализ проводится по крови мамы. При отрицательном резус-факторе плода можно «выдохнуть», проблем с резус-несовместимостью в данную беременность не предвидится!
Что же делать, если гемолитическая болезнь плода развилась?
Самым эффективным методом лечения является переливание крови плоду (который еще находится внутри мамы!). Если есть возможность, производят несколько переливаний, стараясь дать возможность женщине доносить беременность до 37 недель. При ухудшении состояния плода в индивидуальном порядке может приниматься решение и о более раннем родоразрешении.
Краткая шпаргалка: что делать, если у меня резус-отрицательная кровь?
- Попросите у мужа/планируемого отца ребенка сдать кровь. Если он «отрицательный», проблем нет! Если «положительный», надо быть начеку!
- Помним о важности введения антирезусного иммуноглобулина после КАЖДОЙ беременности (внематочной/аборта/выкидыша/родов (если ребенок «положительный» или мы не знаем резус-фактор плода).
- При планировании первой беременности ничего, кроме определения резус-фактора отца ребенка, сдавать не надо.
- Если отец ребенка «положительный», варианта ведения беременности 2:
а) делаем неинвазивное определение резус-принадлежности плода в первом триместре. Если плод «отрицательный», выдыхаем. Если «положительный», сдаем антирезусные антитела ежемесячно до 28 недель, в 28 недель вводим антирезусный иммуноглобулин.
б) если не делали неинвазивную диагностику, то сдаем антирезусные антитела ежемесячно до 28 недель, в 28 недель вводим антирезусный иммуноглобулин.
- Если во время беременности возникает кровотечение/необходимость инвазивных манипуляций (амниоцентез и прочие), травмы живота, это повод для введения дополнительной дозы иммуноглобулина (если резус-принадлежность плода положительная или неизвестна).
- После родов в роддоме определяется резус-принадлежность плода. Если ребенок «отрицательный», выдыхаем. Если «положительный», необходимо введение еще одной дозы иммуноглобулина.
- И так каждый раз при каждой последующей беременности!
Личный опыт!
Вы часто спрашиваете о моем опыте в разных ситуациях! Делюсь! Я резус-отрицательная, муж резус-положительный, беременности у меня было 4:
Беременность 1: Неразвивающаяся беременность, прерывание в сроке 12 недель, введение антирезусного иммуноглобулина.
Беременность 2: Определение антител раз в месяц, введение иммуноглобулина в 30 недель, роды, ребенок «положительный», введение иммуноглобулина после родов.
Беременность 3: Самопроизвольное прерывание беременности в сроке 9 недель, введение антирезусного иммуноглобулина.
Беременность 4: Определение антител раз в месяц, введение иммуноглобулина в 28 недель, роды, ребенок «положительный», введение иммуноглобулина после родов.
Никаких сомнений относительно необходимости введения иммуноглобулина у меня не было и у вас быть не должно.
Это одно из важнейших достижений перинатальной медицины, пожалуйста, пользуйтесь им, чтобы избежать тяжелых осложнений, которых вполне реально избежать!
Источники:
- ACOG Practice Bulletin No. 192 Summary: Management of Alloimmunization During Pregnancy
- Клинические рекомендации (протоколы лечения) «Резус-сенсибилизация. Гемолитическая болезнь плода»
Источник
Резус-фактор – это антиген (или белок), который находится на поверхности эритроцитов (красных кровяных телец). Его обнаружили всего лишь лет 35 назад. А заодно и выяснили, что около 85% мужчин и женщин имеют этот резус-фактор и, следовательно, являются резус-положительными. А остальные 15%, соответственно, резус-фактора не имеют и называются резус-отрицательными.
В обычной жизни ни наличие, ни отсутствие резус-фактора никакой особой роли не играет. Он становится важен лишь при таких чрезвычайных обстоятельствах, как, например, переливание крови или беременность.
— если у будущей мамы резус-фактор отрицательный, а у папы – положительный, ребенок может унаследовать как мамин резус, так и папин, тут вероятность 50х50;
— если он унаследует мамин отрицательный, тогда все хорошо, и никакой опасности нет;
— если у мамы и папы отрицательный (это хороший вариант), то у ребенка может быть как отрицательный, так и положительный резус;
— если папин положительный, а мамин отрицательный, тогда возникает угроза резус-конфликта.
Резус-конфликт — это несовместимость крови матери и ее плода.
Резус-фактор плода преодолевает плацентарный барьер и попадает в кровь матери. А ее организм, «не узнавая плод» и воспринимая его как что-то чужеродное, начинает вырабатывать защитные антитела. Эти антитела проникают через плаценту и начинают «сражаться» с эритроцитами будущего ребенка, уничтожая их. Это может привести к выкидышу, если материнский организм будет отторгать плод. И к тому, что в крови будущего малыша начнет вырабатываться большое количество билирубина, вещества, окрашивающего кожу в желтый цвет и приводящего к желтухе новорожденных. Также билирубин может повредить мозг будущего ребенка, вызвать у него нарушения в развитии слуха и речи. Кроме того, так как эритроциты в крови плода будут постоянно уничтожаться, его печень и селезенка ускорят выработку красных кровяных телец, резко увеличиваясь в размерах. В этой гонке они, однако, неизбежно проиграют, и в результате у будущего ребенка может начаться анемия, вызванная угрожающе низким содержанием эритроцитов и гемоглобина. Помимо этого, резус-конфликт может вызвать врожденную водянку(отечность) плода и даже привести к его гибели.
Но, к счастью, наука далеко продвинулась, и существуют меры профилактики и способы лечения резус-конфликта.
1) Надо как можно раньше узнать свою группу крови и свой резус-фактор, а также группу и резус будущего отца. Иногда резус-конфликт начинается и при несовместимости крови мамы и малыша по группе, например, если у матери группа крови 0, а у будущего ребенка А или В. К счастью, подобная несовместимость менее опасна и не предвещает серьезных осложнений.
2) Если у обоих родителей резус одинаковый, поводов для волнений нет.
3) Если же у мамы он отрицательный, а у папы положительный, ей придется регулярно проходить через такую процедуру, как анализ крови из вены. Так врачи смогут постоянно контролировать количество антител в вашей крови и заметить начало резус-конфликта. До 32-й недели беременности кровь следует сдавать один раз в месяц, с 32-й до
35-й – дважды в месяц, а затем вплоть до дня родов еженедельно.
4) Если все-таки резус-конфликт начнется , то специалисты могут прибегнуть к различным мерам по спасению малыша. В некоторых случаях вызываются преждевременные роды и делается обменное переливание крови новорожденному – врачи вводят ему кровь такой же группы, но с отрицательным резусом. Эту операцию проводят в течение 36 часов после рождения ребенка.
5) Также существует возможность уменьшить риск развития резус-конфликта при последующих родах. Например, с помощью введения специальной вакцины – антирезус-иммуноглобулина сразу же (в течение 72 часов) после первых родов или прерванной беременности. Принцип действия этого препарата основан на том, что он «связывает» агрессивные тела в крови матери и выводит их из ее организма. После этого они уже не могут угрожать здоровью и жизни будущего малыша. Если же по какой-то причине резус-антитела не вводились профилактически, такую «прививку» можно сделать и во время беременности. Введение антирезус-иммуноглобулина делают и после пункции плодного пузыря, амниоцентеза и оперативного вмешательства при внематочной беременности.
Антитела вырабатываются постепенно, поэтому есть большая вероятность того, что первый ребенок родится вполне здоровым. Концентрация антител к концу беременности может не достигать того уровня, при котором начинается повреждение плода. Однако антитела, раз зародившись, остаются в крови довольно долго, а потому риск резус-конфликта при последующих беременностях резко возрастает.
Кроме того, если резус-отрицательной женщине (девушке или даже девочке) когда-то по ошибке перелили резус-положительную кровь, в ее крови уже есть антитела, а потому резус-конфликт может развиться уже при первой беременности.
Для резус-отрицательной женщины существуют несколько правил, которые позволяют повысить вероятность нормального течения беременности.
1. Любое переливание крови должно проходить с обязательным учетом резус-принадлежности.
2. Если есть выбор, то лучше беременеть от резус-отрицательного партнера.
3. Необходимо избегать абортов от резус-положительного мужчины, поскольку антитела образуются с самого начала беременности. Поэтому бывает так, что детей у женщины нет, а антитела уже циркулируют в крови, поджидая появления чужеродного белка.
4. При развитии беременности резус-отрицательная женщина должна вставать на учет как можно раньше и регулярно сдавать кровь на резус-антитела.
5. При возникновении резус-конфликта женщина должна тщательно выполнять назначения акушера по лечению.
Чтобы свести к минимуму риск резус-конфликта при последующей беременности, перерыв между родами и последующей беременностью должен быть значительным — не менее 5-8 лет.
Из всего этого можно сделать такой вывод.
Если женщина резус-положительна, никакого резус-конфликта у нее быть не может, ибо у нее самой есть реузс, и к нему не могут образовываться антитела.
Группы крови тоже кодируются специальными белками на поверхности клеток крови.
1 группа (0) означает отсутствие этих белков – «отрицательная» кровь.
2 – группа А, белок А.
3 – группа В.
4 – группа АВ.
Если у женщины нет какого-то белка, который есть у мужа, у ребенка тоже может быть отцовский белок, и у отрицательной по этому белку женщины могут образовываться антитела и действовать, как при резус-конфликте. Такая ситуация развивается гораздо реже, чем резус-конфликт, но о ней тоже надо помнить и определять уровень антител к группам крови тоже начиная с 7 недель беременности.
Конфликт может быть, если у женщины:
1 группа крови (0), а у мужчины – 2 (антитела к белку А), 3 (к белку В), четвертая (к обоим антитегам);
2 (А), а у мужчины 3 (В) или 4 (АВ) – антитела к антигену В;
3 группа (В), а у мужчины 2 (А) или 4 (АВ) – антитела к антигену А.
Так что несовместимости по резус-фактору и группам крови нет как таковой, и разные резусы не означают невозможности забеременеть и выносить здорового ребенка.
Источник
Чем опасен резус-конфликт? Можно ли рожать, если резус отрицательный?
Резус-фактор — это особый белок, находящийся на поверхности красных кровяных тел — эритроцитов. Если этот белок есть, то кровь бывает резус-положительной, а если его нет — резус-отрицательной. Отсутствие или наличие резус-фактора никакого влияния на самочувствие человека не оказывают, однако у женщин при наступлении беременности может возникнуть резус-конфликт, который представляет серьезную опасность плоду.
Возникает резус-конфликт, когда резус у матери отрицательный, а у отца — положительный. Если ребенок унаследует положительный резус-фактор отца, то организм женщины с резус-отрицательной кровью может воспринять беременность как нечто чужеродное и начнет вырабатывать антитела, которые начнут «атаковать» чужие клетки. Эти клетки проникают в кровь ребенка и начинают уничтожать резус-положительные эритроциты, функция которых доставлять кислород к тканям и органам развивающегося младенца.
Нехватка кислорода для только-только начинающего формироваться плода трагична. Чаще всего такая беременность заканчивается выкидышем, рождением недоношенных детей и даже мертворождения. Даже если малыш выживает, он рискует родиться тяжелобольным. У него могут пострадать мозг, сердце, печень, почки и центральная нервная система. Поэтому при такой беременности необходимо постоянно наблюдаться у гинеколога и не отказываться от лечения.
Резус-фактор — генетическая особенность организма, он передается по наследству, так же, как цвет кожи и глаз. От группы крови резус не зависит. Никакими лекарственными средствами и другими способами терапией изменить резус-фактор нельзя, он остается таким же до конца жизни.

Желтуха у новорожденного при резус-конфликте с матерью
Если у беременной резус положительный, то опасаться осложнений во время беременности ей не стоит. Резус — конфликта у нее просто не может быть. Если даже у отца кровь будет резус-отрицательная, и она передастся по наследству ребенку, резус — конфликта при беременности у женщины не будет.
Волноваться следует только в том случае, если у женщины, планирующей родить ребенка, резус отрицательный. Идеальный вариант в таких случаях, когда у мужчины резус-фактор тоже отрицательный. Если же у него резус положительный, то наверняка у ребенка он тоже будет таким же, как у отца. Положительный резус крови является доминантным и как более сильный признак чаще передается по наследству.
По статистике, людей с положительным резусом на свете большинство — около 85%, а обладателей отрицательного резуса всего лишь 15%. Отказываться рожать, если у женщины резус отрицательный, а беременность наступила от мужчины с резус-положительной кровью, конечно, не следует. Особенно если у женщины эта первая беременность.
Шанс возникновения резус-конфликта у первородящих женщин ничтожно мал, он составляет лишь 1,5%. Но вот планировать вторую и третью беременность женщинам с отрицательным резусом крови надо заранее. Дело в том, что при каждой последующей беременности содержание в крови антител, которые уничтожают резус- положительные эритроциты, заметно увеличивается. Они ко второй и третьей беременности уже успевают вырасти до крупных размеров и намного легче проникают в кровь малыша.
Любая беременность и переливание крови повышают количество антител в крови женщины с отрицательным резусом. Риск возникновения резус — конфликта во много раз увеличивается после аборта, выкидыша и внематочной беременности. Поэтому после родов, переливания крови, аборта и выкидыша женщинам с отрицательным резусом обязательно надо не позднее 3-х суток сделать внутримышечное введение антирезусного иммуноглобулина.

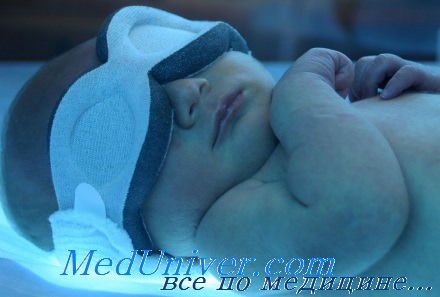
Фототерапия желтухи у новорожденного рожденного у резус-отрицательной матери
После наступления беременности женщине, имеющей риск возникновения резус-конфликта, необходимо:
— Прийти в женскую консультацию и встать на учет сразу же, как узнали о беременности.
— Сдавать кровь из вены на определение уровня антител регулярно, начиная с 8-ой недели беременности.
— Своевременно проходить УЗИ, кардиинтервалографию (КТГ) и доплерометрию, сдавать анализы, которые назначит гинеколог. Обязательно посещать врача в дни, которые он укажет и строго соблюдать все его предписания.
— Не отказываться от введения антирезусного иммуноглобулина на 28-ой недели беременности, а при возникновении осложнений и после 6-ой недели. Эти процедуры помогают предотвратить выработку антител.
Если у ребенка резус будет положительный, после родов новоиспеченной мамаше следует повторно сделать введение антирезусного иммуноглобулина для профилактики возникновения резус-конфликта при последующих беременностях. В случаях, когда ребенок родился путем кесарева сечения или рождения двойни введение антирезусного иммуноглобулина необходимо проводить два раза.
К счастью, сегодня в арсенале у врачей имеются новые препараты и методы, которые значительно снижают риск внутриутробной гибели малыша у матери с отрицательным резусом. Уже в начальных сроках беременности по анализу крови гинеколог может определить наличие резус-конфликта, а по результатам УЗИ выявить насколько страдает от этого малыш.
Если УЗИ показывает наличие гемолитической болезни у плода, таких как увеличение скорости кровотока в головном мозгу или размеров печени, для более точной диагностики заболевания применяют кордоцентез или амниоцентез. Во время кордоцентеза берут на анализ кровь плода из вены пуповины под контролем УЗИ для определения ее группы и резуса, уровня гемоглобина и билорубина, количества антител на эритроцитах и других показателей. При амниоцентезе берут на анализ порцию околоплодных вод и определяют его состав, по которым выявляют готовность плода к внутриутробной жизни.
К сожалению, эти методы диагностики могут привести к осложнениям, но других методов для выявления степени тяжести осложнений резус-конфликта ученые еще не придумали. С помощью них появляется реальная возможность своевременно назначить лечение и помощь малышу сохранить здоровье, а без лечения гемолитическая болезнь плода приводит к внутриутробной гибели малыша.
— Вернуться в оглавление раздела «Акушерство»
Автор: Искандер Милевски
Источник


