Развитие ребенка с гемолитической болезнью
Гемолитическая болезнь новорожденных (ГБН) – патологическое состояние ребенка (плода), которое сопровождается распадом (гемолизом) эритроцитов, обусловленным несовместимостью его крови с материнской по эритроцитарным антигенам.
Оставьте заявку и в течение нескольких минут мы подберем вам проверенного врача и поможем записаться к нему на прием. Или подберите врача самостоятельно, нажав на кнопку «Найти врача».
Найти врача
Общая информация
Эритроциты – клетки красного цвета, которые являются форменными элементами крови человека. Они выполняют очень важную функцию: доставляют кислород из легких к тканям и осуществляют обратный транспорт углекислого газа.
На поверхности эритроцитов находятся агглютиногены (белки-антигены) двух типов А и В, а плазме крови присутствуют антитела к ним – агглютинины α и ß – анти-А и анти-В соответственно. Различные комбинации этих элементов служат основой для выделения четырех групп по системе АВ0:
- 0(I) – нет обоих белков, есть антитела к ним;
- A (II) – есть белок А и антитела к В;
- B (III) – есть белок В и антитела к А;
- AB (IV) – есть оба белка и нет антител.
На оболочке эритроцитов находятся и другие антигены. Наиболее значимый из них – антиген D. При его наличии считается, что кровь обладает положительным резус-фактором (Rh+), а при отсутствии – отрицательным (Rh-).
Группа крови по системе АВ0 и резус-фактору имеет огромное значение во время беременности: конфликт крови матери и ребенка приводит к агглютинации (склеиванию) и последующему разрушению красных клеток, то есть к гемолитической болезни новорожденных. Она обнаруживается у 0,6% детей и без адекватной терапии приводит к тяжелым последствиям.
Причины
Причина гемолитической болезни новорожденных – конфликт крови ребенка и матери. Он возникает при следующих условиях:
- у женщины с резус-отрицательной (Rh-) кровью развивается резус-положительный (Rh+) плод;
- у будущей матери кровь относится к 0(I) группе, а у ребенка – к А(II) либо В(III);
- имеет место конфликт по другим антигенам.
В большинстве случаев ГБН развивается из-за резус-конфликта. Существует мнение, что несовместимость по системе АВ0 встречается еще чаще, но из-за легкого течения патологии ее не всегда диагностируют.
Резус-конфликт провоцирует гемолитическую болезнь плода (новорожденного) только при условии предшествующей сенсибилизации (повышения чувствительности) организма материи. Сенсибилизирующие факторы:
- переливание Rh+ крови женщине с Rh- независимо от возраста, в котором оно было осуществлено;
- предыдущие беременности, в том числе и прерванные после 5-6 недели, – риск развития ГБН увеличивается с каждыми последующими родами, особенно если они были осложнены отслойкой плаценты и хирургическими вмешательствами.
При гемолитической болезни новорожденных с несовместимостью по группе крови, сенсибилизация организма происходит в повседневной жизни – при употреблении некоторых продуктах, во время вакцинации, в результате инфекций.
Еще один фактор, повышающий риск патологии, – нарушение барьерных функций плаценты, происходящее в результате наличия хронических заболеваний у беременной женщины, неправильного питания, вредных привычек и так далее.
Патогенез
Патогенез гемолитической болезни новорожденных связан с тем, что иммунная система женщины воспринимает элементы крови (эритроциты) плода в качестве чужеродных агентов и вырабатывает антитела для их уничтожения.
При резус-конфликте Rh-положительные эритроциты плода проникают в кровь матери с Rh-. В ответ ее организм вырабатывает антирезус-антитела. Они проходят сквозь плаценту, попадают в кровь ребенка, связываются с рецепторами на поверхности его эритроцитов и уничтожают их. При этом в крови плода существенно снижается количество гемоглобина и повышается уровень неконъюгированного (непрямого) билирубина. Так развиваются анемия и гипербилирубинемия (гемолитическая желтуха новорожденных).
Непрямой билирубин – желчный пигмент, обладающий токсичным действием на все органы, – почки, печень, легкие, сердце и так далее. При высокой концентрации он способен проникать через барьер между кровеносной и нервной системами и повреждать клетки мозга, вызывая билирубиновую энцефалопатию (ядерную желтуху). Риск поражения мозга при гемолитической болезни новорожденных увеличивается в случае:
- снижения уровня альбумина – белка, который обладает способностью связывать и обезвреживать билирубин в крови;
- гипогликемии – дефицита глюкозы;
- гипоксии – нехватки кислорода;
- ацидоза – увеличения кислотности крови.
Непрямой билирубин повреждает клетки печени. В результате в крови возрастает концентрация конъюгированного (прямого, обезвреженного) билирубина. Недостаточное развитие у ребенка желчных протоков приводит к его плохому выведению, холестазу (застою желчи) и гепатиту.
Из-за выраженной анемии при гемолитической болезни новорожденных могут возникнуть очаги экстрамедуллярного (внекостномозгового) кроветворения в селезенке и печени. В итоге эти органы увеличиваются, а в крови появляются эритробласты – незрелые эритроциты.
Продукты гемолиза красных кровяных телец накапливаются в тканях органов, обменные процессы нарушаются, и возникает дефицит многих минеральных веществ – меди, кобальта, цинка, железа и других.
Патогенез ГБН при несовместимости по группе крови характеризуется сходным механизмом. Отличие состоит в том, что белки А и В созревают позже, чем D. Поэтому конфликт представляет опасность для ребенка ближе к концу беременности. У недоношенных детей распад эритроцитов не возникает.
Симптомы
Гемолитическая болезнь новорожденных протекает в одной из трех форм:
- желтушной – 88% случаев;
- анемической – 10%;
- отечной – 2%.
Признаки желтушной формы:
- желтуха – изменение цвета кожи и слизистых оболочек в результате накопления пигмента билирубина;
- снижение гемоглобина (анемия);
- увеличение селезенки и печени (гепатоспленомегалия);
- вялость, снижение рефлексов и тонуса мышц.
При конфликте по резусу желтуха возникает сразу после рождения, по AB0-системе – на 2-3 сутки. Оттенок кожи постепенно меняется от апельсинового до бледно-лимонного.
Если показатель непрямого билирубина в крови превышает 300 мкмоль/л, на 3-4 сутки может развиться ядерная гемолитическая желтуха у новорожденных, которая сопровождается поражением подкорковых ядер мозга. Ядерная желтуха характеризуется четырьмя этапами:
- Интоксикация. Для нее характерны потеря аппетита, монотонный крик, двигательная слабость, рвота.
- Поражение ядер. Симптомы – напряженность затылочных мышц, резкий крик, набухание родничка, тремор, опистотонус (поза с выгибанием спины), исчезновение некоторых рефлексов, брадикардия.
- Мнимое благополучие (улучшение клинической картины).
- Осложнения гемолитической болезни новорожденных. Появляются в конце 1 – начале 5 месяца жизни. Среди них – параличи, парезы, глухота, ДЦП, задержка развития и так далее.
На 7-8 день гемолитической желтухи у новорожденных могут возникнуть признаки холестаза:
- обесцвечивание кала;
- зеленовато-грязный оттенок кожи;
- потемнение мочи;
- повышение в крови уровня прямого билирубина.
При анемической форме клинические проявления гемолитической болезни новорожденных включают:
- анемию;
- бледность;
- гепатоспленомегалию;
- незначительное повышение или нормальный уровень билирубина.
Анемическая форма характеризуется наиболее легким течением – общее самочувствие ребенка почти не страдает.
Отечный вариант (внутриутробная водянка) – самая тяжелая форма ГБН. Признаки:
- бледность и сильный отек кожи;
- большой живот;
- выраженное увеличение печени и селезенки;
- вялость мышц;
- приглушение тонов сердца;
- расстройства дыхания;
- тяжелая анемия.
Отечная гемолитическая болезнь новорожденных приводит к выкидышам, мертворождению и гибели детей.
Диагностика
Диагностика ГБН возможна в пренатальный период. Она включает:
- Сбор анамнеза – уточнение количества предыдущих родов, выкидышей и переливаний, выяснение информации о состоянии здоровья старших детей,
- Определение резус-фактора и группы крови беременной, а также отца ребенка.
- Обязательное выявление противорезусных антител в крови женщины с Rh- не менее 3 раз за период вынашивания ребенка. Резкие колебания цифр считаются признаком конфликта. При несовместимости АВ0-системе контролируется титр аллогемагглютининов.
- УЗИ-сканирование – показывает утолщение плаценты, многоводие, увеличение печени и селезенки плода.
При высоком риске гемолитической болезни новорожденных на 34 неделе проводится амниоцентез – забор околоплодных вод через прокол в пузыре. При этом определяется плотность билирубина, уровень антител, глюкозы, железа и других веществ.
После рождения диагноз ГБН ставится на основании клинических симптомов и лабораторных исследований. Анализ крови показывает:
- уровень билирубина выше 310-340 мкмоль/л сразу после рождение и его рост на 18 мкмоль/л каждый час;
- концентрацию гемоглобина ниже 150 г/л;
- снижение числа эритроцитов с одновременным повышением эритробластов и ретикулоцитов (незрелых форм кровяных телец).
Также проводится проба Кумбса (показывает количество неполных антител) и отслеживается уровень противорезусных антител и аллогемагглютининов в крови матери и грудном молоке. Все показатели проверяются несколько раз в сутки.
Гемолитическая болезнь новорожденных дифференцируется от анемии, тяжелой асфиксии, внутриутробной инфекции, физиологической желтухи и других патологий.
Лечение
Лечение тяжелой гемолитической болезни новорожденных в пренатальный период осуществляется путем переливания эритроцитарной массы плоду (через вену пуповины) либо с помощью заменного переливания крови (ЗПК).
ЗПК – процедура поочередного выведения крови ребенка небольшими порциями и введения донорской крови. Она позволяет удалить билирубин и материнские антитела, одновременно восполнив потери эритроцитов. Сегодня для ЗПК используется не цельная кровь, а эритроцитарная масса, смешанная с замороженной плазмой.
Показания к ЗПК для доношенных детей с диагнозом «гемолитическая желтуха новорожденных»:
- билирубин в пуповинной крови выше 60 мкмоль/л и увеличение этого показателя на 6-10 мкмоль/л каждый час, уровень пигмента в периферической крови – 340 мкмоль/л;
- гемоглобин ниже 100 г/л.
В некоторых случаях процедуру повторяют через 12 часов.
Другие методы, применяемые для лечения ГБН новорожденных:
- гемосорбция – фильтрация крови через сорбенты, очищающие ее от токсинов;
- плазмаферез – удаление из крови части плазмы вместе с антителами;
- введение глюкокортикоидов.
Лечение ГБН при легком и среднетяжелом течении, а также после ЗПК или очищения крови включает медикаментозные средства и фототерапию.
Лекарства, используемые при гемолитической болезни новорожденных:
- белковые препараты и глюкоза внутривенно;
- индукторы печеночных ферментов;
- витамины, улучшающие работу печени и активизирующие обменные процессы, – Е, С, группы В;
- желчегонные средства в случае сгущения желчи;
- переливание эритроцитарной массы;
- сорбенты и очистительные клизмы.
Фототерапия – процедура облучения тела ребенка флуоресцентной лампой с белым или синим светом, в ходе которой непрямой билирубин находящейся в коже окисляется, а затем выводится из организма.
Отношение к грудному вскармливанию при ГБН у новорожденных неоднозначное. Ранее считалось, что ребенка можно прикладывать к груди только через 1-2 недели после рождения, поскольку к этому моменту в молоке уже нет антител. Сегодня врачи склоняются к тому, чтобы кормление грудью начиналось с первых дней, поскольку антирезусные антитела разрушаются в желудке ребенка.
Прогноз
Последствия гемолитической болезни новорожденных зависят от характера течения. Тяжелая форма может привести к гибели ребенка в последние месяцы беременности или в течение недели после рождения.
Если развивается билирубиновая энцефалопатия возможны такие осложнения, как:
- церебральный паралич;
- глухота, слепота;
- задержка развития.
Перенесенная гемолитическая болезнь новорожденных в старшем возрасте провоцирует склонность к частым заболеваниям, неадекватные реакции на вакцинацию, аллергию. У подростков наблюдаются снижение работоспособности, апатия, тревожность.
Профилактика
Профилактика гемолитической болезни новорожденных направлена на предупреждение сенсибилизации женщины. Основные меры – переливание крови только с учетом резус-фактора, недопущение абортов и так далее.
Поскольку главным сенсибилизирующим фактором при резус-конфликте являются предыдущие роды, в течение суток после появления первого ребенка с Rh+ (либо после аборта) женщине необходимо ввести препарат с иммуноглобулином анти-D. Благодаря этому эритроциты плода быстро выводятся из кровотока матери и не провоцируют образование антител при последующих беременностях. Недостаточная доза средства или его позднее введение существенно снижают эффективность процедуры.
Профилактика ГБН во время беременности при выявлении Rh-сенсибилизации включает:
- неспецифическую гипосенсибилизацию – введение детоксикационных, гормональных, витаминных, антигистаминных и других препаратов;
- гемосорбцию, плазмаферез;
- специфическую гипосенсибилизацию – пересадку лоскута кожи от мужа;
- ЗПК на сроке 25-27 недель с последующим экстренным родоразрешением.
Liqmed напоминает: чем раньше вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений.
Найти врача

У семи из десяти появившихся на свет детей врачи родильных домов выявляют желтушность кожи. Одни малыши уже рождаются с желтухой, а другие желтеют спустя часы или даже дни после рождения.
В 90% случаев все заканчивается благополучно: подтверждается диагноз физиологической желтухи новорожденных. Но в 10% случаев врачи вынуждены констатировать факт наличия у младенца врожденного или приобретенного, часто тяжелого заболевания, ставшего причиной окрашивания кожи и слизистых оболочек в желтый цвет. Одним из таких заболеваний является гемолитическая болезнь новорожденных.
Оглавление:
Понятие и механизм развития ГБН
Причины развития гемолитической болезни
Формы гемолитической болезни новорожденных
Гемолитическая болезнь: последствия и осложнения
Пре- и постнатальная диагностика ГБН
Гемолитическая болезнь новорожденных: лечение
Рекомендуем прочитать:
Желтуха новорожденных: причины, лечение и последствия
ПОНЯТИЕ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННЫХ (ГБН)
Гемолитическая болезнь плода и новорожденного – это врожденное заболевание, которое может заявить о себе и когда младенец еще находится в утробе матери, и когда он уже появился на свет.
По своей сути это иммунологическое противостояние двух родственных организмов – организма матери и организма ребенка. Причина этого конфликта, как ни парадоксально, – несовместимость крови матери с кровью плода, в результате которой разрушаются эритроциты ребенка.
Механизм развития ГБН
Оболочка эритроцита человека «заселена» различными антигенами (АГ), их более 100 видов. Ученые сгруппировали все АГ в эритроцитарные системы, которых известно уже более 14 (АВ0, Rh, Кид, Келл, Даффи и др.).
В систему резус (Rh) входят АГ, ответственные за резусную принадлежность крови: Rh (+) или Rh (-). В систему АВ0 – АГ, определяющие групповую принадлежность крови человека: В и А. Антигены обеих этих систем способны и готовы при встрече с соответствующими антителами (АТ) мгновенно запустить иммунный ответ. В крови в норме АТ к АГ своих родных эритроцитов отсутствуют.
Что же происходит при гемолитической болезни плода и новорожденного? В кровь ребенка через плаценту из крови матери проникают АТ, подходящие, как ключ к замку, к антигенам эритроцитов плода. Их встреча дает старт иммунной реакции, результат которой – гемолиз (разрушение) эритроцитов ребенка. Но откуда в крови матери взялись АТ к эритроцитарным АГ ребенка?
ПРИЧИНЫ РАЗВИТИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ
Гемолитическая болезнь: причины при конфликте по системе резус
Эта форма ГБН развивается в том случае, если сенсибилизированная женщина с Rh (-) кровью беременна плодом с Rh (+) кровью.
Что означает термин «сенсибилизированная»? Это означает, что в кровь женщины уже хотя бы однажды попадали Rh (+) эритроциты, например, при предыдущих беременностях Rh (+) плодом, закончившихся родами, абортом или выкидышем. Эритроциты плода проникают через плаценту в кровеносное русло матери и во время беременности (особенно активно на 37–40 неделях), и во время родов. Сенсибилизация могла произойти при переливании крови, пересадке органов.
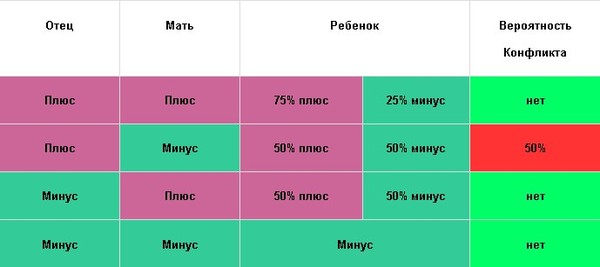
В таблице представлена вероятность развития Rh-конфликта между матерью и плодом.
 На первое «знакомство» с чужими эритроцитами организм матери реагирует выработкой соответствующих антител. С этого момента антитела циркулируют в крови матери и «ждут новой встречи» с чужеродными Rh (+) эритроцитами. И если первая встреча антител с антигенами могла закончиться вполне благополучно, то вторая и все последующие будут представлять собой агрессивное, обостряющееся с каждым разом противостояние, поражающее ребенка.
На первое «знакомство» с чужими эритроцитами организм матери реагирует выработкой соответствующих антител. С этого момента антитела циркулируют в крови матери и «ждут новой встречи» с чужеродными Rh (+) эритроцитами. И если первая встреча антител с антигенами могла закончиться вполне благополучно, то вторая и все последующие будут представлять собой агрессивное, обостряющееся с каждым разом противостояние, поражающее ребенка.
Гемолитическая болезнь: причины при конфликте по системе АВ0
Конфликт по системе АВ0 встречается гораздо чаще резус-конфликта, но протекает, как правило, легче последнего.

В таблице: агглютиногены – это групповые антигены (в эритроцитах), агглютинины – групповые антитела (в плазме крови). Кровь каждой группы – это определенный набор АГ и АТ. Заметьте, если в крови присутствуют антигены А, то всегда отсутствуют антитела α, а если есть В, то нет β. Почему? Потому что их встреча запускает иммунную реакцию агглютинации (склеивания) эритроцитов с последующим их разрушением. Это и есть конфликт по системе АВ0, при котором развивается гемолитическая болезнь крови новорожденных.
Сенсибилизация женщины по АВ0-системе может произойти как при беременности, так и до нее, например, при насыщенности пищевого рациона животными белками, при вакцинации, при инфекционном заболевании.
В таблице представлена вероятность развития конфликта между матерью и плодом по группе крови.

ФОРМЫ ГБН И ИХ КЛИНИЧЕСКИЕ ОСОБЕННОСТИ
По тяжести течения в 50% случаев гемолитическая болезнь крови новорожденных протекает легко, в 25–30% случаев ее течение расценивается как средней тяжести, в 20–30% – как тяжелое.
По виду конфликта бывают ГБН по системе резус, по АВ0 системе и по антигенам, относящимся к другим эритроцитарным системам. Клинические формы гемолитической болезни новорожденных во многом определяются видом возникшего конфликта.
Водянка плода
Если имеет место Rh-конфликт, и на 20–29 неделях беременности антитела массово атакуют незрелый плод, развивается водянка плода.
При этой форме гемолитической болезни новорожденных малыш рождается без желтухи, но с выраженными отеками тела и всех внутренних органов. У ребенка имеют место признаки незрелости, снижен тонус мышц, слабые рефлексы, он мало двигается. Кожа бледная, на ней могут быть кровоизлияния. Регистрируются расстройства дыхания и признаки острой сердечной недостаточности.
В анализе крови – тяжелая анемия и очень низкое содержание общего белка.
Если антитела начинают атаковать малыша после 29-й недели, то клиническая форма ГБН и то, будет она врожденной или приобретенной, зависят от того, в каком количестве и когда (внутриутробно и (или) в родах) материнские антитела проникли к малышу.
Желтушная форма
 Эта форма – результат массивного попадания Rh-антител матери к ребенку с 37-й недели до родов (врожденная) и во время родов (приобретенная). Отличительная особенность самой частой (90% всех случаев) желтушной формы – раннее (в первые часы или сутки) появление желтухи. Она достигает своего максимума ко 2–4 дню, сопровождается нетяжелой анемией, некоторой отечностью тканей, увеличением печени и селезенки. Чем раньше появляется желтуха, тем тяжелей течение болезни.
Эта форма – результат массивного попадания Rh-антител матери к ребенку с 37-й недели до родов (врожденная) и во время родов (приобретенная). Отличительная особенность самой частой (90% всех случаев) желтушной формы – раннее (в первые часы или сутки) появление желтухи. Она достигает своего максимума ко 2–4 дню, сопровождается нетяжелой анемией, некоторой отечностью тканей, увеличением печени и селезенки. Чем раньше появляется желтуха, тем тяжелей течение болезни.
Анемическая форма
Эту форму диагностирую у 10% всех детей с гемолитической болезнью, причина ее – длительное воздействие на плод, начиная с 29-й недели, небольших «порций» Rh-антител. Ребенок рождается очень бледным, желтухи или нет, или она очень слабо выражена. Отмечаются постепенно нарастающие признаки билирубиновой интоксикации (адинамия, вялость, «плохие» рефлексы).
Отечная форма
Если после 29-й недели беременности Rh-антитела начинают массовую атаку плода, развивается отечная форма ГБН. Клинические проявления ее схожи с симптомами водянки плода.
ГБН по системе АВ0: клинические особенности:
- поздно (на 2–3 день) появляется желтухи;
- редко увеличиваются печень и селезенка;
- крайне редко развиваются врожденная желтушная и отечная формы;
- часто имеют место приобретенные желтушно-анемические формы;
- близится к нулю частота развития грозных осложнений.
Почему АВ0-конфликт реже, чем Rh-конфликт, выливается в манифестную тяжелую форму ГБН?
- Для АВ0-сенсибилизации женщины необходимо, чтобы в ее кровь попало гораздо больше крови плода, чем при Rh-сенсибилизации.
- В отличие от Rh-антигенов групповые АГ помимо эритроцитов содержатся во всех других тканях плода, в плаценте и в околоплодных водах. При встрече с материнскими АТ иммунный «удар» приходится не только на эритроциты, а распределяется на все эти ткани.
- В организме матери имеются собственные групповые антитела, способные справиться с попавшими в кровь эритроцитами плода.
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ: ПОСЛЕДСТВИЯ И ОСЛОЖНЕНИЯ
- Синдром диссеминированного внутрисосудистого свертывания или ДВС-синдром развивается вследствие резкого повышения свертываемости крови. В мелких и крупных сосудах образуются тромбы, возникают инфаркты и некрозы органов, кровоизлияния в органы. Причина – массивное поступление в кровь тканевого тромбопластина из подвергшихся гемолизу эритроцитов.
- Гипогликемия – снижение уровня глюкозы в крови.
- Билирубиновая энцефалопатия – результат ядерной желтухи, при которой чрезвычайно токсичный непрямой билирубин «пропитывает» структуры головного, разрушая тем самым нейроны. Проявляется это неврологической симптоматикой и формированием впоследствии билирубиновой энцефалопатии (параличи, глухота и др.).
- Синдром сгущения желчи, при котором желчевыводящие протоки закупориваются слизистыми и желчными пробками.
- Вторичные поражения сердечной мышцы, печени, почек.
- Вторичный иммунодефицит – развивается из-за поражения компонентов иммунной системы непрямым билирубином и иммунными комплексами.
ПРЕ- И ПОСТНАТАЛЬНАЯ ДИАГНОСТИКА ГБН
Пренатальная диагностика направлена на выявление женщин с высоким риском развития у плода гемолитической болезни, последствия которой не менее опасны, чем она сама.
Поэтому акушер-гинеколог тщательно и прицельно в плане ГБН расспрашивает пациентку, выясняет необходимые подробности анамнеза (аборты, число беременностей и пр.). На протяжении всей беременности у женщин из группы риска по ГБН врачи контролируют титр антител в крови и в околоплодных водах, проводят УЗИ плода и плаценты, КТГ плода, доплерометрию.
Постнатальная диагностика подразумевает выявление среди новорожденных тех, у кого высок риск развития ГБН и тех, у кого уже имеет место ГБН. Для этого неонатолог регулярно осматривает всех новорожденных на предмет желтухи, отеков и других признаков болезни.
Лабораторные исследования – это контроль уровня билирубина и глюкозы в крови ребенка в динамике, определение группы крови и резус-фактора, иммунологические исследования на наличие антител в крови ребенка, в крови и молоке матери.
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ: ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
При гемолитической болезни новорожденных лечение может быть оперативным и консервативным. При выборе лечебной тактики врачи руководствуются тяжестью состояния малыша и уровнем гипербилирубинемии.
Оперативное лечение – это операция заменного переливания крови. Назначается при наличии у новорожденного признаков тяжелой ГБН, отягощенного анамнеза, при появлении симптомов интоксикации билирубином. Применяются гемосорбция и плазмаферез.
Консервативное лечение – это в первую очередь фототерапия, облучение специальной лампой, лучи которой токсичный билирубин делают нетоксичным.
Назначаемая инфузионная терапия (альбумин, физиологический раствор, раствор глюкозы) направлена на снятие билирубиновой интоксикации и скорейшее выведение билирубина из организма.
Применяются медикаментозные средства (зиксорин и др.), активирующие ферментную систему печени. Используются адсорбенты (карболен, агар-агар и др.), желчегонные (посредством электрофореза), витамины (Е, АТФ,А), стабилизирующие клеточные мембраны, гепатопротекторы (эссенциале и др.), антигеморрагические средства (адроксон и др.).
Залужанская Елена, педиатр
15,934 просмотров всего, 7 просмотров сегодня
Загрузка…

