Рак шейки матки и беременность клинические рекомендации

Введение
Рак шейки матки (РШМ) является одним из наиболее распространенных злокачественных новообразований у беременных и встречается с частотой от 0,8 до 1,5 случая на 10 000 родов. Во время беременности и в течение первого года после родов верифицируется до 3% случаев болезни [1, 2].
Крупных рандомизированных исследований, на материалах которых можно основывать рекомендации по ведению беременных с РШМ, не проводилось. И при лечении этой категории больных применяются рекомендации, основанные на материалах исследований с участием небеременных пациенток. При этом дополнительно тактика ведения беременных с РШМ определяется сроком гестации, стадией опухолевого процесса и желанием пациентки сохранить беременность. Лечение должно быть индивидуальным, своевременным, с минимальным риском для женщины и плода [2].
Во время беременности РШМ в большинстве случаев диагностируется на ранних стадиях, а средний гестационный срок составляет 19,5 нед. [3, 4]. Клинические проявления РШМ во время беременности зачастую отсутствуют или могут быть приняты за акушерские осложнения (влагалищное кровотечение, тазовые боли, боли по ходу седалищного нерва, анемия).
Тактика лечения пациенток с РШМ
Тактика лечения пациенток с РШМ определяется стадией заболевания, сроком гестации, а также вовлеченностью в процесс регионарных лимфатических узлов. Основными методами лечения являются хирургический и медикаментозный (химиотерапия) [5–7] (табл. 1).![Таблица 1. Алгоритм лечения женщин в зависимости от стадии заболевания и срока гестации [2] Table 1. Treatment approach to cervical cancer depending on cancer stage and gestation period [2] Таблица 1. Алгоритм лечения женщин в зависимости от стадии заболевания и срока гестации [2] Table 1. Treatment approach to cervical cancer depending on cancer stage and gestation period [2]](https://www.rmj.ru/upload/medialibrary/f2f/135-1.png)
Согласно приказу Минздрава России № 572н от 1 ноября 2012 г. все беременные подлежат обязательному цитологическому скринингу, что позволяет своевременно поставить диагноз. При выявлении признаков, подозрительных в отношении микроинвазивного процесса, проводится атипичная конизация шейки матки с высотой конуса не более 1,5 см. Во время беременности не производится выскабливание цервикального канала в связи с высоким риском прерывания беременности после данной манипуляции. Конизация шейки матки может быть выполнена в любом сроке гестации, но не менее, чем за 4 нед. до предполагаемых родов. При IA1 стадии (инвазия до 3 мм и протяженность по горизонтали до 7 мм без сосудистой инвазии) конизация является оптимальным и безопасным методом лечения. Риск метастазирования составляет 0,8% при плоскоклеточном раке и 1,5% при аденокарциноме. При подозрении на поражение тазовых лимфатических узлов показано проведение тазовой лимфаденэктомии (ТЛАЭ) или биопсии сторожевого лимфатического узла [8].
Ведение пациенток до 22 нед. гестации с IА2 и IB1 стадией и опухолью до 2 см.
На первом этапе проводится атипичная конизация шейки матки с лимфаденэктомией. Если подтверждается метастатическое поражение лимфатических узлов, должен быть рассмотрен вопрос прерывания беременности. При отсутствии поражения лимфатических узлов возможно пролонгирование беременности с проведением стандартной терапии после родов (при IА2 стадии) или неоадъювантной химиотерапии (НАХТ) (при IB1 стадии) с отсроченным стандартным лечением после родов [9] (рис. 1).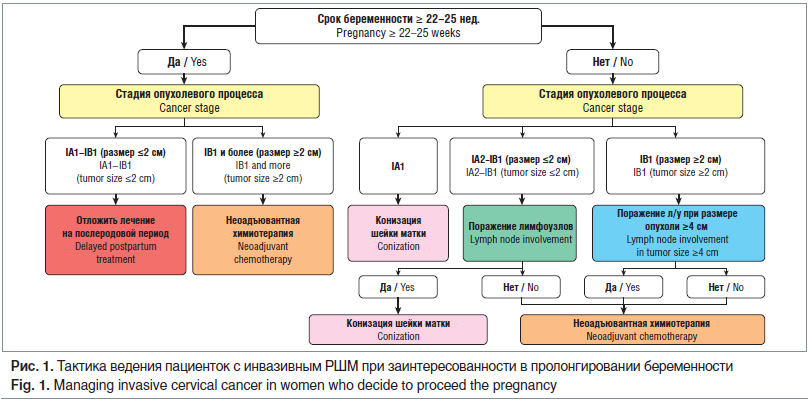
Ведение пациенток в сроке более 22 нед. с IА2 и IB1 стадией при опухоли до 2 см. В данном сроке гестации для стадирования процесса проводится атипичная конизация шейки матки. Тазовая лимфаденэктомия не выполняется в связи с техническими ограничениями, связанными с размером матки. При подтверждении IА2 стадии после родов проводится стандартное лечение, при IB1 стадии начинают неоадъювантную полихимиотерапию [9].
Ведение беременных до 22 нед. с IB1 стадией и опухолью до 2–4 см. Для уточнения распространенности процесса проводится ТЛАЭ. При подтверждении вовлечения лимфатических узлов рекомендовано прерывание беременности с последующим стандартным лечением. В случае интактности лимфатических узлов после 12 нед. начинают НАХТ [9].
Беременным в сроке гестации до 22 нед. с подтвержденным РШМ IB2 и IIA стадии рекомендовано прерывание беременности вне зависимости от вовлеченности лимфатических узлов [9]. После 22 нед. проводят несколько курсов НАХТ. Последний курс должен быть завершен не позднее 3 нед. до родов [9].
Хирургическое лечение
Диагностика РШМ основывается на гистологическом исследовании, однако прогноз заболевания определяется размером опухоли и вовлеченностью в патологический процесс лимфатических узлов. В первой половине беременности (до 22 нед.) проведение лапароскопической ТЛАЭ является безопасной и весьма информативной операцией [10]. При выявлении метастазов показано прерывание беременности и проведение химиолучевой терапии [11]. Пролонгирование беременности допустимо при интактности лимфатических узлов и начале НАХТ [11]. Проведение трахелэктомии во время беременности не рекомендовано в связи с малой эффективностью и высоким риском прерывания беременности (до 34%) [12].
Неоадъювантная химиотерапия
В случае пролонгирования беременности у пациенток с местнораспространенным РШМ проведение НАХТ позволяет стабилизировать опухолевый процесс [6]. Расчет лечебной дозы и выбор препарата идентичен таковым вне беременности. Однако необходимо учитывать, что физиологические изменения, связанные с беременностью (гемодилюция, гипопротеинемия, ускорение скорости клубочковой фильтрации, появление третьего пространства — амниотической полости), оказывают влияние на фармакокинетические свойства химиопрепаратов.
Согласно международным протоколам химиотерапия не проводится в I триместре беременности в связи с высоким риском эмбриотоксического и тератогенного действия. Во время беременности у пациенток с РШМ химиотерапию можно проводить начиная со II триместра: при IB1 стадии, отсутствии метастазов в лимфатических узлах и размерах опухоли <2 см; при IB1 стадии и размерах опухоли 2–4 см, при отсутствии метастазов в лимфатические узлы или при невозможности проведения лимфаденэктомии, а также при IB2—IIB стадиях — до периода достижения зрелости плода [4, 12].
В подавляющем большинстве случаев проведение НАХТ позволяет стабилизировать опухолевый процесс и пролонгировать беременность до периода достижения плодом жизнеспособности и зрелости. Наиболее часто схема терапии включает цисплатин (50–100 мг/м2) в монорежиме или в комбинации с паклитакселом (175 мг/м2). Курсы проводятся с интервалом каждые 3 нед. [13]. Реже применяется комбинация цисплатина (75 мг/м2) с ифосфамидом 2 г/м2 циклами каждые 2 нед. [12, 14].
Тактика родоразрешения беременных с РШМ
Последний курс полихимиотерапии должен быть завершен за 3 нед. до предполагаемой даты родов. Это связано с риском рождения ребенка с подавленным костным мозгом и высокой вероятностью развития у него инфекционных осложнений [14, 15]. В настоящее время рекомендовано пролонгировать беременность как минимум до доношенного срока (37 нед.), при отсутствии такой возможности — хотя бы до 34 нед. [14–17].
После конизации шейки матки, выполненной при IA1–IA2 стадиях, теоретически возможны влагалищные роды [9]. В случае распространенного РШМ методом родоразрешения является операция корпорального кесарева сечения с последующей операцией Вертгейма. Выбор метода родоразрешения зависит от стадии заболевания с учетом желания пациентки сохранить фертильность [1, 2, 12, 18–20].
Заключение
«Золотой стандарт» лечения РШМ у беременных еще не разработан. Следует признать, что приведенные выше клинические рекомендации ESGO, к сожалению, не могут ответить на все вопросы. Так, например, с нашей точки зрения, важным прогностическим фактором являются биологические особенности новообразования, которые в рекомендациях не учитываются. Также не ясно, какова тактика лечения при запущенных стадиях процесса и не являются ли рискованными рекомендуемые роды через естественные родовые пути при IA2 стадии заболевания и т. д. Тем не менее целесообразно следовать предложенному варианту тактических подходов, учитывая рекомендации Международного консенсусного совещания по «гинекологическим ракам», основанные на базе мирового опыта. Необходимо подчеркнуть особую роль мультидисциплинарного подхода с участием онкогинеколога, акушера-гинеколога, неонатолога, химио- и лучевого терапевтов, психолога, юриста в решении ряда важных вопросов.
Сведения об авторах:
1Паяниди Юлия Геннадиевна — д.м.н., старший научный сотрудник гинекологического отделения, ORCID iD 0000-0001-5950-4543;
2Боровкова Екатерина Игоревна — д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0001-7140-262Х;
2Доброхотова Юлия Эдуардовна — д.м.н., профессор, заведующая кафедрой акушерства и гинекологии лечебного факультета, ORCID iD 0000-0001-6571-3448;
2Арутюнян Анна Меружановна — аспирант кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0002-6392-5444.
1ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России. 115478, Россия, г. Москва, Каширское шоссе, д. 24.
2ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.
Контактная информация: Боровкова Екатерина Игоревна, e-mail: katyanikitina@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 13.12.2018.
About the authors:
1Yulia G. Payanidi — MD, PhD, Senior Researcher of the Department of Gynecology, ORCID iD 0000-0001-5950-4543;
2Ekaterina I. Borovkova — MD, PhD, Professor of the Department of Obstetrics and Gynecology, Medical Faculty, ORCID iD 0000-0001-7140-262Х;
2Yulia E. Dobrokhotova — MD, PhD, Professor, Head of the Department of Obstetrics and Gynecology, Medical Faculty, ORCID iD 0000-0001-6571-3448;
2Anna M. Arutunyan — post-graduate student of the Department of Obstetrics and Gynecology, Medical Faculty, ORCID iD 0000-0002-6392-5444.
1Blokhin Cancer Research Center. 24, Kashirskoye shosse, Moscow,115478, Russian Federation.
2Pirogov Russian National Research Medical University,
1 Ostrovityanova str., Moscow, 117997, Russian Federation.
Contact information: Ekaterina I. Borovkova, e-mail: katyanikitina@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 13.12.2018.
Злокачественное новообразование, сформировавшееся из тканей шейки матки – рак. Патологический процесс вполне может быть выявлен у женщины в период вынашивания ею малыша. Такая ситуация диагностируется редко, не более, чем в 1-3 % от общего числа беременных. Однако и к такому необходимо быть готовой. В группе риска по онкопатологии женщины в возрасте 28–35 лет, когда шансы оплодотворения яйцеклетки максимально высоки.
Рак шейки матки при беременности начинает быстро прогрессировать, и может потребоваться ее прервать. Решение принимается специалистами в каждом случае индивидуально.
Эпидемиология
Раковое поражение матки в ее шеечном отделе диагностируется в момент вынашивания малыша с частотой от 10 до 100 случаев на каждые 100 000 беременностей. Это около 12-15 % всех злокачественных новообразований у беременных.
Форма преинвазивного РШМ – тяжелая дисплазия. Выявляется гораздо чаще, поэтому объединение ее с дисплазией CIN III в одну категорию объяснимо значительным сходством клинических проявлений и подходами к тактике лечения.

Опыт акушеров свидетельствует, что более 65-75 % поражений раковыми процессами в момент вынашивания плода – это именно преинвазивный тип онкопатологии, то есть первая ее стадия.
Основные причины
На сегодня первопричины формирования очагов атипии в районе шейки матки достоверно специалистами не установлены. Теорий существует множество, однако, в большинстве случаев в организме женщины удается выявить вирус папилломы человека (ВПЧ). Его агенты проникают в ткани влагалища, а оттуда – в шейку при незащищенных половых сношениях.
Но бывают случаи диагностирования вирусной патологии у девственниц. Поэтому утверждать, что именно вышеназванный вирус является главной первопричиной мутации в клетках, будет ошибочно. При прочих равных условиях опухоль у одних женщин с ВПЧ формируется, а у других – нет.
Помимо всего прочего специалисты указывают на ряд негативных факторов, которые усугубляют ситуацию:
- присутствие в женском организме сразу нескольких подтипов ВПЧ;
- существенно пониженные в силу ряда причин иммунные барьеры, к примеру, из-за хронических соматических заболеваний, продолжительного вынужденного приема медикаментов;
- имеющиеся «плохие» привычки – злоупотребление табачной, алкогольной, наркотической продукцией;
- раннее начало половой жизни;
- беременность до 16 лет и раньше;
- беспорядочная половая жизнь, чересчур частая смена сексуальных партнеров;
- перенесенные в анамнезе заболевания, передаваемые при половых сношениях.
Вовсе не обязательно, что какой-либо из вышеперечисленных факторов приведет к появлению рака, но на их фоне риск многократно возрастает.
Классификация

По гистологическому признаку специалисты подразделяют рак шейки матки на следующие варианты:
- плоскоклеточный;
- аденокарцинома;
- иные смешанные варианты.
В большинстве случаев опухоль является плоскоклеточной. Однако установить истинное строение помогают современные методы диагностики. Пренебрегать взятием биоматериала и ранней постановкой на учет беременной женщине не стоит. Своевременная диагностика помогает вовремя принять адекватные меры по купированию патологического процесса и перевода заболевания в стадию стойкой ремиссии.
Симптоматика
На первых этапах своего появления опухолевый очаг в районе шейки матки никоим образом себя не проявляет. Его можно выявить при проведении профилактических гинекологических осмотров путем взятия биоматериала с подозрительных участков органа. Он часто произрастает на фоне имеющихся у женщины эндоцервицитов, полипов либо эктропиона, лейкоплакий, а также иных воспалительных и посттравматических процессов.
Для инвазивного течения рака шейки матки характерны контактные выделения с кровянистыми прожилками в них, реже они могут иметь гноевидный или зловонный характер. Помимо этого, женщину начинают беспокоить болевые импульсы в нижних отделах живота и нижней области поясницы, колебания температуры. Все эти симптомы вовсе не специфичны для беременности. Около 25-30 % женщин и вовсе не испытывают никаких отклонений в своем самочувствии.

Формирование клинической симптоматики в период беременности при раке шейки матки напрямую зависит от структуры и скорости распространения опухолевого очага. К примеру, при экзофитном течении рака будут наблюдаться больше кровянистые выделения у сексуально активных женщин – именно из-за полового контакта, травмирующего и без того видоизмененную шейку матки.
При преимущественно эндофитном течении онкопроцесса эпителиальная ткань, покрывающая поверхность шейки, может оставаться целой довольно большой промежуток времени. А кровянистые выделения будут наблюдаться только после того, как поперечный диаметр шейки органа не достигнет 5-6 см.
Обратите внимание! Некроз, имеющий место быть в подобной ситуации, при увеличении параметров злокачественного новообразования и нарушением кровообращения будет обуславливать появление отчетливого гнилостного запаха выделений.
Болевые импульсы не столь характерны для поражения раком структур шейки матки. Они появляются при вовлечении в воспалительный процесс соседних органов либо с массивным некрозом центральной части опухоли. Распространение же рака с шейки в параметральное пространство влечет за собой фиксацию к стенке таза, что проявляется выраженной болезненностью в районе крестца. А при вовлечении в патологическую ситуацию вен и лимфососудов обязательно спровоцирует отечность нижних конечностей.
Подобная триада – болевые импульсы в районе спины, интенсивные отеки на голенях и стопах, а также гипофункция почечных структур – обязательно скажет высококвалифицированному специалисту о сформировавшемся локально распространенном опухолевом процессе.
Диагностика
Рак шейки матки и беременность требуют от специалиста особо пристального внимания к проведению диагностических процедур. В этой ситуации особенно важно не упустить момент, когда патологию еще можно излечить либо перевести в состояние длительной ремиссии.
Для того чтобы диагностика была максимально информативной, беременной женщине рекомендуется к проведению следующий комплекс процедур:
- Тщательный сбор анамнеза:
- личного – как протекали предыдущие беременности, не было ли перенесенных инфекционных заболеваний женской половой сферы, как часто посещает личного гинеколога;
- соматического – когда отметились сбои в самочувствии, что этому предшествовало, какие имеются хронические патологии;
- трудового – в какой сфере деятельности занята, имеются ли негативные факторы на рабочем месте, какой распорядок труда и отдыха, переведена ли в связи с беременностью на облегченный труд;
- семейного – имелись ли по женской линии онкопатологии.
- Гинекологический осмотр, в том числе ректовагинальный.
- Забор биоматериала на цитологическое исследование с поверхности шейки матки и из цервикального канала. Не стоит опасаться, что будет причинен вред ребенку или спровоцирован выкидыш. Оборудование на сегодняшний момент выполняется из стерильных и высококачественных материалов.
- Проведенная высококвалифицированным специалистом кольпоскопия помогает уточнить, имеются ли патологические изменения в тканях шейки матки у беременной. Однако ее необходимость определяется результатом цитологического исследования. Негативного воздействия на малыша не происходит.

Расставить все по своим местам и помочь провести адекватную дифференциальную диагностику помогает прицельная биопсия. При беременности предпочтение отдается клиновидному ее варианту, поскольку для шейки органа он менее травматичен и практически не дает кровотечений. Из дополнительных методик указываются УЗИ, рентгенография грудной клетки с экранизацией района живота, различные анализы крови, в том числе на онкомаркеры.
Тактика лечения
В момент вынашивания малыша лечебные манипуляции в случае диагностирования у женщины злокачественного новообразования существенно ограничиваются. На определение тактики действий будут оказывать непосредственное влияние несколько факторов:
- стадия и структура опухоли;
- размеры очага;
- сроки внутриутробного развития малыша на момент выставления подобного диагноза;
- пожелания самой женщины в отношении продолжения беременности.

Необходим индивидуальный для каждого случая подход, однако, специалисты придерживаются следующей схемы ведения пациентов при комбинации рака шейки матки с вынашиванием плода:
- При онкопроцессе 0-й–1-й стадии в 1-м триместре и после момента родоразрешения будет показан медицинский аборт в комбинации с конусовидной эксцизией шейки матки. При установлении диагноза на период 2-го–3-го триместра осуществляется лишь кольпоскопическое, а также цитологическое исследование – конусовидная эксцизия будет проведена через 2,5-3 месяца после родоразрешения.
- При 2-й стадии онкопроцесса во 2-м–3-м триместре, а также после момента родов производится экстерпация не только самой матки, но и верхней трети влагалища. При широком распространении опухолевых клеток в регионарные лимфоузлы требуется комбинация с дистанционным облучением. В 3-м триместре возможно проведение кесарева извлечения плода с последующей максимально расширенной экстерпацией матки. Лучевая терапия также применяется.
- В первой трети беременности при диагностировании атипии 3-й стадии тактика лечения начинается с сочетанной лучевой терапии. Тогда как при 2-м–3-м триместре ее целесообразнее проводить после кесарева сечения.

У представительниц прекрасной части населения, имеющих микроинвазивную форму рака шейки матки и планирующих затем иметь еще малышей, вполне допустимо осуществление максимально функционально-щадящих методик терапии. К примеру, криодеструкции либо электроконизации, а также лазерной ампутации шейки матки.
Тактика ведения беременности после терапии рака шейки матки
После минимально инвазивных лечебных мероприятий по поводу диагностированного ракового очага в районе шейки матки планирование наступления следующей беременности допустимо не ранее, чем через 18-24 месяца. В этот период оптимальный метод контрацепции – прием пероральных медикаментов. Частота наступления желаемой беременности достигает 20-48 %. А вот рецидивы наступают в 3,5-4 % случаев.
Если у женщины проводилась конизация либо ампутация шейки матки, ведение родовой деятельности в последующем может осуществляться естественным путем. При этом наблюдается некоторое увеличение числа случаев преждевременных родов и самопроизвольных выкидышей.
Для предотвращения подобных осложнений, женщина в момент вынашивания плода посещает акушера чаще, ей проводится обязательное УЗИ в 16 недель беременности. При длине шейки матки менее 22-25 мм накладывается вагинальный шов серкляж.
Прогноз и профилактика
Практика специалистов онкологов-акушеров показывает: нет никаких различий между выживаемостью женщин с имеющейся у нее беременностью и без таковой. На пятилетнюю выживаемость оказывают влияние лишь стадия онкозаболевания, исходное состояние здоровье женщины, а также размеры злокачественного новообразования.
К факторам неблагоприятного прогноза, однако, относят:
- понижение дифференцировки и сосудистая инвазия опухоли;
- молодая возрастная подгруппа женщины;
- двустороннее раковое поражение параметрия;
- маточный вариант распространения очага;
- гигантский размер опухоли;
- наличие отдаленных метастазов;
- имеющиеся у женщины иные новообразования.
У большинства беременных с первой стадией рака шейки матки прогноз благоприятный. Из профилактических мероприятий специалистами называются предупреждение передачи ВПЧ и своевременный цитологический скрининг, а также адекватное пролечивание предраковых патологий и посещение своего личного гинеколога несколько раз за год.

