Признаки ицн при беременности что это

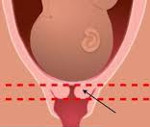
Истмико-цервикальная недостаточность – нарушение, связанное с открытием шейки матки еще в процессе эмбриогенеза, что приводит к самопроизвольному аборту или преждевременному родоразрешению. Клинически данная патология обычно никак не проявляется, иногда возможно появление незначительной боли и чувства распирания, выделение слизи с кровью. Для определения патологических изменений и подтверждения диагноза используется ультразвуковое сканирование. Медицинская помощь заключается в установке во влагалище кольца Мейера (специального пессария) или хирургическом наложении швов. Также показана медикаментозная терапия.
Общие сведения
Истмико-цервикальная недостаточность (ИЦН) – патология беременности, развивающаяся вследствие ослабления мышечного кольца, располагающегося в зоне внутреннего зева и неспособного удержать плод и его оболочки. В акушерстве такое состояние встречается у каждой десятой пациентки, обычно возникает во втором триместре, реже диагностируется после 28 недель беременности. Опасность истмико-цервикальной недостаточности заключается в отсутствии ранней симптоматики при том, что данное патологическое состояние может приводить к гибели плода на поздних сроках или наступлению преждевременных родов. Если у женщины наблюдается привычное невынашивание беременности, примерно в четверти клинических случаев причиной такого состояния является ИЦН.
При истмико-цервикальной недостаточности наблюдается снижение мышечного тонуса с области внутреннего зева, что приводит к его постепенному раскрытию. В результате часть плодных оболочек опускается в просвет шейки матки. На данном этапе истмико-цервикальная недостаточность представляет реальную угрозу для ребенка, так как даже незначительная нагрузка или активные движения могут вызвать нарушение целостности плодного пузыря, последующие преждевременные роды или гибель плода. Кроме этого, при ИЦН возможно занесение инфекции к плоду, поскольку в половых путях всегда присутствует определенная микрофлора.
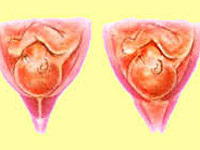
Истмико-цервикальная недостаточность
Причины истмико-цервикальной недостаточности
Этиология истмико-цервикальной недостаточности заключается в снижении тонуса мышечных волокон, которые формируют маточный сфинктер. Его основная роль – поддержание шейки матки в закрытом состоянии вплоть до наступления родовой деятельности. При истмико-цервикальной недостаточности данный механизм нарушается, что приводит к преждевременному раскрытию цервикального канала. Зачастую причиной ИЦН становятся травматические повреждения шейки матки в анамнезе. Вероятность развития истмико-цервикальной недостаточности повышается у женщин, которые перенесли поздние аборты, разрывы, оперативные роды (наложение акушерских щипцов).
Истмико-цервикальная недостаточность часто возникает после плодоразрушающих операций, родов в тазовом предлежании и хирургических вмешательств на шейке матки. Все эти факторы обуславливают травматизацию цервикса и возможное нарушение расположения мышечных волокон относительно друг друга, что в итоге способствует их несостоятельности. Также причиной истмико-цервикальной недостаточности могут стать врожденные аномалии, связанные с неправильным строением органов репродуктивной системы беременной женщины. Достаточно редко встречается врожденная ИЦН, определить которую можно даже при отсутствии зачатия – в подобном случае в момент овуляции будет отмечаться раскрытие шеечного канала более чем на 0,8 см.
Истмико-цервикальная недостаточность нередко наблюдается на фоне гиперандрогении – повышенного содержания мужских половых гормонов в крови пациентки. Увеличение вероятности развития патологии отмечается при сочетании этой проблемы с дефицитом продукции прогестерона. Отягощающим фактором при истмико-цервикальной недостаточности является многоплодие. Наряду с повышенным давлением на шейку матки в подобных случаях часто выявляется увеличение продукции гормона релаксина. По этой же причине истмико-цервикальная недостаточность иногда диагностируется у пациенток, которым проводилась индукция овуляции гонадотропинами. Вероятность развития данной патологии повышается при наличии крупного плода, многоводии, присутствии у пациентки вредных привычек, выполнении тяжелой физической работы в период вынашивания.
Классификация истмико-цервикальной недостаточности
С учетом этиологии можно выделить два вида истмико-цервикальной недостаточности:
- Травматическая. Диагностируется у пациенток, в анамнезе которых присутствуют операции и инвазивные манипуляции на цервикальном канале, повлекшие за собой образование рубца. Последний состоит из соединительнотканных элементов, которые не выдерживают повышения нагрузки при давлении плода на шейку матки. По этой же причине возможна травматическая истмико-цервикальная недостаточность у женщин с разрывами в анамнезе. ИЦН данного вида проявляется преимущественно во 2-3 триместре, когда вес беременной матки стремительно повышается.
- Функциональная. Обычно такая истмико-цервикальная недостаточность провоцируется расстройством гормонального фона, вызывается гиперандрогенией или недостаточной продукцией прогестерона. Данная форма нередко возникает после 11 недели эмбриогенеза, что обусловлено началом функционирования желез внутренней секреции у плода. Эндокринные органы ребенка продуцируют андрогены, которые в совокупности с веществами, синтезирующимися в организме женщины, приводят к ослаблению мышечного тонуса и преждевременному открытию шеечного канала.
Симптомы истмико-цервикальной недостаточности
Клинически истмико-цервикальная недостаточность, как правило, никак не проявляется. При наличии симптомов признаки патологии зависят от срока, на котором возникли изменения. В первом триместре об истмико-цервикальной недостаточности может свидетельствовать кровомазание, не сопровождающееся болью, в редких случаях сочетающееся с незначительным дискомфортом. На поздних этапах (после 18-20 недель эмбриогенеза) ИЦН приводит к гибели плода и, соответственно, выкидышу. Возникает кровомазание, возможен дискомфорт в пояснице, животе.
Особенность истмико-цервикальной недостаточности заключается в том, что даже при своевременном посещении акушера-гинеколога из-за отсутствия явной симптоматики выявить патологические изменения непросто. Обусловлено это тем, что рутинно в ходе каждой консультации объективный гинекологический осмотр не осуществляется, чтобы уменьшить вероятность занесения патогенной микрофлоры. Однако даже в ходе гинекологического исследования заподозрить проявления истмико-цервикальной недостаточности удается не всегда. Поводом для проведения инструментальной диагностики может послужить чрезмерное размягчение или уменьшение длины шейки. Именно эти симптомы зачастую указывают на начавшуюся истмико-цервикальную недостаточность.
Диагностика истмико-цервикальной недостаточности
УЗ-сканирование – самый информативный метод в выявлении истмико-цервикальной недостаточности. Признаком патологии является укорочение шейки матки. В норме данный показатель варьирует и зависит от этапа эмбриогенеза: до 6 месяцев беременности он составляет 3,5-4,5 см, на поздних сроках – 3-3,5 см. При истмико-цервикальной недостаточности указанные параметры изменяются в меньшую сторону. Об угрозе прерывания или преждевременного появления младенца на свет свидетельствует укорочение канала до 25 мм.
V-образное открытие шейки – характерный признак истмико-цервикальной недостаточности, который наблюдается как у рожавших, так и у нерожавших пациенток. Обнаружить такой симптом удается при проведении ультразвукового мониторинга. Иногда для подтверждения диагноза во время сканирования выполняется проба с повышением нагрузки – больную просят покашлять или немного давят на дно маточной полости. У рожавших пациенток истмико-цервикальная недостаточность иногда сопровождается увеличением просвета шейки на всем протяжении. Если женщина относится к группе риска или имеет косвенные признаки ИЦН, проводить мониторинг следует дважды в месяц.
Лечение истмико-цервикальной недостаточности
При истмико-цервикальной недостаточности показан полный покой. Важно оградить беременную женщину от негативных факторов: стрессов, вредных условий труда, интенсивных физических нагрузок. Вопрос об условиях последующего ведения беременности решает акушер-гинеколог с учетом состояния пациентки и выраженности патологических изменений. Консервативная помощь при истмико-цервикальной недостаточности предполагает установку во влагалище кольца Мейера, которое уменьшает давление плода на шейку матки. Процедуру рекомендуется проводить в период эмбриогенеза 28 недель и более при незначительном открытии зева.
Хирургическое вмешательство при истмико-цервикальной недостаточности позволяет с большой вероятностью доносить младенца до нужного срока. Манипуляция предполагает наложение на шейку шва, предупреждающего ее преждевременное открытие. Операция осуществляется под наркозом, для ее выполнения необходимы следующие условия: признаки целостности плодных оболочек и жизнедеятельности плода, срок беременности до 28 недель, отсутствие патологических выделений и инфекционных процессов со стороны половых органов. Швы и пессарий при истмико-цервикальной недостаточности удаляют по достижении периода эмбриогенеза 37 недель, а также в случае наступления родов, вскрытия плодного пузыря, формирования свища или возникновения кровомазания.
В ходе консервативной терапии и в послеоперационном периоде пациенткам с истмико-цервикальной недостаточностью назначаются антибактериальные препараты, позволяющие предупредить развитие инфекции. Также показано использование спазмолитиков, при гипертонусе матки – токолитиков. При функциональной форме истмико-цервикальной недостаточности дополнительно могут применяться гормональные средства. Родоразрешение возможно через естественные половые пути.
Прогноз и профилактика истмико-цервикальной недостаточности
При истмико-цервикальной недостаточности женщина может доносить малыша до предполагаемой даты родов. Из-за слабого мышечного сфинктера увеличивается риск стремительных родов, при наличии вероятности развития данного состояния беременных госпитализируют в акушерское отделение. Профилактика истмико-цервикальной недостаточности предполагает своевременное обследование и лечение выявленных заболеваний (особенно гормональных) еще на этапе планирования зачатия. После оплодотворения пациентка должна нормализовать режим труда и отдыха. Важно исключить стрессовые факторы, тяжелую работу. Специалистам следует внимательно следить за состоянием женщины и как можно раньше определить, входит ли она в группу риска по развитию ИЦН.
Источник
ИЦН при беременности имеет совершенно разные причины. Все причины формируют два вида недостаточности, травматическую и функциональную. Давайте рассмотрим основные причины этих двух видов недостаточности.
- Травматический вид ИЦН, как понятно из названия, вызывается различными видами травм шейки матки. Они возникают из-за любых расширений матки, сюда можно отнести аборт, выкидыш, диагностика выскабливания плода в случае выкидыша. Также травмы могут образоваться после родов, вследствие искусственного оплодотворения.
- На месте травмы развивается рубец, который состоит из соединительной ткани. Соединительная ткань не растягивается, что и приводит к причине появления ИЦН.
- При функциональной недостаточности ситуация протекает хуже. Здесь причиной могут быть различные факторы. В большинстве случаев – это сбой гормонального фона. Сюда относится избыток мужских гормонов – андрогенов, или недостаток прогестерона. Развиться данная проблема может примерно на 11 неделе беременности, вследствие чего мышца шейки становится слабой, раскрывается.
- Более серьезными причинами развития данной болезни может являться многоводье, в особенности, если беременность многоплодная. В данном случае нагрузка на матку вдвойне большая, что приводит к недостаточности.
- Также причинами могут выступать патологии в развитии матки.
Фотографии:
Как распознать проблему и её признаки
ИЦН во время вынашивания плода самостоятельно распознать довольно сложно, в частности, на ранних сроках её симптомы практически незаметны или полностью отсутствуют. Более заметные признаки могут появиться после второго триместра, очень важно вовремя их увидеть, чтобы предотвратить выкидыш.
Для этого желательно своевременно проверяться у вашего акушера-гинеколога. Врач проводит исследование при помощи зеркала, УЗИ или при пальцевом влагалищном исследовании.

На приёме у акушера-гинеколога
Возможные признаки.
- Появление кровянистых выделений с прожилками крови.
- Сильные боли внизу живота или в пояснице.
- Ощущение «распирания» в области влагалища или сильного давления на данную область.
- Укорочение или размягчение шейки матки.
- При обследовании будет виден плодный пузырь и раскрытие канала, что также является признаком ИЦН.
- При проведении УЗИ определить ИЦН, можно по таким признакам, как длина шейки, она должна быть от 36 до 46 мм, а ближе к родам – 29-36 мм. Если длина меньше данных показателей, то врач диагностирует ИЦН.
- Также УЗИ поможет выявить ещё одну из причин – это V-образное раскрытие зева. Его выявляют при помощи давления на дно матки.
Если врач подтверждает наличие одного из признаков, то сразу же назначает лечение и коррекцию, а в более сложных ситуациях отправляет беременную на сохранение. Также узнай последствия уреаплазмы для ребенка и можно ли пить ромашку при беременности.
Что делать при обнаружении признаков
Диагностировать ИЦН при беременности может только ваш врач-гинеколог, но если вы заметили у себя признаки данного недуга, то стоит сразу же обратиться за помощью к врачу. Ни в коем случае не откладывайте прием у врача, иначе это грозит выкидышем или преждевременными родами. Данная проблема имеет очень серьезные последствия, стоит незамедлительно начать лечение.
- Первое, что стоит сделать – это обратиться к врачу.
- Далее врач проведет диагностику и точно установит диагноз, его наличие или отсутствие.
- После чего беременной стоит вести спокойный образ жизни, по максимуму ограничить активность, физические нагрузки.
- При ИЦН во время вынашивания ребенка не стоит заниматься спортом, следует воздержаться от половой жизни во время всего срока.
- Данная проблема также обязует принятие специальных препаратов, которые будут снижать тонус.
- В случае гормональных нарушений, которые впоследствии привели к появлению ИЦН, необходима качественная коррекция, чтобы уравновесить уровень гормонов в организме.
Самое главное – это вовремя обратится к врачу. При постоянном обследовании и наблюдении врача, данной проблемы можно будет избежать. Обезопасьте себя и вашего малыша, ИЦН – это серьезная проблема, которая не терпит отлагательства.
Лечение врачебными методами
На данный момент существует два способа лечения ИЦН. К ним относятся:
- стандартный консервативный способ коррекции и лечения, при котором не требуется хирургическое вмешательство;
- операбельный способ, при котором необходимо вмешательство хирурга, а также проведение операции.
Консервативное лечение более безопасно для мамы, а также малыша. Проводится оно амбулаторно и вполне безопасно на любых сроках беременности. Но, к сожалению, подходит такой вариант только в случае несложного течения болезни, при небольших изменениях в области шейки матки.
Коррекция в случае нехирургического лечения осуществляется с использованием пессария. Данный прибор представляет собой акушерские кольца, которые надеваются на шейку матки и уменьшают нагрузку, перераспределяя давление равномерно, выполняя своеобразную роль бандажа.

Все советы, данные акушером-гинекологом следует внимательно соблюдать
Не стоит бояться процесса установки данного прибора, он проходит безболезненно, даже без обезболивающих. После этого беременная должна постоянно находиться под наблюдением врача.
Удаляют прибор на последних неделях беременности, процесс также безвредный и безболезненный. Если у роженицы внезапно появляются кровянистые выделения, прибор сразу же извлекается до окончания срока носки.
Оперативные способы лечения проблемы
При обнаружении ИЦН на более поздних стадиях без оперативного вмешательства не обойтись. На данный момент существует множество проверенных оперативных способов лечения ИЦН во время беременности. Если произошли анатомические изменения в матке, то проводится оперативное лечение, но только после беременности. В данном случае осуществляется необходимая пластика.
Во время беременности показания к необходимости оперативного лечения следующие:
- наличие у женщины опыта выкидышей;
- предыдущая беременность закончилась преждевременно;
- имеется недостаточность матки.
Помимо этого, оперативное вмешательство требуется при укорочении, дряблости зева и всего канала шейки матки.
Нельзя проводить оперативное лечение ИЦН при беременности, если у роженицы:
- порок в развитии плода;
- кровянистые выделения;
- хронические заболевания.
Также данное заболевание провоцирует инфицирование области шейки матки. Поэтому необходимо сдать мазки на анализ, провести исследования, чтобы назначить дополнительное лечение.
Как происходит хирургическое лечение
При хирургическом лечении ИЦН во время беременности на шейку матки накладывают швы из специального материала. Швы блокируют раскрытие шейки матки, которой становится легче справляться с нагрузкой. Лучше всего накладывать швы на 17 неделе беременности, но данное решение выбирается исключительно индивидуально.
Хирургическое вмешательство на более поздних сроках беременности менее эффективно, поэтому стоит решить данную проблему как можно быстрее. Швы накладываются под внутренним наркозом. Используются специальные препараты, которые наносят минимальный риск плоду, а также самой роженице. После проведения процедуры выписывают лекарства, которые уменьшают тонус.
В первые дни после операции следует принимать антибактериальные препараты и проводить обработку швов и шейки матки специальными антисептиками. Примерно через неделю после операции беременную можно выписывать из больницы. Но каждые две недели проводится обязательный осмотр врачом. Швы снимают примерно на 38 неделе беременности.
Роды могут начаться через день после снятия швов, но, если схватки начались при наличии швов, стоит немедленно обратиться в больницу и предупредить врача, что у вас наложены швы. Швы можно снять на любом этапе беременности, но при преждевременных родах они могут разорваться и травмировать матку.
Почему не стоит игнорировать проблему
Угрозу ИЦН при беременности игнорировать категорически нельзя. Из-за расширения шейки матки плодный пузырь опускается, оболочка плода инфицируется и происходит её преждевременное раскрытие. Такие последствия приводят к:
- началу преждевременных родов;
- рождению недоношенного малыша.
На более ранних этапах беременности случается поздний выкидыш.

Установка специального прибора
Игнорирование проблемы может привести к:
- воспалению оболочки плодного пузыря;
- возникновению кровотечений;
- разрыву оболочки плодного пузыря;
- травме шейки матки;
- врожденным аномалиям в развитии вашего малыша.
Истмико-цервикальная недостаточность может привести к функциональным нарушениям соединительных тканей, дисплазии и гиперандрогении.
Такая угроза является весомым фактором для того, чтобы пройти качественное и грамотное, а, самое главное, своевременное лечение от ИЦН. Помимо выкидыша и преждевременной беременности, данная проблема принесет массу неприятностей роженице и после родов. Потребуется немедленное хирургическое вмешательство, восстановление состояния матки, а также появится серьезная травма данной области.
Профилактика заболевания
Как и при любом заболевании, после лечения ИЦН во время беременности требуется качественная профилактика, в неё входят следующие мероприятия.
- В случае планирования второй беременности, необходимо исключить аборты.
- Перед тем как забеременеть, лучше всего пройти обследование у врача, чтобы выявить наличие всех возможных хронических гинекологических заболевания и вылечить их до беременности.
- Чтобы исключить возможное появление проблемы, стоит сразу же встать на учет в женскую консультацию при начале беременности. Это следует сделать до 11 недели.
- Следует регулярно приходить на осмотр к вашему лечащему врачу. А беременным, находящимся в зоне риска, следует посещать врача гораздо чаще и наблюдать за состоянием репродуктивного органа.
- Лучше всего проводить ультразвуковую оценку состояния матки при наличии риска ИЦН при беременности.
Если у вас обнаружили ИЦН во время беременности и провели лечение, не стоит забывать, что и после родов также требуется дополнительный уход. Сюда входит осмотр разрывов шейки матки, при необходимости проведение её пластики, а также лечение гормональных нарушений.
Не забывайте соблюдать режим, исключить физические нагрузки и побольше отдыхать. Также узнай про повышенный в крови соэ при беременности и гепатоз беременных.

Об авторе: Боровикова Ольга
гинеколог, врач УЗИ, генетик

Место работы: Клиника «Космет»
Вам будут интересны эти статьи:
 Биопсия ворсин Хориона при беременности
Биопсия ворсин Хориона при беременности Гестационный сахарный диабет при беременности
Гестационный сахарный диабет при беременности Как определить симфизит при беременности
Как определить симфизит при беременности Гематома матки на ранних сроках беременности
Гематома матки на ранних сроках беременности Чем лечить герпес при беременности
Чем лечить герпес при беременности Как снять зубную боль при беременности
Как снять зубную боль при беременности
Внимание!
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Источник


