Носовая кость таблица по неделям беременности таблица
Расшифруем результаты УЗИ
Захарова Л.В., доктор медицинских наук, профессор кафедры акушерства и гинекологии.
С каким трепетом каждая беременная ждет очередного ультразвукового исследования! Она хочет увидеть малыша, узнать, хорошо ли ему в утробе, разглядеть ручки и ножки, посмотреть, бьется ли сердечко. Но ожидание чуда часто не оправдывается. Во время исследования будущая мама видит экран с черно-белыми точечками и палочками, а в конце исследования — заключение на бумаге с непонятными цифрами и фразами. Давайте разберемся, что же написано в этом заключении.
Сначала о том, когда и зачем будущей маме нужно ходить на исследования.
Показания для ультразвукового исследования можно разделить на скрининговые и селективные.
Скрининг — это осмотр всех без исключения беременных в определенные сроки. Эти исследования проводятся в первую очередь для того, чтобы выявить, нет ли пороков развития у плода. Во время обследования плод измеряют, определяют, соответствуют ли размеры плода предполагаемому сроку беременности, осматривают матку, плаценту. Такие скрининговые исследования принято проводить 3-4 раза в течение беременности: в 10-14 недель, в 20-22 недели, в 32-36 недель (по протоколу это УЗИ — не обязательное).
Селективные исследования проводят при подозрении на какое-либо неблагополучие или осложнение. Поскольку необходимость таких исследований продиктована подозрением на патологию, то их количество не ограничено. В некоторых случаях УЗИ производят 2-3 раза в неделю.
Состояние плода
Во время первого исследования определяют, где расположен плод, исключая таким образом внематочное расположение плодного яйца. Позднее определяют положение плода в матке — головное или тазовое.
В момент первого же исследования определяют толщину воротниковой зоны. Судя по названию, понятно, что это зона, расположенная в области воротника — на задней поверхности шеи. Существуют определенные размеры, которые должны соответствовать определенным параметрам. Увеличение размеров воротниковой зоны — повод для генетической консультации, так как оно является признаком пороков развития плода. Большинство будущих родителей интересует вопрос, можно ли обнаружить синдром Дауна с помощью ультразвукового исследования. Хочется отметить, что поставить этот диагноз только на основании данных УЗИ очень сложно. Синдром Дауна на сроке до 14 недель позволяют предположить увеличение воротниковой зоны, (так, в 7-8 недель беременности воротниковая зона должна составлять не более 3 мм), отсутствие спинки носа. Косвенными признаками является увеличение межглазничного расстояния, раскрытый рот, высунутый язык и некоторые другие признаки. В 1/3 случаев болезни Дауна выявляются пороки сердца, чаще — в виде дефектов межжелудочковой перегородки. Может отмечаться также укорочение костей голени. При выявлении данных признаков проводят плацентоцентез — исследование, в ходе которого забирают кусочек плаценты. В полученном материале изучают хромосомный набор клеток. В протоколе ультразвукового исследования отражается информация о величине воротниковой зоны в первом триместре беременности.
Во втором и третьем триместрах беременности во время ультразвукового исследования могут быть выявлены признаки инфицирования плода, в том числе и изменения в структуре головного мозга.
В третьем триместре проводится оценка структур легких плода, это необходимо для установления степени зрелости легких при предположении или необходимости преждевременных родов. Структуру легких изучают и для исключения внутриутробной пневмонии.
Тщательному изучению подвергаются все внутренние органы плода (сердце, кишечник, печень и т. п.). Во время исследования, особенно — проводимого во втором триместре беременности, можно изучить лицевой череп плода, носик для диагностирования таких пороков, как волчья пасть и заячья губа. Можно также диагностировать и патологию закладки зубов.
Если при исследовании внутренних органов не обнаруживают никакой патологии, то это могут отметить отдельной фразой или же никак не отразить, однако в случае обнаружения тех или иных неполадок данные обязательно вносятся в протокол УЗИ.
В большинстве случаев во время ультразвукового исследования, проводимого в 12, 22 недели, можно определить пол ребенка. Эти данные не вносят в протокол исследования.
Уже начиная с первого исследования можно определить сердцебиения плода. В документации записывают наличие сердцебиения (с/б +), ЧСС — число сердечных сокращений (в норме ЧСС составляет 120-160 ударов в минуту). Отклонение показателей ЧСС при первом исследовании — увеличение или уменьшение числа сердечных сокращений — может служить признаком того, что у недавно зародившегося плода имеется порок сердца. Позднее, во втором и в третьем триместре, есть возможность подробно, детально различить и изучить сердечные клапаны и камеры. Изменение числа сердечных сокращений во втором и третьем триместре может говорить о страдании плода, нехватке кислорода и питательных веществ.
Размеры плода
Сокращения, которые можно встретить в протоколах УЗИ, имеют следующие значения.
В первом триместре беременности определяют диаметр плодного яйца (ДПР), копчико-теменной размер плода (КТР), то есть размер от темени до копчика. Измеряют также размеры матки. Эти измерения позволяют в первом триместре достаточно точно судить о сроке беременности, так как в это время размеры плода наиболее стандартны. Относительно определения срока беременности по размерам плода и плодного яйца есть небольшой нюанс. В заключении могут записать не акушерский срок, считающийся от первого дня последней менструации, согласно которому беременность длиться 40 недель, а срок беременности от зачатия — эмбриональный срок. Срок беременности от зачатия на 2 недели меньше, чем акушерский срок. Однако если будущая мама сравнит результаты УЗИ и результаты осмотра, у нее может возникнуть недоумение, т. к. срок беременности по разным данным может расходиться на 2 недели. Уточнив у своего доктора, какой срок указан в заключение первого УЗИ, вы разрешите свои сомнения.
Таблица 1: Копчико-теменной размер плода
При последующих исследованиях, во втором и третьем триместрах беременности, определяют следующие показатели развития плода:
Таблица 2: Бипариетальный и лобно-затылочный размеры головки плода
Таблица 3: Окружность груди и окружность живота плода
Таблица 4: Длина бедренной кости плода
Таблица 5: Длина плечевой кости и костей предплечья
Таблица 6: Кости носа плода
Если размеры плода меньше, чем предполагается на данном сроке беременности, то говорят о ВЗРП — внутриутробной задержке роста плода. Различают асимметричную и симметричную формы ВЗРП. Об асимметричной форме говорят, когда размеры головы и конечностей соответствуют сроку, а размеры туловища меньше предполагаемого срока беременности. При симметричной форме задержки роста плода все размеры уменьшены одинаково. При асимметричной форме ВЗРП прогноз более благоприятен, чем при симметричной. В любом случае при подозрении на внутриутробную задержку роста плода назначают лекарства, способствующие улучшению поступления питательных веществ плоду. Такое лечение проводят в течение 7-14 дней, после чего обязательно повторное ультразвуковое исследование. При задержке роста плода назначают кардиотокографическое исследование — процедуру, в ходе которой с помощью специального аппарата фиксируют сердцебиение плода, а также допплерометрическое исследование, с помощью которого определяют кровоток в сосудах плода, пуповины, матки. Допплерометрическое исследование производят в момент проведения УЗИ. Если степень задержки роста плода велика — если размеры плода уменьшены более чем на 2 недели, чем предполагаемый срок, или гипотрофия (задержка роста плода) обнаруживается рано — во втором триместре беременности, то лечение непременно проводят в стационаре.
Плацента
Плацента окончательно формируется к 16 неделям беременности. До этого срока говорят о хорионе — предшественнике плаценты. Хорион — наружная оболочка зародыша, которая выполняет защитную и питательную функции. Во время ультразвукового исследования оценивают место прикрепления плаценты — на какой стенке матки расположен хорион или плацента, насколько плацента удалена от внутреннего зева шейки матки — места выхода из полости матки. В третьем триместре беременности расстояние от плаценты до внутреннего зева шейки матки должно составлять более 6 см, в противном случае говорят о низком прикреплении плаценты, а если плацента перекрывает внутренний зев — о предлежании плаценты. Такое состояние чревато осложнениями — кровотечением во время родов. Низкое прикрепление плаценты отмечают и во время ультразвуковых исследований, проводимых в первом и во втором триместрах, но до третьего триместра плацента может мигрировать, то есть подняться вверх по стенке матки.
Во время ультразвуковых исследований оценивают также структуру плаценты. Существует четыре степени ее зрелости. Каждая степень соответствует определенным срокам беременности: 2-я степень зрелости должна сохраняться до 32 недель, 3-я степень — до 36 недель. Если плацента изменяет структуру раньше положенного времени, говорят о преждевременном старении плаценты. Такое состояние может быть связано с нарушением кровотока в плаценте, обусловленным гестозом (осложнение беременности, проявляющееся повышением артериального давления, появлением белка в моче, отеков), анемией (снижение количества гемоглобина), а может являться индивидуальной особенностью организма данной беременной женщины. Преждевременное старение плаценты — это повод для проведения допплерографического и кардиомониторного исследований.
В ходе ультразвукового исследования определяют толщину плаценты. В норме до 36 недель беременности толщина плаценты равна сроку беременности +/- 2 мм. С 36-37 недель толщина плаценты составляет от 26 до 45 мм, в зависимости от индивидуальных особенностей.
Таблица 7: Толщина плаценты
При изменении толщины и структуры плаценты делают предположение о плацентите — воспалении плаценты. Заключение УЗИ «плацентит» не является показанием для госпитализации. При подозрении на изменения в плаценте необходимо провести доплеровское исследование, которое подтверждает или опровергает предположение. Назначают и дополнительные лабораторные анализы, в частности обследование на инфекции, передающиеся половым путем.
По данным ультразвукового исследования можно подтвердить предположение об отслойке плаценты, поводом для которого являются кровянистые выделения из половых путей на любом сроке беременности. Участки отслойки видны на экране. Вся эта информация отражается в протоколе УЗИ.
Пуповина
Плаценту с плодом соединяет пуповина. В момент ультразвукового исследования определяют количество сосудов в пуповине (в норме их три). У 80% беременных петли пуповины расположены в области шеи или тазового конца — той части плода, которая предлежит к выходу из матки. Петли пуповины «падают» туда под силой тяжести. Обвитие пуповиной шеи плода можно диагностировать, только применив допплерографическое исследование. И хотя обвитие пуповиной не является темой данного разговора, хочется отметить, что даже факт обвития пуповины вокруг шеи не является показанием для операции кесарева сечения.
Околоплодные воды
При ультразвуковом исследовании измеряют амниотический индекс, который свидетельствует о количестве вод. Амниотический индекс (АИ) определяют путем деления матки на квадранты двумя перпендикулярными линиями (поперечная — на уровне пупка беременной, продольная — по средней линии живота) и суммирования показателей, полученных при измерении самого большого вертикального столба околоплодных вод в каждом квадранте. В 28 недель нормальные значения амниотического индекса — 12-20 см, в 33 недели — 10-20 см. Повышение амниотического индекса свидетельствует о многоводии, понижение — о маловодии. Значительное многоводие или маловодие могут свидетельствовать о фетоплацентарной недостаточности — нарушении кровоснабжения плаценты. Увеличение и уменьшение вод может возникать и при другой патологии, но встречается и изолированно.
Во время исследования оценивают также отсутствие или наличие посторонних примесей — взвеси в околоплодных водах. Наличие взвеси может быть свидетельством инфицирования или перенашивания беременности, но взвесь может содержать только первородную смазку, что является вариантом нормы.
Матка
В ходе ультразвукового исследования измеряют размеры матки, осматривают стенки матки на предмет наличия или отсутствия миоматозных узлов, на предмет повышенного тонуса мышечной стенки. Измеряют также толщину стенок матки.
Следует отметить, что диагноз «угроза прерывания беременности» нельзя поставить только в соответствии с данными УЗИ, подобный диагноз ставят только в том случае, когда клинические признаки — боли внизу живота, в пояснице, — сочетаются с ультразвуковыми, к которым относится уменьшение толщины нижнего маточного сегмента (мышц в нижней части матки) менее 6 мм, веретенообразные сокращения мускулатуры матки (увеличение толщины маточной стенки на том или ином участке), которые говорят о сокращении того или иного участка мышц матки. Механическое надавливание датчиком повышает тонус стенки матки. Это может обнаруживаться в момент исследования, но при отсутствии клинических проявлений (болей внизу живота, в пояснице) диагноз «угроза прерывания беременности» не ставят, говоря только о повышенном тонусе. Во время всех исследований, особенно когда имеется угроза прерывания беременности, измеряют длину шейки матки, диаметр шейки матки на уровне внутреннего зева, состояние цервикального канала (открыт, закрыт). Длина шейки матки в норме во время беременности должна составлять 4-4,5 см. Укорочение шейки — у первобеременной до 3 см, а у повторнобеременной — до 2 см, открытие маточного зева позволяет поставить диагноз — истмико-цервикальная недостаточность, при которой шейка матки начинает раскрываться уже в 16-18 недель, не в состоянии удержать развивающуюся беременность.
Итак, мы перечислили много, но далеко не все признаки, которые определяют во время ультразвукового исследования. Зачастую один признак может свидетельствовать о совершенно разных патологических или физиологических состояниях, поэтому полную ультразвуковую картину может оценить только специалист, а лечащий доктор сопоставит данные УЗИ с результатами наблюдений, жалоб, анализов, других исследований. Только так можно сделать правильные выводы.
Особенно хочется отметить, что при возникновении подозрения на неблагополучное течение беременности тем женщинам, у которых ранее, во время предыдущих беременностей, наблюдались те или иные осложнения (пороки развития плода и т.п.), необходимо проводить экспертное исследование — с применением прогрессивной техники, а самое главное — высококлассным специалистом.
Статья из журнала «9 Месяцев» и дополнена таблицами
Источник
13 и 14 недели — конец первого триместра беременности. В это время беременные женщины проходят первый скрининг, который позволяет выявить серьезные заболевания, такие как гипоплазия носовой кости, утолщение воротникового пространства, укорочение или удлинение костей и многие другие. Своевременное выявление патологии плода и заболеваний матери может сохранить здоровье им обоим.
Что происходит с плодом в 12, 13 и 14 недель

На 12 неделе заканчивается эмбриональный период развития ребенка, и начинается плодный. Иначе говоря, плод внутри матки уже настолько развит, что можно различить органы, кости, услышать сердцебиение, и увидеть первичные половые признаки. В этот период времени у ребенка формируются кости и ткани лица, уши, глазницы и подбородок, и различить их в процессе ультразвукового исследования становится возможным. Кроме того, закладываются молочные зубы, которые тоже видно при УЗИ диагностике.
На 13 неделе внутриутробного развития ребенок начинает двигаться, в том числе совершать первые мимические движения. Он может хмуриться или улыбаться, открывать и закрывать рот, сосать пальцы. Глаза плода еще не сформированы до конца, а потому веки ребенка пока не открываются.
К концу 14 недели заканчивается формирование всех основных органов, и дальше идет только увеличение длины тела и набор массы. Сам эмбрион уже напоминает маленького человека, и по его состоянию и внешности можно определить уже возникшие или только намечающиеся патологии.
Как развивается носовая кость норма по неделям
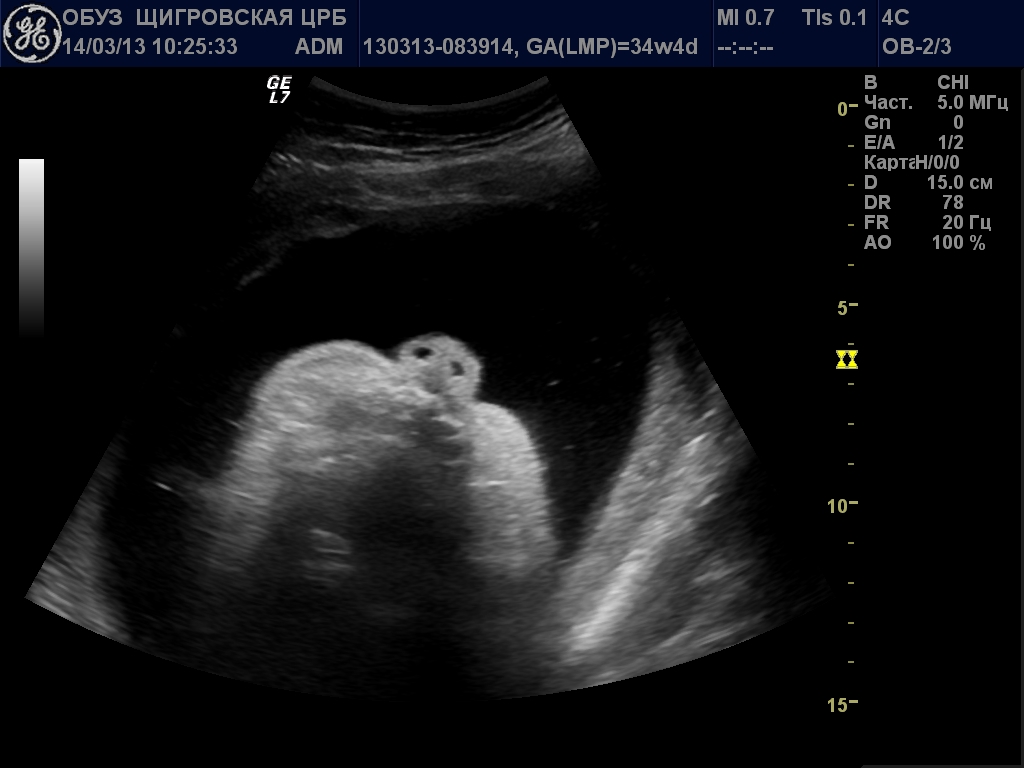
Носовую кость видно при ультразвуковой диагностике уже с 10 недель внутриутробного развития. Формирование костей носа – важный этап, правильное и своевременное прохождение которого говорит о здоровье ребенка и его возрасте, а потому при первом скрининге или раньше лаборант обязательно замерит длину этой кости.
Несмотря на небольшие размеры, длинная четырехугольная кость просматривается на УЗИ уже на 10 неделе. Отсутствие или аномальные размеры этой кости говорят врачам о патологии в развитии плода или хромосомных сбоях.
Во время проведения ультразвуковой диагностики лаборант видит на мониторе три линии:
- Кожу плода, верхнюю границу носа. Кожа – самый эхогенный слой, а потому ультразвук проходит сквозь нее без задержек и искажений;
- Саму кость и ее длину. Кость – слишком плотный материал для ультразвука, и волны сквозь нее не проникают. На мониторе кости плода выглядят как белые пятна;
- Кончик носа – третья граница. Для постановки диагноза измеряется длина носа от переносицы до кончика.
Измеряют длину носовой кости с десятой недели до конца беременности. Если при первом скрининге результаты оказались не слишком хорошими, и длина носовой кости выбивается за пределы нормы, то врач назначает дополнительные исследования, чтобы подтвердить или опровергнуть результат. Кроме того, носовая кость может быть меньшей или большей длины, если срок беременности определен неверно, или если ребенок развивается быстрее или медленнее нормы. Ни то, ни другие – не показатель патологии.
Нельзя ставить диагноз только по длине носовой кости. Врач может вынести заключение, что ребенок страдает генетическим заболеванием или имеет хромосомные аномалии, но для этого нужно провести как минимум два ультразвуковых исследования матки и сделать анализ крови беременной женщины. В сложных случаях врач может назначить биопсию хориона или анализ амниотической жидкости. Даже если размер носовой кости эмбриона не соответствует норме, оценивать результаты исследования нужно в комплексе.
Во время УЗИ врач осматривает кости черепа и линию носа ребенка. По результатам исследования в случае патологии лаборант может записать из следующих диагнозов:
- Аплазия – отсутствие носовых костей. Аплазия может быть на ранних сроках, раньше 10 недель, но если патологии сохраняются во втором и третьем триместре, это свидетельствует о серьезных пороках развития и хромосомных аномалиях;
- Гипоплазия, недоразвитие части лица;
- Нарушение эхогенности и изменение структуры. При этом границы второй линии носовой кости могут быть смещены или размыты, а кончик носа – смещен.
Проводиться исследование должно строго по нормативам. Голова ребенка во время процедуры должна быть повернута в профиль к датчику УЗИ, кости нижней и верхней челюстей должны хорошо просматриваться, а сам прибор должен быть точно откалиброван. Желательно проводить диагностику на современном оборудовании, так как новые аппараты дают возможность получить объемную цветную картинку, которая даст больше сведений о развитии и состоянии эмбриона.
Если у ребенка зафиксирована только гипоплазия, то если носовая кость слишком короткая, но все остальные параметры в норме, то беспокоиться раньше срока не нужно. Организм плода развивается неравномерно, и хрящ еще может догнать по размеру остальной организм малыша. Кроме того, даже в период внутриутробного развития ребенок имеет свои особенности, и небольшое укорочение носовой кости может быть не признаком гипоплазии, а особенностью внешности.
Вместе с длиной исследуемых параметров при первом ультразвуковом исследовании в 12-14 недель врач измеряет:
- Размер головы плода. Измеряется сразу несколько показателей: обхват, длина от одного виска до другого и длина ото лба до затылка;
- Копчико-теменной размер (КТР), то есть длина эмбриона;
- Толщину воротникового пространства (ТВП);
- Окружность грудной клетки;
- Длину костей ног и рук по отдельности, и относительно длины позвоночника и размера головы.
Носовая кость норма по неделям таблица.
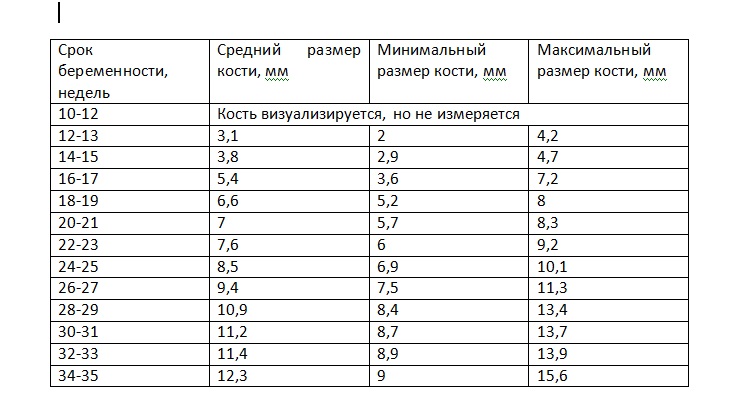
Средние размеры плода по неделям беременности.
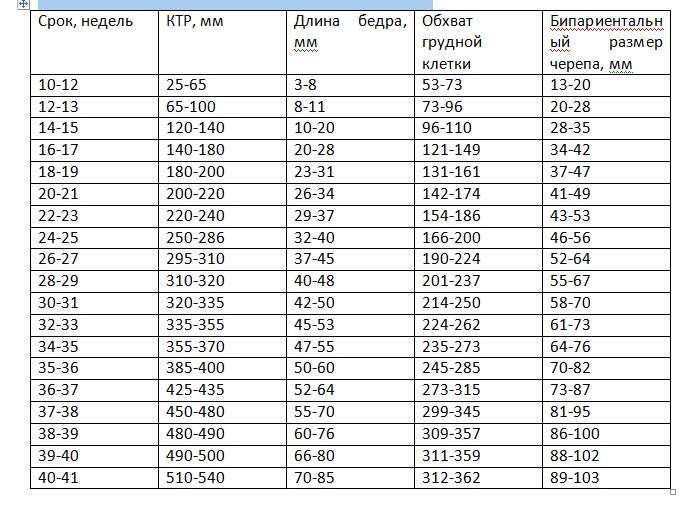
Если ребенок немного отстает от средних показателей развития, или, напротив, опережает их, то волноваться не стоит – внутриутробное развитие идет неравномерно, а потому реальные размеры и показатели плода могут отличаться от тех, что предусмотрены врачами. Физические данные и скорость развития малыша зависят от наследственности, образа жизни и питания матери, и других факторов.
На первом скрининге врач обязательно оценивает толщину воротникового пространства. Этот замер выполняется строго до 14 недель, так как на более позднем сроке начинает функционировать лимфатическая система эмбриона, излишки жидкости выводятся, и отек в воротниковом пространстве пропадает.
При проведении ультразвуковой диагностики для определения ТВП на ранних сроках беременности необходимо верно оценить положение пуповины и амниотической оболочки, чтобы не исказить результат исследования. Нормальные показатели ТВП такие:
- До 11 недели – 2,2 мм;
- 11-12 недель – 2,2 -2,5 мм;
- 13 недель – до 2,7 мм.
Получившиеся результаты могут быть меньше нормы. Если же показатели отличаются от стандартных в большую сторону, то врач может отправить пациентку на дополнительное обследование, и порекомендовать посещения специалиста-генетика для установления возможных хромосомных аномалий.
Утолщение воротникового пространства — еще один неоспоримый показатель синдрома Дауна или синдрома Эдвардса. Если при ультразвуковой диагностике лаборант отметил и гипоплазию костей носа, и увеличенную ТВП, то с большой долей вероятности у плода есть хромосомные аномалии.
Симптомы и причины появления гипоплазии
Гипоплазию врачи начали диагностировать только недавно, и только в начале двухтысячных годов гипоплазию связали с возникновением у плода синдрома Дауна и еще нескольких хромосомных патологии. Сама по себе гипоплазия носовой кости не опасна, и легко корректируется после рождения ребенка, но появление этого нарушения во время внутриутробного развития свидетельствует о хромосомных аномалиях плода.
Гипоплазия носовой кости может возникнуть, если:
- Не будет нормы, если мать курит, употребляет наркотики или спиртные напитки. Это особенно опасно на первых неделях беременности, когда все системы и органы ребенка только формируются;
- Принимает антибиотики или сильнодействующие лекарства;
- Женщина во время беременности перенесла инфекционные заболевания, такие как токсоплазмоз, краснуху или аналогичные;
- Есть генетическая предрасположенность к изменениям длины костей;
- Отец и мать ребенка являются близкими родственниками;
- Во время беременности мать получила травму живота;
- Химические вещества оказали влияние на ребенка;
- Мать во время беременности или за несколько лет до нее подверглась действию радиации даже в минимальных дозах;
- Женщина длительное время подвергалась воздействию высоких температур.
Все перечисленные факторы оказывают прямое действие на развитие и формирование плода, и здоровье беременной женщины. В сложных случаях, когда гипоплазия — не единственное нарушение развития, или она является симптомом более серьезной патологии, женщине предложат прервать беременность вне зависимости от недели, или как можно раньше начать лечение.
Гипоплазия чаще всего является симптомом синдрома Дауна или синдрома Эдвардса, то есть удвоения четырнадцатой, пятнадцатой или двадцать первой хромосомы, — неизлечимого заболевания, возникающего вследствие генетической мутации. О появлении этой мутации у плода свидетельствует также:
- Меньшие размеры эмбриона;
- Не нормальное увеличение толщины воротникового пространства;
- Укорочение костей скелета;
- Аномалии в системе кровоснабжения плаценты, пуповины и плода;
- Пороки сердца у ребенка;
- Неправильное формирование почек.
Врач, ставящий диагноз, может назначить дополнительные исследования. При постановке диагнозов только по результатам ультразвукового исследования наблюдается около 20% ложноположительных результатов. Если же беременная женщина сдала все анализы, в том числе – биопсию ворсинок хориона и исследование околоплодной жидкости, то вероятность вынесения ошибочного диагноза составляет всего 1%. Чтобы убедиться в правильности диагноза, женщине рекомендуется пройти обследование у нескольких врачей в разных клиниках.
Чтобы избежать гипоплазии костей плода, беременной женщине рекомендуется избегать перегрева, повышенных физических нагрузок и стрессов, вести здоровый образ жизни и правильно питаться. Кроме того, большинству будущих мам назначаются витамины, принимать которые необходимо для правильного формирования костей и роста ребенка.
Первый скрининг во время беременности
Первый скрининг – самый важный за весь период беременности. Во время его проведения, в 10-14 недель, плод уже достаточно сформирован, чтобы можно было определить серьезные патологии развития. Проходить его рекомендуется всем беременным женщинам, так как это исследование позволяет точно выяснить состояние здоровья не только ребенка, но и матери, и сделать прогноз о том, как беременность будет развиваться дальше.
В обязательно порядке нужно пройти это исследование тем женщинам, которые страдают от хронических заболеваний, принимают лекарства, несовместимые с вынашиванием ребенка, имеют наследственные заболевания, или тем, у кого уже были проблемы с рождением детей.
Первый скрининг состоит из двух частей: анализов крови женщины и ультразвуковой диагностики матки и плода.
Первая часть диагностики – ультразвуковое исследование. Оно может проводиться как трансвагинально, если срок еще небольшой, и абдоминально, через поверхность живота. Во время первого скрининга, до 14 недель, некоторые лаборатории рекомендуют совмещать оба метода диагностики, чтобы показатели были точнее. Во время исследования лаборант оценивает состояние матки женщины, смотрит, правильно ли прикрепилось плодное яйцо и как проходит развитие эмбриона. Важно оценить состояние шейки матки и внутренней поверхности матки, так как от них будет зависеть самочувствие пациентки и легкость беременности и родов.
Ультразвук не может пройти через кости, а воздушная среда поглощает большую часть излучения. Потому датчик должен быть смазан гелем для лучшего скольжения по коже, а применяться он может только для изучения состояния мягких тканей.
Биохимические тест пациентки проходят после получения результатов УЗИ, поскольку именно ультразвук позволяет точно выяснить, сколько недель беременности прошло. Это важно, так как показатели впервые недели каждый день изменяются, и если срок беременности и размеры плода, пуповины, плаценты высчитаны неверно, то можно пропустить патологию или поставить ошибочный диагноз.
Кровь для исследования у пациентки берется натощак, рано утром. Исследуются два основных показателя:
- Хорионический гонадотропин, гормон, который вырабатывает плодная оболочка, и который повышается в первом триместре;
- Протеин-А, белок, который отвечает за формирование и нормальную работу плаценты.
От этих двух веществ в крови матери зависит нормальное течение беременности, правильное формирование плодного пузыря и плаценты, и другие показатели. Как правило, при повышенном уровне хорионического гонадотропина пациентка страдает сильным токсикозом, а эмбрион имеет аномалии развития или серьезную патологию. Наибольшая концентрация этого гормона наблюдается в крови на 11-12 неделях беременности.
По результатам биохимисческого исследования врач рассчитывает коэффициент здоровья ребенка. Компьютерная программа учитывает состояние здоровья, вредные привычки матери, ее предыдущие беременности и нынешние показатели. На основании этих показателей рассчитывается вероятность рождения здорового ребенка.
Второй скрининг считается необязательным для прохождения, но если результаты первого исследования были плохими, врачи рекомендуют сдать все анализы еще раз на 20-42 неделях. На третьем скрининге и ультразвуковом исследовании перед родами женщину осматривают несколько раз. Диагностируется состояние матки и готовность этого органа к родам, состояние плаценты, длину пуповины, оценивают показатели жизнедеятельности ребенка. На поздних сроках проводят УЗИ с допплерометрией, то есть записью ритма сердца ребенка и кровотока в его сосудах.
Прохождение ультразвуковой диагностики обязательно для каждой мамы, которая заботится о собственном здоровье и здоровье ее ребенка. Эта безопасная процедура дает возможность врачам определить патологии и заболевания на самых ранних сроках, и как можно скорее приступить к их лечению. Гипоплазия, которая оказывается в списке самых частых патологии, еще не означает, что ребенок болен. Чаще всего гипоплазия костей не подтверждается, а свидетельствует только о небольшой длине носа и мелких чертах лица ребенка. Каким бы точным не был диагноз, поставленный одним врачом, его обязательно нужно перепроверить у другого специалиста, и начать лечение как можно скорее.
Источник


