Нормы второго скрининга при беременности 19 недель

Как известно, всем беременным за время приятного ожидания необходимо пройти три обязательных скрининга, включающих УЗИ. 19 недель – это как раз тот срок, на который чаще всего приходится проведение второго скрининга. Его проводят с 16 до 20 недели беременности, но желательно не позже: после этого увеличившийся размер плода может помешать осмотру, а результаты биохимического анализа крови уже неинформативны.
Исследование при помощи ультразвука – это наиболее значительная часть второго скрининга, которую проходят абсолютно все женщины, вставшие на учет по беременности в женской консультации. Поэтому если врач назначил вам УЗИ в 19 недель, нет сомнений в его необходимости.
Беременность в 19 недель
Даже если предыдущие недели беременности пролетели для будущей мамы быстро, и до 19 недели она не замечала своего положения, на таком солидном сроке почти любая беременная женщина понимает, что роды не за горами. Об «экваторе» напомнит увеличившийся живот – почти все женщины к этому сроку его замечают. Даже не самые приятные признаки второго триместра– одышка и отеки на ногах, возможная слабость – это норма в 19 недель. Но есть и воодушевляющая сторона: токсикоз остался позади, близится декретный отпуск, половина беременности пройдена.
Самая приятная новость: большинство беременных на данном сроке отчетливо чувствуют шевеления малыша! Некоторые мамы даже на этом немалом сроке боятся навредить малышу при проведении УЗИ. На самом деле, риски от выполнения процедуры значительно превышают силу воздействия ультразвуковых волн на малыша, тем более такого окрепшего и сформированного, как в 19 недель беременности.
Как развивается малыш к 19 неделе беременности?

Плод на 19 неделе беременности
Девятнадцатый недельный отрезок – почти середина беременности. Что же происходит с плодом на этом сроке?
Норма может варьироваться, но почти у всех детей внутриутробно развиваются следующие признаки:
- малыш становится полностью пропорциональным, его тело останется таким вплоть до родов;
- пол ребенка хорошо виден на УЗИ, вероятность ошибки крайне низка;
- ребенок хорошо слышит звуки снаружи, отличает материнский голос; согласно результатам наблюдений, если с малышом разговаривает будущий папа или если животику читают стихи, он запоминает звуки и в дальнейшем реагирует на них;
- начинается формирование первородного кала – мекония – в кишечнике;
- активно развивается нервная, иммунная, сердечно-сосудистая система плода;
- уже с 22 недели (менее чем через месяц!), ребенок рожденный преждевременно имеет шансы выжить в условиях больницы;
- увеличивается содержание подкожного жира, на коже формируются складки, на пальцах крохи – уникальный папиллярный рисунок;
- к 19 неделе даже сформированы коренные и молочные зубы будущего ребенка;
Для чего выполняют УЗИ?
УЗИ 19-недельной беременности – очень важное исследование, которым не рекомендуется пренебрегать даже абсолютно здоровой женщине. По размерам плода и его частей специалист может диагностировать отставание или опережение развития, что влияет на ведение беременности и предполагаемую дату родов. Оценивая строение внутренних органов, в том числе головного мозга, врач сообщит о наличии возможных аномалий развития.
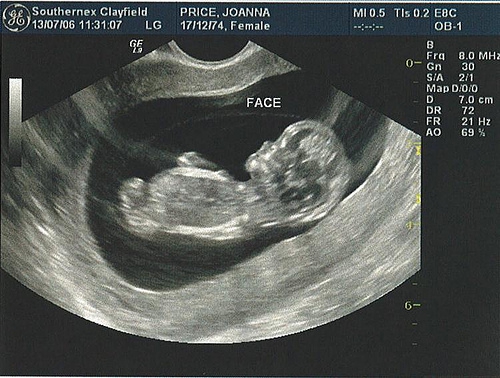
Во время УЗИ в 19 недель беременности хорошо визуализируется личико плода, на котором легко различимы так называемые маркеры внутриутробной патологии. Обязательно оценивается количество околоплодных вод, строение пуповины и сосудов плаценты – это важный признак, характеризующий состояние малыша в утробе. Дополнительно осматривают состояние шейки матки и ее придатков.
Если беременная находится в группе риска, в дополнение к УЗИ ей рекомендуется пройти так называемый тройной тест. В таком случае в венозной крови женщины определяют уровень трех гормонов: ХГЧ, эстриола и альфа-фетопротеина. В редких случаях измеряют и концентрацию ингибина. Такие анализы назначают только при подозрении на патологию по результатам первого скрининга в 10-14 недель либо при повышенном риске хромосомных аномалий плода.
Каковы размеры плода на 19 неделе беременности?

УЗИ в 19 недель беременности
На данном сроке размер ребенка от макушки до пят составляет 13-15 см, вес около 200 грамм. Не случайно одними из первых показателей, оцениваемых при ультрасонографии в 19 недель , являются данные фетометрии – размеры плода. Врач измеряет окружность головы, груди и живота ребенка, а также длину костей конечностей и диаметры головки. Заключение дается только по совокупности размеров на данном сроке. Т.е. если какой-то показатель ниже рекомендуемых для срока значений, будущей маме не стоит сильно волноваться: это может быть индивидуальная норма малыша.
Можно ли определить пол будущего ребенка в 19 недель?
Мальчик или девочка? Это один из первых вопросов, который беспокоит будущих родителей, когда они узнают о наличии беременности. На самом деле, пол малыша формируется уже в момент зачатия. Уже с 8й недели беременности можно выяснить его довольно точно, если сделать анализ крови на ДНК. Но это достаточно дорогое исследование.
На УЗИ пол будущего ребенка виден примерно с 14 недели, но может быть трудно различим в начале. И именно на сроке 19 недель определение пола – это скорее норма, чем исключение из правил. Вероятность ошибки на таком сроке очень мала. Различия половых признаков мальчиков и девочек на УЗИ 19 недель вы можете увидеть на картинке.
Нормальные значения различных показателей на УЗИ
Если вам выполнят УЗИ в 19 недель беременности, врач обязательно сделает заключение и сообщит установленный диагноз. Но будущим мамам всегда интересно самим разобраться во всех условных обозначениях и цифрах!
Рекомендуем доверять мнению специалиста и не впадать в панику, если какие-то значения не соответствуют таблице: это может быть индивидуальная норма для вашего малыша!
Приведем ниже несколько аббревиатур, которые вы можете увидеть в заключении при сонографии.
Норма нижеуказанных значений фетометрии приведена в таблице.
КТР – копчико-теменной размер, рост плода – в норме 130-150 мм
БПР – бипариетальный размер головки
ЛЗР – лобно-затылочный размер
ДБ – длина бедренной кости
ДгрК – диаметр грудной клетки
Длина носовой кости к 19 неделе составляет около 5 мм. Её укорочение может свидетельствовать о серьезной хромосомной аномалии – синдроме Дауна. Но неправильно определенный срок беременности может повлиять на результат замера, поэтому при подозрениях на укорочение носовой кости обязательно назначают дополнительный биохимический скрининг.
Толщина воротниковой зоны/пространства (воротниковой складки) должна составлять не более 3 мм при исследовании трансабдоминально. Увеличение этого показателя свидетельствует о серьезных нарушениях, таких как синдром Эдвардса.
Еще один важный цифровой индекс имеет отношение не к плоду, а к околоплодным водам. Это так называемый амниотический индекс (АИ) – сумма показателей расстояния от плода до стенки матки в трех точках измерения. Норма АИ к 19 неделе беременности составляет от 83 до 225 мм. Если показатель выше нормы, говорят о многоводии, если ниже – возможен диагноз маловодие. Оба состояния требуют тщательного исследования, т.к. могут говорить о гестозе, инфекции родовых путей и других серьезных патологиях беременности.
Степень зрелости плаценты и количество сосудов в пуповине косвенно характеризуют состояние плода в утробе. В норме на 19 неделе степень зрелости плаценты должна быть нулевой, сосудов в норме три. Отклонения показателей требуют дополнительных исследований – допплерографии и КТГ – для постановки точного диагноза.
Заключение
Второй скрининг беременности, проводимый на 19 неделе – одно из основных исследований, выполняемых в течение беременности. Даже абсолютно здоровые женщины нуждаются в этой процедуре. Полное исследование состоит из ультрасонографии плода и матки, а также «тройного теста» – биохимического анализа крови беременной.
Для здоровой женщины, не входящей в группу риска, обязательно только УЗИ. К счастью, ультразвуковое исследование – распространенное, недорогое, безопасное и высокоинформативное. Для многих будущих мам основная интрига проведения УЗИ на сроке 19 недель – определение пола ребенка. На самом же деле грамотный специалист при исследовании на данном сроке сможет диагностировать и предотвратить многие состояния, угрожающие беременности.
Источник
Рассматриваемое обследование проводят в промежутке между 16 и 20 неделями беременности, и оно состоит из двух этапов: УЗИ и биохимического скрининга. При отсутствии каких-либо отклонений на УЗИ тройной тест зачастую не назначается.
В целом же, скрининг второго триместра беременности – процедура добровольная. В некоторых случаях результаты могут оказаться ложноположительными, что провоцирует стресс и негативно сказывается на здоровье матери.
С другой же стороны, благодаря такой диагностике можно выявить и своевременно устранить факторы, мешающие нормальному течению беременности.
Пренатальный скрининг — все виды диагностики и описание
Ультразвуковое исследование
Указанный вид диагностики дает возможность сделать полную оценку уровня развития плода, подтвердить или опровергнуть наличие физиологических отклонений.
Благодаря возрасту малыша, посредством датчика УЗИ можно зафиксировать следующие показатели:
1. Пол
Половую принадлежность можно определить, если эмбрион будет расположен соответствующим образом.
В противном случае будущие родители останутся в неведении до следующего скрининга, либо до рождения ребенка.
2. Фетометрические данные плода
Включают несколько составляющих:
- Длина плечевой кости и кости предплечья. Доктор проверяет наличие всех костных тканей, симметричность предплечий.
- Размеры бедренных костей и костей голени. Берется во внимание количество пальцев на руках и ногах
- Окружность живота.
- Лобно-затылочный размер и бипариентальные параметры головы эмбриона.
- Окружность головы.
- Длина носовой кости. Нормы рассматриваемого объекта исследования составляют: 3,7-7,3 мм на 16-17 неделях беременности; 5,3-8,1 мм на 18-19 неделях; 5,8-8,3 мм на 20-21 неделях. Если предыдущие показатели в норме, но присутствуют отклонения со стороны данной составляющей, считается, что у плода отсутствуют какие-либо хромосомные аномалии.
При значительных отклонениях от нормы всех указанных показателей существует два варианта:
- Возраст плода изначально определен неправильно.
- Эмбрион развивается с определенными патологиями.
3. Анатомические сведения
Доктор фиксирует следующие нюансы:
- Наличие почек, их симметричность.
- Месторасположение внутренних органов: мочевого пузыря, легких, желудка и т.д.
- Структуру лицевых костей. На данном УЗИ можно выявить дефекты в анатомии верхней губы.
- Строение сердца в четырехкамерном срезе.
- Размеры мозжечка, боковых желудочков мозга, большой цистерны эмбриона.
4. Информация о плаценте
Наиболее удачное место крепления плаценты – задняя стенка матки, или зона, приближенная к ее дну.
В той ситуации, если плацента расположена на передней стенке матки, существует риск, что в будущем произойдет ее отслойка.
Структура плаценты с 16 по 20 неделю должна быть однородной. При наличии отклонений назначают лечение, нацеленное на нормализацию кровообращения.
5. Количество амниотической жидкости (околоплодных вод)
При незначительном маловодии лечебные мероприятия ограничиваются витаминотерапией, коррекцией рациона питания, ограничением физических нагрузок.
Как выполняется анализ амниотической жидкости?
Выраженное маловодие требует более серьезных мер, которые будут включать прием специальных медикаментов. Это связано с тем, что подобное явление может негативно сказаться на развитии конечностей и позвоночника эмбриона, спровоцировать аномалии в нервной системе. Зачастую детки, которые были выношены в условиях маловодия, страдают умственной отсталостью и худобой.
Не менее опасным для плода является выраженное многоводие. Беременную в таких ситуациях чаще всего госпитализируют и назначают комплексное лечение.
6. Количество сосудов пуповины
Нормой считается состояние, когда у плода фиксируется две артерии и одна вена.
В тех ситуациях, когда УЗИстом выявлено меньше сосудов, впадать в панику не стоит. Хорошие результаты биохимического анализа крови, а также отсутствие отклонений в развитии плода (согласно ультразвуковой диагностике) свидетельствует о том, что единственная артерия полностью компенсировала работу отсутствующей.
Если же на пуповине у ребенка диагностируют наличие всего одного сосуда — скорее всего, он родится с маленьким весом, и по мере его роста могут иметь место погрешности в работе сердца. Такая ситуация требует регулярного контроля со стороны соответствующего доктора.
В будущем родители должны следить за правильным питанием, укреплять защитные реакции организма малыша.
7. Параметры шейки и стенок матки
Доктор обращает внимание на размеры шейки матки.
Если, по сравнению с предыдущим скринингом, наблюдается ее укорочение (менее 30 мм), открытие или размягчение ее тканей, может назначаться установка пессария для сохранения беременности.
Тройной тест
После прохождения ультразвукового обследования беременную ожидает следующий этап скрининга: биохимический анализ венозной крови.
Главная задача указанного тестирования – определение трех показателей:
1.Свободного эстриола – полового гормона, который дает о себе знать с первых дней образования плаценты, и уровень которого с каждым месяцем увеличивается: 1,18-5, 52 нг/мл на 16-17 неделях беременности; 2,42-11,20 нг/мл на 18-19 неделях; 3,9-10,0 на 20-21 неделях.
Критическое (40% и более) снижение рассматриваемого гормона может быть следствием нескольких явлений:
- Существует угроза выкидыша.
- Присутствуют определенные аномалии в развитии нервной трубки эмбриона либо его внутренних органов. В частности, это касается надпочечников.
- В структуре плаценты произошли серьезные нарушения.
- Имеет место быть внутриутробная инфекция.
- У плода диагностируется синдром Дауна.
- На момент сдачи тройного теста беременная лечилась антибиотиками.
Уровень свободного эстриола в крови будущей мамы может повышаться при нескольких ситуациях:
- Беременность является многоплодной.
- Вес эмбриона превышает допустимую норму.
2.Свободный бета-ХГЧ. Именно данный показатель благоприятствует появлению второй полоски при прохождении теста на беременность.
Уровень хорионического гонадотропина человека во втором триместре беременности может меняться: 10-57 тыс. нг/мл на 16-й неделе; 8-57 тыс. нг/мл на 17-18 неделях; 7-48 тыс. нг/мл на 19-й неделе беременности.
Количество свободного бета-ХГЧ в крови может повышаться, если:
- Эмбрион развивается с синдромом Дауна (при отклонении от нормы в 2 раза).
- Женщина вынашивает более одного ребенка.
- Существуют патологии, связанные с повышением артериального давления, отечностью. Общий анализ мочи в таком случае констатирует наличие белка.
- У беременной диагностируют сахарный диабет.
- Плод развивается с определенными дефектами.
- В структуре плодного яйца присутствуют патологии. В 40% случаях подобное явление может спровоцировать появление хориокарциномы.
Низкий уровень ХГЧ может указывать на следующие явления:
- Существует угроза выкидыша.
- Эмбрион развивается не правильно или вообще не развивается.
- Произошла гибель эмбриона.
- Плацента не способна полностью выполнять свои функции в связи с нарушениями в ее структуре.
- У плода синдром Эдварса либо синдром Патау.
При неверно определенном сроке уровень ХГЧ также не будет соответствовать нормам.
3. Альфа-фетопротеин (АФП)— это белок ,который вырабатывается в синцитиотрофобласте и желточном мешке на ранних сроках, с 11-12 недель вырабатывается печенью плода.
В амниотическую жидкость этот белок попадает через почки плода, а в кровь матери — путем плацентарной диффузии. На 15-19 неделях беременности допустимая норма альфа-фетопротеина варьируется в пределах 15-95 Ед/мл, после 20-й недели – 28-125 Ед/мл.
Определение альфа-фетопротеина в крови беременной женщины помогает диагностировать пороки развития, связанные с дефектом нервной трубки: при этих заболеваниях уровень белка увеличивается. При хромосомной патологии — такой, как синдромы Дауна или Эдвардса — уровень белка снижен.
Сейчас этот показатель редко используется, особенно после внедрения первого биохимического скрининга ,включающий в себя хгч+ papp-a, который является более информативным и своевременным. Если первый скрининг пройден, то 2-й биохимический скрининг не проводится.
В настоящее время, наиболее достоверным методом для диагностики хромосомной патологии плода является неинвазивный пренатальный тест (НИПТ).
Низкое содержание рассматриваемого белка может свидетельствовать о нескольких факторах:
- Врач неправильно определил срок беременности (если отклонения от нормы не столь значительные).
- У плода синдром Эдвардса/синдром Дауна.
- Произошла гибель эмбриона.
- Существует риск прерывания беременности.
- Плодное яйцо имеет определенные аномалии (пузырный занос).
Повышение количества АФП в крови беременной может быть причиной следующих явлений:
- Существуют погрешности в строении нервной трубки плода.
- Кишечник либо 12-перстная кишка эмбриона имеют пороки в развитии.
- У малыша синдром Меккеля (в крайне редких случаях).
- Некроз печени, что стал следствием инфицирования организма беременной.
- Присутствуют аномалии в структуре передней брюшной стенки.
Если УЗИ подтверждает многоплодную беременность, врачи редко назначают биохимический скрининг: существующие показатели нормы применимы по отношению к одноплодной беременности.
Определить, как именно будут меняться показатели, если женщина вынашивает два и более плода — весьма проблематично.
Плохой второй скрининг — что делать и куда идти дальше?
Просчитать риск наличия у плода тех или иных патологий доктор может, внимательно изучив результаты всех тестов второго скрининга.
При положительных результатах будущим мамочкам не следует сразу впадать в панику — в 10% случаев такие результаты оказываются ложными.
Однако если по заключению скрининговой программы степень риска составляет 1:250, беременной следует обратиться к генетику. Данный специалист может назначать дополнительные неинвазивные методы диагностики, посредством которых определяется наличие/отсутствие у плода хромосомных или врожденных отклонений.
Если же риск оценивают как 1:100, рекомендуется проходить инвазивные методы исследований, либо пройти неинвазивный пренатальный тест:
- Амниоцентез. Предполагает тестирование околоплодной жидкости, для забора которой доктор прокалывает брюшину. Эффективность подобного анализа составляет 99%, но такая процедура может стать причиной выкидыша в скором времени.
- Кордоцентез. Исследуемым материалом служит пуповинная кровь эмбриона. Для ее забора врач внедряет иглу в матку посредством прокола передней брюшины. Данную процедуру целесообразно проводить в промежутках между 22 и 25 неделями, но не ранее 18 недели беременности. Рассматриваемая манипуляция в редких случаях может стать причиной внутриутробной инфекции или выкидыша.
- Неинвазивный пренатальный тест (НИПТ). Может назначаться уже с 10-й недели беременности. Для тестирования ДНК плода применяют венозную кровь мамы. Взятый посредством секвенирования образец ДНК эмбриона проверяют на наличие разнообразных хромосомных аномалий. Отрицательный результат – практически 100-процентная гарантия отсутствия аномалий в развитии. При положительных результатах требуется прохождение описанных выше инвазивных методик диагностики.
Если инвазивная диагностика подтвердит неблагополучные результаты второго скрининга, у женщины есть две опции:
- Прервать беременность. Чем больше срок, тем более тяжкими будут последствия для здоровья и психики женщины. Однако при грамотных реабилитационных мероприятиях родители вскоре смогут заняться планированием следующей беременности.
- Оставить ребенка. Принимая такое решение, будущие родители должны быть ознакомлены со всеми трудностями, с которыми они столкнутся при воспитании тяжелобольного малыша.
Источник


