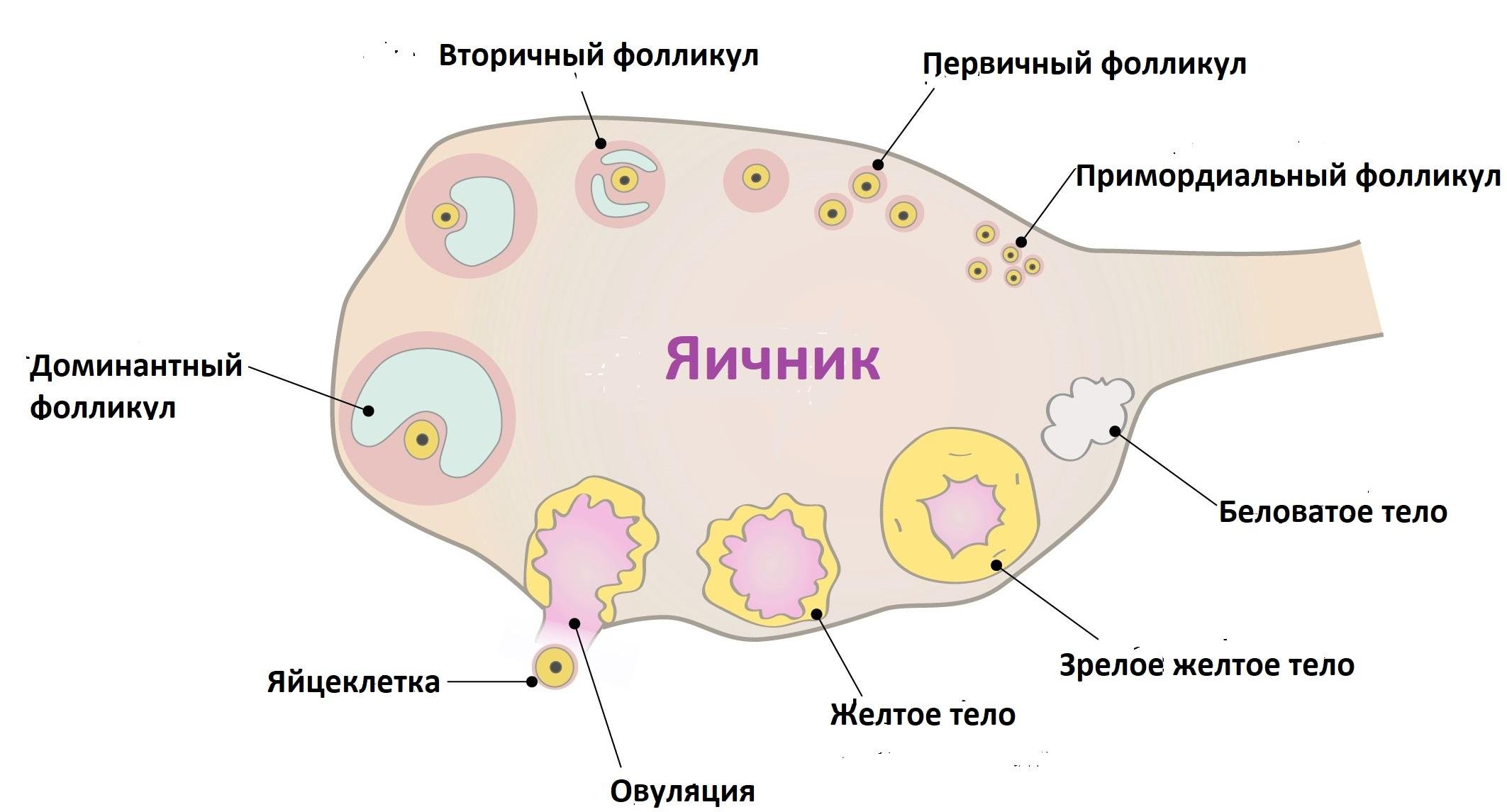
На каком сроке беременности делают второй скрининг

Скрининг во 2-м триместре — обязательное исследование плода, которое проходит каждая беременная. Процедура назначается с 19-й по 23-ю неделю беременности.

Показания и противопоказания к процедуре
По срокам проведения второй скрининг выпадает на период 19–23 недель. Исследование считается комплексным, так как беременная проходит УЗИ и сдает биохимический анализ крови. Иногда женщина может отказаться от анализа крови. Но существуют медицинские показания, по которым кровь обязательно сдают на экспертизу:
- возраст будущей мамы более 35 лет;
- стоит угроза по прерыванию беременности;
- если у женщины другие беременности заканчивались выкидышами, плод замирал, случались преждевременные роды, рождение мертвого ребенка;
- беременная употребляла запрещенные медикаменты при вынашивании ребенка;
- будущая мать страдает наркоманией, алкоголизмом или курит;
- мама и папа ребенка связаны кровным родством;
- у женщины выявлено онкологическое заболевание;
- беременная работает в тяжелых условиях труда;
- у одного из родителей диагностировали заболевание генетического характера, к примеру, сахарный диабет;
- первый раз анализ крови и УЗИ-обследование показали врожденное заболевание у плода;
- будущая мать перенесла инфекционную или вирусную болезнь до 19 недель;
- беременная ранее облучалась;
- ближайшие родственники женщины страдают хромосомными заболеваниями, или у семьи рождался ребенок с такой патологией.
УЗИ, биохимический гемотест в 19–22 недели делают в целях раннего определения синдрома Дауна, болезни Эдвардса, распространенных хромосомных патологий.

Когда беременной делают второй скрининг
Перинатальное скрининговое обследование 2-го триместра назначается с 19-й по 22–23-ю неделю. Обследование включает исследование частей плода ультразвуком вместе с анализом крови при особых показаниях.
Лучше делать скрининг 2-го триместра как можно раньше.
Нельзя игнорировать срок беременности, так как биохимический анализ после 24-й недели уже будет неинформативен.
Как подготовиться к УЗИ
Подготовка к скринингу во втором триместре аналогична диагностике на 11–12 неделях, первому УЗИ и анализу крови при беременности:
- За сутки до скрининга 2-го триместра не разрешается есть много жирного, острого, жареного и продуктов, которые провоцируют сильное газообразование. При этом при сильной жажде можно пить воду перед вторым скринингом. В противном случае результаты анализа крови и УЗИ могут быть недостоверными.
- Нельзя перед ультразвуковым скринингом 2-го триместра и сдачей крови волноваться и нервничать. Гормон норадреналин, который выделяется при стрессе, негативно сказывается на результатах анализов.
Как проходит обследование
Сначала беременная проходит ультразвуковую диагностику. Процедура полностью безболезненна и безвредна для плода. УЗИ на 2-м скрининге делается для соотношения установленных норм показателей измерения частей тела и органов плода с индивидуальными результатами обследования у беременных.
Женщину укладывают на кушетку. Предварительно стелется одноразовая пеленка. После беременная оголяет живот. Врач наносит специальный гель для УЗИ, который усиливает проникновение ультразвуковых волн. По завершении скрининга 2-го триместра женщина вытирает живот салфетками или одноразовой пеленкой.
После проведения обследования трансабдоминальным датчиком с ультразвуком беременная идет в лабораторию сдавать кровь. Когда исследования пройдены, остается ждать расшифровку результатов. Обычно женщину просят прийти за медицинским заключением через неделю.
К просмотру видеообзор специалиста:
Расшифровка результатов исследования
Врачи в основном смотрят результаты УЗИ на 2-м скрининге. Биохимический анализ крови назначается при особых показаниях, когда у будущей матери выявлены риски на скрининге в первом триместре. В результатах УЗИ 2-го скрининга указывают внешние данные ребенка: размеры всех частей тела, рост, вес, количество плодов в матке.
После анализа внешних данных сонолог переходит к фетометрии, оценке анатомического строения плода при скрининге 2-го триместра. Обследуются кости ребенка, измеряется длина конечностей, определяется состояние внутренних органов и их развитость.
Именно в середине беременности будущие родители узнают пол ребенка.
Вес и рост плода
Одним из важных показателей в результатах второго скрининга считается вес и рост ребенка:
- Очень низкий вес часто сопоставляют с пищевым голоданием и гипоксией плода. Из-за этого следует нарушение развития роста и набора веса. Поэтому беременность замирает.
- Маленький вес, который не соответствует сроку, показывает возможные хромосомные заболевания: синдром Дауна, Эдвардса.
- Чересчур большой вес характерен для патологий центральной нервной системы. Еще признак может указывать на внутренние отеки при гемолитической болезни, когда кровь ребенка несовместима с материнской.
По УЗИ 2-го триместра показатели нормы роста и веса смотрят по таблице с расшифровкой:
| Недели | Рост в сантиметрах | Вес в граммах |
| 18 | 14,2 | 190 |
| 19 | 15,3 | 240 |
| 20 | 25,8 | 300 |
Длина кости носа
Длина кости носа ребенка взаимосвязана с физическим развитием. При несоответствии параметра нормам беременную отправляют обследоваться на наличие хромосомных заболеваний у плода. К 20–21-й неделе беременности на 2-м скрининговом УЗИ кость носа в среднем по длине достигает 7 миллиметров.
Бипариетальный размер головы — БПР
Показатель БПР на 2-м скрининге указывает на расстояние от одного виска головы до другого. Данная линия соединяет теменные косточки. Она должна быть перпендикулярна линии, которая проводится между лбом и затылком. Параметр характеризует точный срок беременности.
При отличии индивидуальных параметров от установленной нормы возможны следующие диагнозы:
- Большой БПР соотносится с другими конечностями. При равномерном распределении параметров диагностируют крупного ребенка, что нехорошо для естественных родов.
- Синдром задержки внутриутробного развития ставят тем, у кого БПР отстает от нормы в несколько раз.
- Гидроцефалия выявляется на скрининге во 2-м триместре, если увеличен БПР, размер лба и затылка вместе с окружностью головы плода. Болезнь возникает из-за поражения инфекцией.
- Микроцефалию диагностируют при заниженных показателях БПР, ОГ и ЛЗР. Для заболевания характерна небольшая масса мозга с последующей отсталостью в умственном развитии.
Значения нормы БПР в таблице, которые рассматриваются в результатах УЗИ 2-го скрининга:
| Недели | Норма | Нижний параметр в миллиметрах | Верхний параметр в миллиметрах |
| 18 | 42 | 37 | 47 |
| 19 | 45 | 41 | 49 |
| 20 | 48 | 43 | 53 |

Лобно-затылочный размер — ЛЗР
При УЗИ на 2-м скрининге оценивается лобно-затылочный размер, расстояние между лбом и затылком. Соединительная линия промеж лобной и затылочной кости в норме проходит через центр головы и становится перпендикулярной линии, которая проводится от одного виска до другого.
ЛЗР всегда оценивают вместе с БПР. После устанавливают диагноз при отклонении от нормативов. Рассмотрим нормы параметра на 2-м скрининге по неделям беременности:
| Недели | Параметры нормы, оцениваются в миллиметрах | Нижний уровень | Верхний уровень |
| 18 | 54 | 49 | 59 |
| 19 | 58 | 53 | 63 |
| 20 | 62 | 56 | 68 |
Окружность и форма головы
Кроме БПР с ЛЗР, сонолог измеряет форму и окружность головы ребенка. Полностью здоровый ребенок на 2-м скрининговом УЗИ имеет округлую форму головы. Другие формы считаются отклонением. В норме окружность головы к 20 неделям беременности равняется 170 миллиметрам.
Длина бедра, голени, плеча и предплечья
Расчет размеров бедер, голеней, плеч и предплечья обязателен. Сонолог назначает дополнительное обследование при сильном укорочении конечностей и несоответствии длины рук с ногами. Рассмотрим таблицу с нормами показателей длины конечностей ребенка на скрининге 2-го триместра:
| Длина показателя | Недели | Норматив в миллиметрах | Нижний уровень | Верхний уровень |
| Бедро | 18 | 27 | 23 | 31 |
| 19 | 30 | 26 | 34 | |
| 20 | 33 | 29 | 37 | |
| Голень | 18 | 24 | 20 | 28 |
| 19 | 27 | 23 | 31 | |
| 20 | 30 | 26 | 34 | |
| Плечо | 18 | 20 | 17 | 23 |
| 19 | 23 | 20 | 26 | |
| 20 | 26 | 22 | 29 | |
| Предплечье | 18 | 24 | 20 | 28 |
| 19 | 27 | 23 | 31 | |
| 20 | 30 | 26 | 34 |
Окружность живота
Синдром задержки внутриутробного развития выявляется по окружности живота. При отставании от средних норм врач ставит этот диагноз. При нормальном развитии на скрининге 2-го триместра окружность живота плода в среднем составляет 15 сантиметров.
Индекс амниотической жидкости — ИАЖ
ИАЖ отвечает за показатель объема околоплодных вод в пузыре. В норме к 20-й неделе они составляют 140–214 миллиметров.
При низком индексе на втором скрининговом УЗИ врач ставит маловодие и угрозу инфицирования. При высоком индексе возникает риск неправильного предлежания плода и мертворождения из-за свободного течения: ребенок может запутаться в пуповине и задушиться.
К просмотру как выглядит ребенок на УЗИ:
Биохимический скрининг
Биохимический скрининг крови во 2-м триместре делается платно по показаниям. Тест считается тройным, так как определяются 3 главных маркера:
- Альфа-фетопротеин. Зародыш вырабатывает этот белок с 5 недель. Главная задача вещества — транспортировка полезных микроэлементов и защита ребенка от агрессивной реакции материнского иммунитета. Норма содержания гормона к 20-й неделе — в пределах 27–125 единиц на миллилитр.
- Свободный эстриол. Еще до оплодотворения вырабатывается в яичниках, но в малом количестве. В беременность уровень свободного эстриола возрастает из-за синтеза в плаценте и печени ребенка. Гормон готовит организм будущей мамы к лактации. ХГЧ и свободный эстриол всегда измеряются в начале срока. Норма — 7,6–27 единиц нмоль на литр.
- ХГЧ. Гормон синтезируется только у беременных. Большая концентрация наблюдается в первом триместре. К 21-й неделе показатель снижается до предела 1,6–59 микроскопических единиц на миллилитр.
Помимо главных перечисленных параметров, при биохимическом скрининге 2-го триместра исчисляется ингибин А в МоМ-коэффициентах. Его индекс при нормальном внутриутробном развитии равняется 2 МоМ. Этот коэффициент считается степенью отклонения полученной информации от средних значений.
Возможные заболевания по результатам биохимического анализа
Цель биохимического анализа крови заключается в определении у ребенка хромосомных заболеваний. При синдроме Дауна характерным признаком считается повышенный уровень ХГЧ на скрининге 2-го триместра и снижение содержания в крови других гормонов.
АФП, показатель ЕЗ или свободный эстриол повышаются при наличии синдрома Меккеля и некроза печени. ХГЧ при этом в норме. АФП и другие параметры снижаются ниже установленной нормы при синдроме Эдвардса.
Свободный эстриол снижается после курса антибиотиков, при развитии внутриутробной инфекции и плацентарной недостаточности. Беременной могут назначить амниотест, прокол в брюшной стенке для взятия образца околоплодной жидкости. Это делается для точного подтверждения или опровержения ранее поставленных диагнозов.
Патологии, которые могут быть выявлены
Во 2-м триместре скрининг при беременности делается в профилактических целях для обнаружения хромосомных патологий. На УЗИ обнаруживают такие патологии, как синдром Дауна и Эдвардса.
В первом случае характерным признаком выступает носовая кость, которая при болезни значительно меньше нижней границы нормы. Во втором случае рассматривают вес ребенка: при заболевании он очень маленький. Рассмотрим другие возможные патологии:
- Трисомия 13, или синдром Патау, — редкое заболевание, которое на УЗИ во втором триместре определяется при неправильном формировании черепа, деформации стоп, кистей, нарушениях в структуре головного мозга.
- Спина Бифида, расщепление позвоночника, на ультразвуковой диагностике показывается в виде незамкнутых позвонков сзади. Деформация происходит из-за нарушенного формирования нервной трубки.
- Анэнцефалия диагностируется обычно в первом триместре. Но, если исследование было пропущено, внутриутробный порок выявляется на 2-м скрининге. На УЗИ у ребенка частично или полностью отсутствуют мозговые доли.
- Синдром Шерешевского-Тернера на пренатальном ультразвуковом скрининге 2-го триместра характеризуется широкой грудной клеткой, искривлением конечностей, короткими пальцами, отечностью, низкой массой тела и маленьким ростом.
- Синдром Клайнфельтера при ультразвуковой диагностике выявляется редко. Но, если врач заподозрил патологии, он направит беременную пройти амниоцентез.

Что может повлиять на результаты
Результаты перинатального скрининга 2-го триместра зависят от:
- Ошибки в определении сроков беременности.
- Наличия у беременной вредных привычек (чаще курение).
- Периодических стрессов.
- Вынашивания нескольких плодов. В этом случае норма гормонов рассчитывается индивидуально для двойной, тройной беременности.
- Приема гормональных средств в период вынашивания.
- Гормонального фона, меняющегося из-за возраста матери больше 35 лет.
- Наступления беременности после ЭКО. Перед этим проводится гормональная терапия, результаты которой сохраняются до 2-го скрининга.
- Выраженного ожирения. Болезнь продуцирует женские половые гормоны, которые изменяют состав крови.
Скрининг во 2-м триместре — ответственная процедура, от которой беременной лучше не отказываться. От этого зависит здоровье и дальнейшее развитие ребенка.
Предлагаем посмотреть ответы на частые вопросы по теме 2-го триместра в интервью с врачом:
Как вы проходили скрининг 2-го триместра? Поделитесь этим в комментариях. Расскажите о статье друзьям в социальных сетях. Будьте здоровы.
Источник
Здравствуйте, уважаемые читатели! Сегодня мы поговорим о том, что с одной стороны заставляет нас, будущих мамочек, буквально испытывать бабочки в животе в предвкушении очередной встречи с крохой, а с другой – не находить себе места от волнений. И в очередной раз отмахиваться от мысли: «А вдруг с ним что-то не то?»
Догадались о чем я? Разумеется, о новом комплексном обследовании, которое теперь уже приходится на второй триместр. И имя ему – второй скрининг при беременности. Сроки его проведения, нормативные показатели и отклонения от нормы – вот основные вопросы, которые интересуют большинство женщин. О них мы и поговорим.
2. Что собой представляет второй скрининг
Второй скрининг, или скрининг 2 триместра – это диагностическое исследование, целью которого также является выявление рисков развития патологий у плода.
Традиционно оно включает в себя расширенное УЗИ и биохимический анализ крови. Интересно, что последний называют тройным по количеству исследуемых белков и гормонов.
Что в него входит? Тест на уровень:
- ХГЧ;
- свободного эстриола;
- альфа-фетопротеина.
Все они позволяют оценить состояние плода и выявить у него патологии печени, кишечника, почек, надпочечниковую недостаточность, дефекты нервной трубки и спинномозгового канала, ихтиоз и синдром Смита-Лемли-Опитца, а также обнаружить гестоз и сахарный диабет у самой матери.
2. Когда и кому делают второй скрининг
На каком сроке его проводят? Сложно ответить однозначно. Дело в том, что одни специалисты советуют проходить второй скрининг на 16 – 20 неделях, акцентируя внимание на том, что результаты того же биохимического теста, или анализа крови, считаются максимально точными, если материал для исследований был взят строго с 16 недели по 6-й день 18 недели. Другие же настаивают на том, что можно подождать до 22 – 24 недели.

Так, когда же на самом деле делают второй скрининг? Вполне закономерный вопрос, ответить на который может только врач, наблюдающий беременность. Просто потому, что он один видит результаты предыдущего скрининга, на основании которых и решает, когда лучше делать скрининг в каждом отдельном случае. Или вообще советует отказаться от него. Ведь подобное исследование не является обязательной процедурой и показано лишь женщинам, находящимся в группе риска. Догадываетесь кто это?
- женщины за 35;
- те, у кого была или есть угроза прерывания или того хуже осложнения в предыдущих беременностях, выкидыши;
- те, кто перенес острые бактериальные или инфекционные заболевания на ранних сроках и, как результат, принимал препараты, противопоказанные при беременности;
- те, у кого есть дети с генетическими заболеваниями или члены семьи с врожденными пороками развития;
- те, у кого были обнаружены новообразования во 2 триместре;
- те, чей предыдущий скрининг выявил большие риски вероятности развития пороков.
Наряду с ними, на второй скрининг, скорее всего, пригласят будущую роженицу, если отец ее ребенка является ее кровным родственником. Всем остальным же вручат лишь направление на второе УЗИ для оценки общего состояния плода, которое и проводится обычно на 22 – 24 неделях беременности. Хотя если они также желают пройти очередной скрининг и еще раз убедиться в отсутствии любых рисков, им вряд ли откажут.
3. Как подготовиться ко второму скринингу
Приятной новостью на этом сроке для будущей мамы станет отсутствие необходимости тщательной подготовки к расширенному УЗИ.
А это значит, что пить литрами воду непосредственно перед процедурой, наполняя мочевой пузырь и сдерживаясь, но обеспечивая, тем самым, специалиста своеобразным смотровым окошком, больше не надо. Теперь эту функцию выполняют околоплодные воды.
К сожалению, на биохимический тест эта новость не распространяется. Там, как и прежде, важна специальная диета, благодаря которой можно получить наиболее точные результаты.

Что нужно исключать? Правильно, аллергены и вредную пищу, а именно:
- какао;
- шоколад;
- цитрусовые;
- морепродукты;
- чрезмерно жирное;
- жареное.
Но и тут главное – не расстраиваться. Потерпеть нужно всего сутки накануне биохимического теста. В день непосредственного его проведения в лабораторию необходимо прийти натощак. Как делают тест? Как обычный анализ крови из вены.
4. Нормативные показатели при втором скрининге
Как вы думаете, что показывает подобное исследование? Верно, приблизительный вес плода и динамику его развития.

На основании полученных результатов специалист может судить о:
- строении плода (есть ли у него ручки, ножки, пальчики, позвоночник и прочее);
- состоянии внутренних органов (мозга, сердца, почек, желудка, печени и т. д.);
- параметрах плода;
- состоянии плаценты и шейки матки;
- количестве и качестве околоплодных вод;
- поле будущего малыша.
По его окончании он выдает заключение с полученными данными. Сравнив их с нормами, можно говорить о здоровье будущего малыша. Для вашего удобства мы оформили их в виде таблицы:
| Параметры и возраст | 17 недель | 18 недель | 19 недель |
| Вес | 115 – 160 гр. | 160 – 215 гр. | 215 – 270 гр. |
| Рост (средний) | 170 – 210 мм | 200 – 220 мм | 220 – 240 мм |
| БПР головки | 29 – 43 мм | 32 – 48 мм | 36 – 52 мм |
| ЛЗР головки | 38 – 58 мм | 43 – 64 мм | 48 – 70 мм |
| Средний размер головки плода | 34 – 50 мм | 38 – 55 мм | 42 – 60 мм |
| МРМ – мозжечок | 14 – 18 мм | 15 – 19 мм | 16 – 20 мм |
| Диаметр сердца (средний) | 13 – 19 мм | 15 – 20 мм | 15 – 21 мм |
| Диаметр живота (средний) | 28 – 45 мм | 31 – 49 мм | 35 – 53 мм |
| Плечевая кость | 16 – 27 мм | 19 – 31 мм | 21 – 34 мм |
| Бедренная кость | 16 – 28 мм | 18 – 32 мм | 21 – 35 мм |
В идеале длина шейки матки не должна выходить за рамки 3,6 – 4,0 см, а объем околоплодных вод – от 1 до 1,5 л. Причем, если их меньше 0,5 л ставят диагноз маловодие, а если больше 2 л – многоводие. Степень зрелости плаценты в норме равна 0.
Расшифровка биохимического анализа должна выглядеть следующим образом:
| Гормон | 17 недель | 18 недель | 19 недель |
| ХГЧ | 3,33 – 42,8 нг/мл | 3,84 – 33,3 нг/мл | медиана 6,76 нг/мл |
| Е3, или свободный эстриол | 1,17 – 5,52 нмоль/л | 2,43 – 11,21 нмоль/л | 2,43 – 11,21 нмоль/л |
| АФП (альфа-фетопротеин) | 15 – 95 МЕ/мл | 15 – 95 МЕ/мл | 15 – 95 МЕ/мл |
5. Чего стоит опасаться или отклонение от нормы
На основании полученных результатов перинатального скрининга, возраста, массы тела и региона, в котором живет женщина, врач высчитывает величину МоМ. В идеале она должна колебаться в пределах 0,5 – 2,5. Если же она выходит за эти рамки – без дополнительной консультации генетика не обойтись.

Наряду с ней в заключении указывается обобщенный коэффициент риска. Узнать его можно по характерному написанию – в виде дроби. В норме он должен составлять менее 1:380, например 1:500, 1:700, 1:1000.
Высокий коэффициент (до 1:360) может свидетельствовать о наличии синдрома Дауна, Эдварда, Патау или дефекта нервной трубки.
Что касается биохимического теста, то:
- при высоких показателях ХГЧ подозревают синдром Дауна, а при низких – синдром Эдвардса.
- при высоких показателях свободного эстриола подозревают крупный плод или заболевания печени, а при низких – синдром Дауна, анэнцефалию, внутриутробную инфекцию, риск преждевременных родов, фетоплацентарную недостаточность.
- при высоких показателях альфа-фетопротеина подозревают синдром Меккеля, пупочную грыжу, патологию развития нервной трубки, а при низких – синдром Дауна, задержку развития плода или его гибель.
6. Плохие результаты: что делать

Ни в коем случае не паниковать. На них может повлиять все, что угодно. Например, во сколько недель был сделан второй скрининг и правильно ли был рассчитан срок беременности. Да и ложноположительные результаты никто не отменял.
Когда они проявляются? При:
- многоплодной беременности;
- процедуре ЭКО, благодаря которой удалось зачать ребенка;
- наличии сахарного диабета у женщины;
- наличии проблем с весом (при большом показатели, как правило, завышены, а при недостаточном – занижены).
Подробности о скрининге 2 триместра можно узнать из этого видео:
А посмотреть о том, как проводится УЗИ во втором триместре можно здесь:
Милые женщины! Напоследок хотелось бы еще раз напомнить о том, что второй скрининг не подразумевает постановки диагнозов, он лишь указывает на риски, на основании которых можно прогнозировать дальнейшее развитие плода.
Не забывайте об этом и никогда не расстраивайтесь раньше времени. Напротив, думайте о хорошем, радуйтесь жизни и обязательно делитесь этой информацией со своими друзьями в соцсетях. А также подписывайтесь на наши обновления! До встречи!
Источник