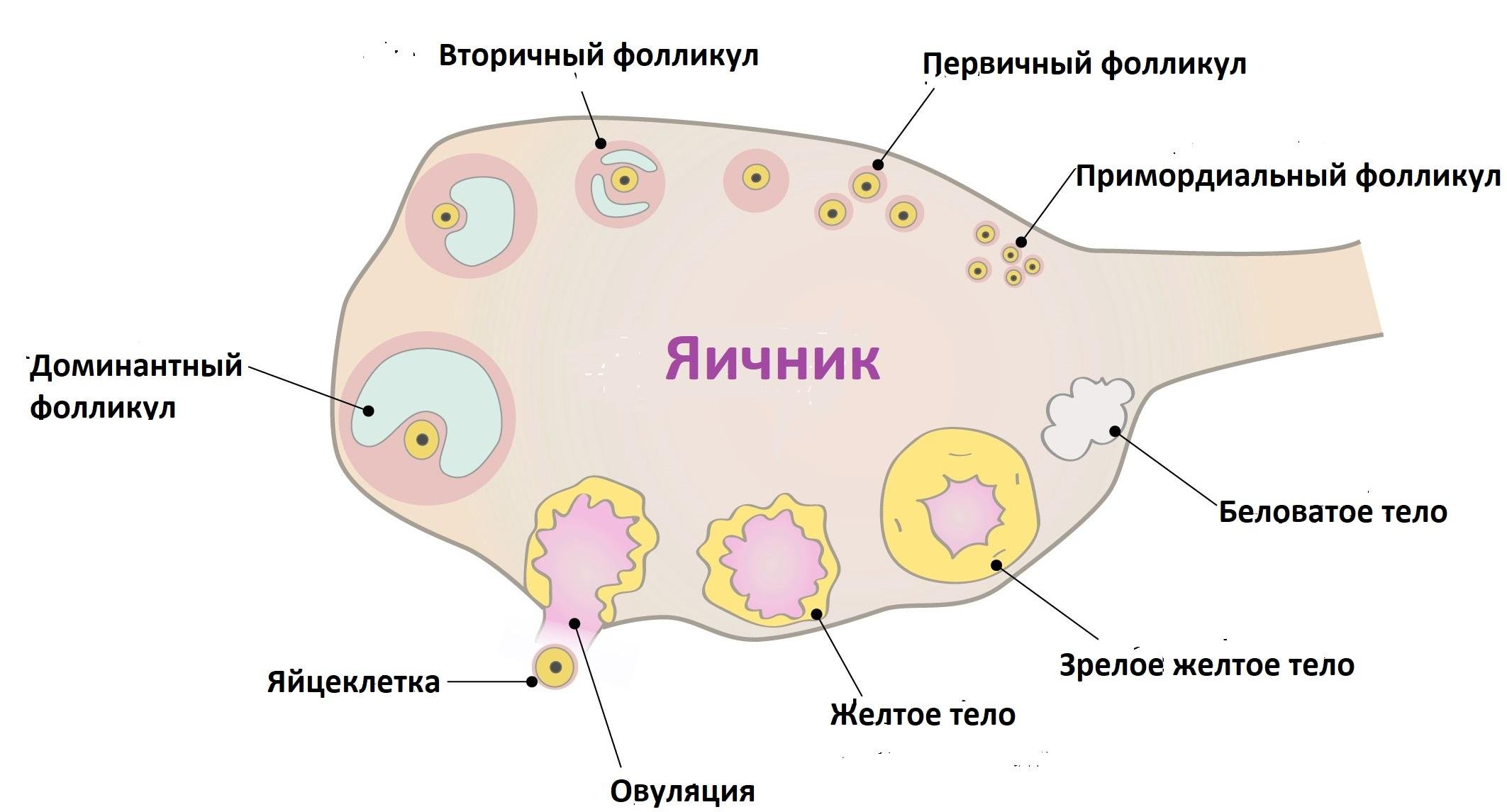
Колющие боли внизу живота при беременности во втором триместре
Покалывание внизу живота при беременности во втором триместре, как правило, пугает будущую маму. Однако объяснение этому явлению весьма простое. На этом сроке происходит активный рост малыша и соответственно матки, которая смещает желудок и часть кишечника, мешая их естественному функционированию.

Такие действия провоцируют определенные симптомы, проявляющиеся обычно в виде изжоги, тошноты, колик в области живота, частыми позывами к мочеиспусканию. Это считается вполне допустимым явлением.
Физиологический дискомфорт корректируется назначением специальной диеты, которая исключает газообразующие продукты. Немаловажно соблюдать питьевой режим, особенно при возникновении у беременной пациентки отеков.
Колики в животе при беременности во втором триместре не надо путать с двигательной активностью плода, которая на 4–6 месяце проявляется иначе.
Основные симптомы колик в животе у беременных женщин
Легкие покалывания в нижней части живота – это нормальное явление, но некоторые сбои в процессе вынашивания способны указывать на осложнения, опасные для здоровья матери и плода:
- скачки температуры тела;
- расстройства работы желудочно-кишечного тракта;
- лихорадка;
- длительные, тянущие боли в области поясницы;
- влагалищные выделения различной консистенции и цвета.
Данные симптомы должны насторожить будущую маму, так как некоторые из них могут быть весьма опасными и повлечь за собой нежелательные осложнения и даже выкидыш. Только консультация лечащего врача поможет разобраться в ситуации и успокоить будущую маму или при необходимости выработать правильную тактику терапии.

Колет внизу живота при беременности во втором триместре – что делать?
Прежде всего необходимо сменить положение тела и некоторое время оставаться в состоянии покоя. При нормальном течении предродового периода колики обычно продолжаются не более одного часа.
Врачебная помощь требуется, если:
- внезапно появились из влагалища кровянистые или коричневые выделения. Нормальное течение беременности не сопровождается такими симптомами, поэтому их появление сигнализирует о сбоях: либо происходит отслойка плаценты, либо начинается самопроизвольное абортирование;
- опасность представляет напряженная матка. В этот момент она словно «камень», что указывает на маточный гипертонус. Такое состояние нередко становится причиной выкидышей;
- наблюдается дизуретическое расстройство, для которого характерны боли при мочеиспускании. Отмечается также тяжесть в нижней части брюшной полости, что указывает на развитие цистита и присоединение вторичных инфекций мочеполовой сферы, поэтому требует специальных лечебных мероприятий.
Покалывание, повторяющиеся с определенной периодичностью, становятся не только причиной неудовлетворительного самочувствия, но и негативно сказываются на эмоциональном настроение женщины.
Отсутствие адекватного лечения, когда наблюдаются колики в животе при беременности во втором триместре, способно навредить как будущей матери, так и малышу. Иногда боли появляются в связи с хирургическими патологиями (аппендицит и т.д.). В этом случае требуется срочная госпитализация беременной пациентки с последующим хирургическим вмешательством.
Категорически запрещено заниматься самолечением. Любые средства народной медицины способны привести к негативным последствиям. Только квалифицированный специалист после постановки диагноза принимает решение о назначении адекватного лечения.
К сожалению, неприятных ощущений на протяжении девяти месяцев избежать не удастся. Однако положительных моментов в будущем материнстве намного больше. Основное правило, о котором должна помнить каждая женщина, – это соблюдать спокойствия и внимательно относиться к собственному здоровью. Доверительное отношение к своему гинекологу и четкое выполнение рекомендаций позволит избежать осложнений при вынашивании малыша и родить здоровое потомство.
Источник
Покалывания внизу живота во время беременности встречаются часто. Причины возникновения дискомфорта зависят от срока беременности и состояния здоровья матери. Зачастую колющая боль свидетельствует о физиологических процессах, сопровождающих период гестации, но иногда сигнализирует о развитии серьезной патологии.
Самостоятельно женщина вряд ли разберется в причинах возникновения неприятных ощущений. Переживать не стоит, но обязательно следует сообщить о боли своему гинекологу. Что делать, если колет внизу живота, и как избавиться от неприятной симптоматики?
Причины покалывания внизу живота при беременности
Общие физиологические причины колющей боли:
- Увеличение матки. Изменения в матке начинаются с самого начала беременности. К началу второго триместра она увеличивается до размера головки новорожденного малыша и начинает занимать намного больше места. На поздних сроках (около 38 недели) дно матки поднимается до уровня десятой пары ребер и мечевидного отростка грудной клетки. Увеличенная матка сдавливает все соседние органы. Больше всего страдают мочевой пузырь и кишечник, отчего и возникает покалывание.
- Растяжение и расхождение поддерживающих связок матки и лонного симфиза во время беременности. Это естественный процесс. Постепенно растягивающиеся связки, помогают ребенку легче пройти по родовым путям. Иногда у беременных диагностируется симфизит – чрезмерное растяжение или разрыв связок симфиза.
- Повышенное выделение газов. Проблема знакома каждой беременной, так как матка сдавливает кишечник, вызывая чрезмерное газообразование.
- Запор. Еще одна распространенная проблема. Чем больше срок, тем чаще возникают трудности с опорожнением кишечника. Если стул отсутствует больше 3 суток, появляется колющая острая боль.
- «Тренировочные» схватки. Таким образом в третьем триместре организм готовится к родам.
- Прикрепление эмбриона. Если у будущей мамы колет внизу живота на ранних сроках, это может указывать на процесс внедрения плодного яйца в стенку матки. В этом случае дискомфорт длится короткий промежуток времени. К тому же в самой матке происходит множество изменений (постепенный рост, повышенное кровоснабжение органа).
Патологические причины колющих болей:
- внематочная беременность;
- истмико-цервикальная недостаточность;
- инфекции мочевыводящих путей;
- кишечная непроходимость;
- инфекции ЖКТ;
- язвенный колит;
- аппендицит;
- холецистит;
- замирание эмбриона.
В 1 триместре
Колющие и распирающие ощущения могут появиться на ранних сроках беременности. Иногда это происходит еще до того, как будущая мама узнала о своем «интересном» положении. В большинстве случаев к концу 12 недели дискомфорт проходит самостоятельно. Боль связана с увеличением матки и усиленным приливом крови к ней.
Боли могут присутствовать и при патологиях ЖКТ. Например, при метеоризме, панкреатите, гастрите, язвенном колите, запорах, дисбактериозе и др. Нужно обратиться к гастроэнтерологу, врач назначит диету и лечение.
Важно знать, что интенсивная и острая боль, а также выделение крови из влагалища могут указывать на выкидыш, внематочную беременность и ряд других патологий. В этом случае нужно срочно обратиться за неотложной помощью.
Во 2 триместре
Врачи отмечают, что наибольшее число жалоб от будущих мам приходится на 2 триместр. Женщины жалуются на небольшой дискомфорт, колики, рези, чувство распирания и др.
Эти симптомы могут быть вызваны двумя причинами:
- Примерно на четвертом месяце гестации плод начинает стремительно расти, вследствие чего матка резко растягивается. Она давит на мочевой пузырь. Беременная чувствует покалывание и постоянно хочет в туалет.
- Матка оказывает давление на кишечник, ухудшая проходимость в некоторых его отделах. Возникают трудности с дефекацией, метеоризм.
В 3 триместре
Чаще всего колющие, тянущие или режущие ощущения возникают при сокращениях матки. Они называются ложными схватками. Женщины не всегда могут отличить их от настоящих. Ложные маточные сокращения нерегулярны и со временем не усиливаются. Также перед родами маточные связки натягиваются до предела, что и вызывает болевой синдром.
Эпизодическая острая боль проявляется при активности малыша. Он переворачивается, пинается ручками и ножками, нередко попадает в область ребер или мочевой пузырь. В этом случае будущая мама чувствует острую боль, которая быстро проходит.
Как избавиться от боли?
Физиологическая боль не нуждается в направленной терапии, однако следует обязательно рассказать о дискомфорте врачу. Он обследует будущую маму и даст необходимые рекомендации.
Несколько рекомендаций, которые помогут избежать сильного дискомфорта
- больше отдыхайте, не напрягайтесь (в лежачем положении обычно становится легче);
- откорректируйте рацион питания (питайтесь правильно, исключите из рациона продукты, повышающие газообразование);
- при сильном метеоризме врач назначит безопасные препараты для облегчения состояния;
- потребляйте достаточно клетчатки, кисломолочных продуктов, чтобы избежать запоров (если запор все-таки начался, предпримите все меры по его лечению);
- полезно носить бандаж для беременных, который будет поддерживать живот;
- ведите здоровый и умеренно активный образ жизни, что улучшит состояние здоровья в общем (гуляйте на свежем воздухе, отдыхайте в течение дня, высыпайтесь, можно попробовать йогу для беременных, но только с инструктором, ешьте полезную и натуральную пищу и др.).
Когда необходимо срочное обращение к врачу?
Ранее уже говорилось о том, что сильная боль во время беременности может указывать на серьезную и опасную для здоровья и жизни патологию. Если, помимо болевого синдрома, присутствуют другие тревожные симптомы, нужно срочно обратиться за медицинской помощью и пройти обследование.
Когда нужно обратиться к врачу:
- появились коричневые или кровянистые выделения из влагалища (они могут говорить об отслойке плаценты, прерывании беременности по необъяснимой причине, выкидыше);
- если немного надавить на низ живота в области матки, она будет очень твердой (повышенный маточный тонус, что опасно выкидышем);
- при мочеиспускании появляется режущая боль, женщина часто хочет в туалет, но помочиться не получается (инфекция мочевыделительной системы);
- начались тошнота, рвота, диарея, повысилась температура (инфекции кишечника);
- если покалывание слишком сильное, симптомы появляются постоянно и подолгу не проходят.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
Болезненные ощущения в животе при беременности на 13 и последующих неделях – один из самых опасных и неприятных симптомов. В ряде ситуаций дискомфорт относится к нормальным физиологическим болям, за которыми не стоят никакие отклонения и болезни. В других случаях, когда боль во втором триместре становится постоянной, резкой, сильной, можно заподозрить наличие серьезных проблем.
Физиологические боли и их признаки
 Тянущие боли и ощущение тяжести в животе во втором триместре беременности часто указывают на естественные физиологические причины:
Тянущие боли и ощущение тяжести в животе во втором триместре беременности часто указывают на естественные физиологические причины:
- На 12-13 неделях матка начинает активно увеличиваться. Усиливается кровообращение, размягчается мышечная структура. Это приводит к неприятным симптомам в области живота, и с течением времени они могут усиливаться. Однократные и скудные кровянистые выделения в этом случае – не всегда признак заболевания, их можно спутать с менструацией, однако подтвержденная беременность уже не позволяет проходить таким процессам.
- В конце 2 триместра усиливается темп расхождения тазовых костей и лонного сочленения. Из-за этого боль внизу живота обостряется, может отдавать в область поясницы, промежности. Однако это не острые симптомы, а легкие потягивающие ощущения.
- Нарушения в процессе пищеварения происходят и на ранних, и на поздних сроках беременности. На шестом месяце кишечник, печень и другие органы ЖКТ принимают неестественное положение, отчего появляется понос, другие расстройства. В этот же период может усилиться метеоризм, запор.
- К шестому месяцу ребенок начинает активно расти и двигаться. Его действия иногда оказываются болезненными для женщин – удары в почку, печень кишечник вызывают сильный дискомфорт, однако быстро отступают. Боль появляется еще из-за того, что матка реагирует на движения плода усиленными сокращениями.
Функциональные боли не требуют экстренного медицинского вмешательства. Однако некоторым женщинам назначают определенные препараты для облегчения симптомов.
Естественные физиологические боли, вызванные изменениями женского организма, почти всегда терпимы. В редких случаях возможны острые неприятные ощущения, которые устраняются приемом простых и безопасных препаратов. Но всё это – при условии отсутствия других тяжелых симптомов, указывающих на проблемы со здоровьем.
Причины акушерских болей
Акушерские боли – это состояния, вызванные патологическими изменениями в репродуктивной системе. Чаще всего они связаны с беременностью и носят негативный характер.
Угроза выкидыша
 Если во втором триместре появляется тянущая боль внизу живота, как при месячных, а также возникают кровянистые выделения, это может быть признаком выкидыша. При отсутствии медицинской помощи симптомы усиливаются, боль становится схваткообразной. Возможен самопроизвольный аборт или роды (на 7 месяце, как правило, ребенка можно спасти). Возникает угроза выкидыша при сильных нарушениях рекомендаций доктора: активные физические нагрузки, стрессы и переживания, инфекции.
Если во втором триместре появляется тянущая боль внизу живота, как при месячных, а также возникают кровянистые выделения, это может быть признаком выкидыша. При отсутствии медицинской помощи симптомы усиливаются, боль становится схваткообразной. Возможен самопроизвольный аборт или роды (на 7 месяце, как правило, ребенка можно спасти). Возникает угроза выкидыша при сильных нарушениях рекомендаций доктора: активные физические нагрузки, стрессы и переживания, инфекции.
Замершая беременность
 В начале второго триместра сохраняется риск остановки развития плода, однако он уже минимален в сравнении с начальными сроками. Симптомы могут быть смазанными, либо вовсе отсутствующими. Среди специфических признаков девушка отмечает: отсутствие шевеления, уменьшение аппетита. Наиболее опасный срок – 16-18 недели, после которых риск замирания беременности сводится почти к нулю.
В начале второго триместра сохраняется риск остановки развития плода, однако он уже минимален в сравнении с начальными сроками. Симптомы могут быть смазанными, либо вовсе отсутствующими. Среди специфических признаков девушка отмечает: отсутствие шевеления, уменьшение аппетита. Наиболее опасный срок – 16-18 недели, после которых риск замирания беременности сводится почти к нулю.
Причин патологии очень много: гормональные нарушения, неправильный образ жизни и генетические особенности. Для их выявления требуется серьезное и полноценное обследование организма.
Преждевременная отслойка плаценты
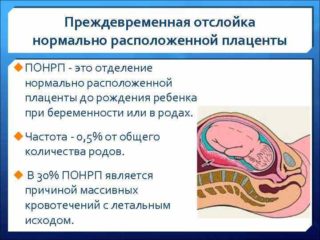 Опасное состояние, при котором может болеть живот. Оно возникает и на ранних, и на поздних этапах вынашивания ребенка, сопровождается сильными спазмами, внутриутробной гипоксией и кровотечениями. Вагинальные выделения возникают не во всех случаях. При осмотре врач устанавливает напряженность матки, развитие плацентарной гематомы. При отсутствии медицинской помощи плод может погибнуть.
Опасное состояние, при котором может болеть живот. Оно возникает и на ранних, и на поздних этапах вынашивания ребенка, сопровождается сильными спазмами, внутриутробной гипоксией и кровотечениями. Вагинальные выделения возникают не во всех случаях. При осмотре врач устанавливает напряженность матки, развитие плацентарной гематомы. При отсутствии медицинской помощи плод может погибнуть.
Среди наиболее распространенных причин отслойки плаценты выделяют: короткую пуповину, травму, гипертонию, тяжелые формы гестоза.
Гинекологические причины болей в животе у беременных женщин по частоте практически не уступают другим видам неприятных ощущений. И требуют экстренной медицинской помощи, так как опасны для жизни ребенка и матери.
Патологические не акушерские боли
 К этой группе нарушений относят симптомы, которые напрямую не связаны с репродуктивной системой:
К этой группе нарушений относят симптомы, которые напрямую не связаны с репродуктивной системой:
- воспаление мочеполовой системы – пиелонефрит или цистит, дополнительно возникают проблемы с мочеиспусканием и боли в пояснице;
- половые инфекции – сопровождаются воспалением половых органов, неприятными выделениями с резким запахом;
- воспаление внутренних органов – почек, печени, желудка, кишечника, часто сопровождается повышением температуры и усилением болей;
- острые хирургические состояния – непроходимость кишечника, аппендицит.
Чаще всего у женщин обостряются хронические болезни, либо развивается инфекция мочевыделительной системы.
Отличить симптомы болезней, не связанных с беременностью или репродуктивной системой, очень сложно. Причин у них может быть огромное количество, поэтому без обращения к доктору при нарастающих признаках заболевания не обойтись.
Отличие патологических симптомов от физиологических
Умение прислушиваться к характеру боли для беременной женщины может стать решающим в вопросе обращения к доктору. Медицинская помощь обычно не требуется (хотя не исключаются обследования при длительном сохранении признаков) в таких случаях:
- монотонная, умеренная боль, которая проходит в течение 1-2 часов;
- отсутствие острых спазмов, схваткообразных, режущих приступов;
- после отдыха симптомы проходят;
- болезненность не нарастает и легко переносится женщиной;
- отсутствуют коричневые, розовые и красные выделения из влагалища;
- нет признаков проблем с пищеварением: рвота, тошнота, понос, задержка или учащенное мочеиспускание;
- если боль не хочется терпеть, однократный прием спазмолитика при отсутствии противопоказаний надолго снимает симптомы.
В целом, женщина при неопасных болях в животе во втором триместре не испытывает ухудшения самочувствия, слабости. Нет холодного пота, дрожи, потери сознания, давление остается в пределах нормы. В допустимых границах сохраняется и сердечный ритм.
Методы диагностики
При появлении колющих, режущих и ноющих болей девушка должна обратиться к гинекологу для получения направления на последующие анализы и диагностику. Но это актуально только при отсутствии острых симптомов, которые требуют вызова скорой помощи.
Для определения причин симптомов врач собирает анамнез, назначает лабораторные анализы: мазок, сдачу крови и мочи, при подозрении на болезни ЖКТ – кал. В большинстве случаев рекомендуют прохождение УЗИ. Дальнейшее обследование может быть специфичным, требующим особых методик. Например, измерение ритма пульса плода, состояние околоплодных вод.
Методы лечения болей
 После диагностики врач принимает решение о назначении лекарственных препаратов только в том случае, если ситуация не требует экстренного хирургического вмешательства. Прописывают спазмолитические препараты, способные снять тонус матки и боль: «Но-Шпу», «Папаверин», другие средства в виде свечей и таблеток.
После диагностики врач принимает решение о назначении лекарственных препаратов только в том случае, если ситуация не требует экстренного хирургического вмешательства. Прописывают спазмолитические препараты, способные снять тонус матки и боль: «Но-Шпу», «Папаверин», другие средства в виде свечей и таблеток.
Если обнаружена хроническая патология или острая инфекция, используют другие группы медикаментов: безопасные антибиотики, противовирусные и антибактериальные препараты. Предпочтение отдают лекарствам, у которых нет противопоказаний для беременных женщин. Исключение составляют случаи, когда отсутствие лечение может привести к смерти женщины.
Многим беременным пациенткам для устранения болей непатологического характера помогают следующие методы терапии и профилактики:
- пересмотр питания и практика принципов здорового потребления пищи, исключение вредных продуктов и нежелательных сочетаний блюд;
- полный отказ от курения и алкоголя, если этого не произошло до зачатия;
- изменение образа жизни, ежедневные прогулки и умеренные физические нагрузки с использованием комплексов, рекомендованных доктором;
- использование профилактических бандажей для поддержания живота — особенно эффективно при плохом состоянии мышц, расхождении лонного сочленения.
Главное условие для здоровой беременности без осложнений – положительное эмоциональное состояние женщины. В этот период важно оградить себя от стрессов, чрезмерных эмоциональных, физических и психических нагрузок. В последние недели любые движения и даже дела по дому могут спровоцировать отхождение вод.
Боли и тяжесть в животе могут быть следствием естественных физиологических процессов. Если они становятся интенсивным, схваткообразными, сопровождаются дополнительными симптомами, это указывает на развитие острой патологии. При возникновении таких признаков важно обращаться в скорую помощь, чтобы избежать смерти ребенка и тяжелых последствий для женщины.
Источник