Когда встать на учет по беременности в беларуси

Период вынашивания ребенка – это не только радостное и волнительное время, но и фаза огромной ответственности за здоровье своего потомства со стороны будущей матери. Родится ли малыш крепким, во многом зависит от женщины. И она может быть спокойна за плод во время беременности, если своевременно станет на учет.
«В течение всего срока вынашивания женщина находится под врачебным наблюдением и может рассчитывать на помощь профессионалов, если таковая понадобится, – рассказывает врач акушер-гинеколог, заведующая женской консультацией Наталья Янковская. – Весь срок беременности за здоровьем будущей мамы и развитием ребенка следит доктор».
Все врачи советуют становиться на учет по беременности как можно раньше – на сроке не позднее 9-12 недель. Этому есть три главные причины.
Во-первых, основные органы и системы малыша формируются в первые недели беременности. Этот срок очень рискованный для плода. Будущей маме нельзя принимать никаких лекарственных средств, вместе с тем резко возрастает потребность в определенных витаминных препаратах, которые ей назначит врач.
Во-вторых, иммунная система женщины с наступлением беременности неизбежно ослабевает, вследствие чего могут обостряться хронические процессы и развиваться острые заболевания. Любые недомогания будущей мамы несут потенциальный риск для плода.
В-третьих, при постановке на учет до двенадцатой недели беременности официально работающая в Беларуси женщина получит дополнительную денежную выплату – единовременное пособие.
Чтобы встать на учет в женской консультации, необходимо прийти на прием к гинекологу. Врач осмотрит пациентку, чтобы подтвердить беременность. Женщины, не забудьте взять с собой гинекологический набор для осмотра. Если не приобрели данное оборудование, можно заплатить за него в 121 кабинете горполиклиники.
– Наталья Геннадьевна, беременность подтвердилась – что же дальше?
– Далее заводят индивидуальную карту беременной, куда вносят ряд различных данных: вес, рост, возраст, давление, пульс, результаты анализов, особенности течения беременности на разных сроках на протяжении всего периода вынашивания малыша.
Но это не вся информация, которая будет интересовать врача. Нужно больше знать о будущей маме. Были ли беременности в прошлом и сколько, когда и как долго длились, как протекали и чем закончились, были ли какие-нибудь осложнения в период родов и после них. Эти факты важны для полной картины. Кроме данных о уже имеющихся детях (сколько, кто, с каким весом родились, особенности их здоровья) у женщины будут узнавать о ее здоровье. Случаи заболевания краснухой, токсоплазмозом, герпесом и прочими инфекционно-вирусными заболеваниями, в том числе ИППП, хронические болезни, гинекологические проблемы, эндокринные нарушения, психические расстройства, вредные привычки и воздействия на организм и прочее.
Спросят и о будущем отце (возраст, вредные привычки, группа крови и резус-фактор, наследственность), о родственниках (есть ли в роду какие-то генетические проблемы, системные нарушения, страдают ли они определенными заболеваниями (сахарным диабетом, туберкулезом, гипертонией), были ли случаи обнаружения рака).
– Какие анализы и исследования нужно будет сделать первым делом?
– Скажу, что пройти нужно будет немало:
общий анализ мочи, анализ мочи по Нечипоренко, бакпосев мочи;
анализ кала;
общий анализ крови + анализ крови на сахар (из пальца);
биохимический анализ крови, анализ крови на гормоны щитовидной железы;
анализ на группу крови и Rh-фактор; НО! Если у вас отрицательный резус-фактор – супруг тоже сдает этот анализ. В том случае, если у него положительный резус-фактор (в сочетании с вашим отрицательным) – вы будете сдавать кровь на наличие антител к резус-фактору один раз в месяц;
анализ крови на RW; антитела к вирусам гепатита В и С; ВИЧ;
анализ крови на хламидии, токсоплазмоз;
анализ крови на свертываемость (коагулограмма);
мазок из влагалища на флору; посев на МУПИ, гонорею;
осмотр терапевта (участкового) – взять выписку заболеваний за последние пять лет.
осмотр терапевта женской консультации;
осмотр эндокринолога;
осмотр отоларинголога;
консультация окулиста;
консультация стоматолога;
ЭКГ (электрокардиография);
УЗИ щитовидной железы;
УЗИ плода. Прохождение трех УЗИ являются обязательными: на 11-12 неделях, на 20-22 неделях и на 32-35 неделях;
после 30 недель беременности – кардиотокография (КТГ) – оценка сердечной деятельности плода.
– Сколько времени отводится на прохождение этого длинного списка?
– Через 7-12 дней после постановки на учет беременная должна снова прийти к врачу со всеми результатами и заключениями узких специалистов. Если понадобится какая-либо медикаментозная коррекция, доктор назначит консультацию специалистов или пропишет безопасные в этом периоде препараты. Но некоторые из них он почти наверняка порекомендует принимать сразу же во время первого к нему визита. Это главным образом фолиевая кислота, препараты йода, поливитамины.
– Столько много действий. Понятно, это необходимость для медиков, а как Вы доносите до женщин важность всех этих процедур?
– Все данные о течении беременности и особенностях не только плода, но и семьи могут помочь врачам при любой экстренной ситуации и в родах принять правильное решение.
– И каким образом это поможет? Например, беременная женщина потеряет сознание. Она же не сможет ничего рассказать о себе.
– Обменная карта – главный документ будущей мамы. В ней отражены результаты анализов, специфика течения беременности. Она является отражением индивидуальной карты беременной. Ее нужно хранить также бережно, как паспорт, и всегда носить с собой.
Наблюдение беременности построено таким образом, чтобы мама чувствовала себя уверенно насчет благополучия будущего ребенка. При возникновении малейших нарушений или отклонений врач сразу же заметит это и исправит. Главное, не пропускать плановые визиты к нему и своевременно сдавать все анализы.
Александра ШТАК
Источник
Могут ли беременную лишить пособия, если она сделала плановое УЗИ не в государственном медцентре? А если отказалась лежать в больнице на сохранении?
В каких случаях такое возможно и что делать, если пособия лишили, tut.by рассказала юрист Центра по продвижению прав женщин «Ее права» Вероника Николайчик.
Какие в Беларуси есть пособия по беременности и уходу за ребенком?
– К ним относятся пособия по материнству, семейные пособия и пособия по временной нетрудоспособности по уходу за ребенком.
Чаще всего назначаются пособия по материнству и семейные пособия.
Одно из пособий по материнству – это материальная помощь по беременности и родам. Ее женщина получает, когда планово уходит на больничный, например на 30-й неделе беременности. Как правило, женщина рожает в период с 37-й по 42-ю неделю беременности. Это пособие в каждом случае начисляется индивидуально и зависит от того, где женщина работает и на основании какого договора. Если она работает на основании трудового договора и ушла на больничный на 30-й неделе беременности, то ей заплатят сумму, равную среднедневному заработку за последние шесть месяцев, умноженную на 126 календарных дней.
Еще одно пособие по материнству – помощь женщинам, ставшим на учет в организациях здравоохранения до 12-недельного срока беременности. Последнее пособие равняется 100% наибольшей величины бюджета прожиточного минимума, действующего на дату рождения ребенка. Например, сегодня оно составляет 197 рублей 81 копейку.
К семейным пособиям относятся пособия в связи с рождением ребенка, по уходу за ребенком в возрасте до 3 лет.
За что женщину могут лишить пособия для ставших на учет до 12 недель беременности?
– Право на это пособие имеют женщины, в том числе суррогатные матери, которые стали на учет в организациях здравоохранения Беларуси до 12-недельного срока беременности. При этом они должны регулярно посещать женские консультации, где стоят на учете, и выполнять предписания врачей-специалистов в течение всего срока беременности.
Получается, что выполнение всех этих условий и считается основанием для получения указанного пособия. Если женщина не выполнила хотя бы одно из них и в заключении врачебно-консультационной комиссии это будет отражено, то в пособии могут отказать.
Могут ли лишить этого пособия за то, что женщина один раз не пришла на прием к участковому гинекологу?
– Да, бывают причины, по которым женщина не смогла прийти на прием. Если она заранее знает, что не сможет прийти в установленный день и время, ей стоит обратиться (желательно письменно) на имя заведующей(-го) отделения/главврача учреждения здравоохранения. В обращении обязательно нужно указать причину, по которой она не сможет посетить врача в установленный день, а также попросить назначить для осмотра другой день и время.
Лучше всего отправить обращение заказным письмом с обратным уведомлением. Его примут, зарегистрируют, рассмотрят и должны будут дать ответ.
Если женщина заранее не знала о том, что у нее возникнет ситуация, которая помешает посетить врача, ей также стоит написать обращение и пояснить причины пропуска.
Могут ли лишить такого пособия, если женщина сделала УЗИ первого триместра беременности в частном медцентре?
– На этот вопрос нельзя ответить однозначно, и здесь важно понимать, какая сложилась практика. Ведь с одной стороны, места, где женщина может во время беременности делать УЗИ, определяются приказами управлений здравоохранения облисполкомов, комитетом по здравоохранению Мингорисполкома. Таким образом УЗИ I триместра беременности проводится в областных медико-генетических центрах и межрайонных центрах (кабинетах) пренатальной ультразвуковой диагностики и по согласованию для жительниц Минска – в отделении пренатальной диагностики РНПЦ «Мать и дитя».
Однако, согласно ст. 41 Закона «О здравоохранении» пациентка имеет право на выбор лечащего врача и организации здравоохранения, а также выбор методов оказания медицинской помощи. И именно эта норма дает женщине право выбирать, в какое именно учреждение она хочет обратиться за помощью.
Кроме этого, если женщина отказывается от прохождения УЗИ, то это ее право. В свою очередь, врач должен разъяснить, к чему может привести отказ от УЗИ для женщины и ребенка.
Могут ли лишить пособия для ставших на учет до 12 недель беременности, если женщина отказывается ложиться на сохранение?
– Если смотреть с правовой точки зрения, то ставить в зависимость право женщины на получение пособия от права на согласие или отказ от госпитализации, не совсем правомерно. Два указанных права относятся к разным правовым институтам: право социального обеспечения и право на здравоохранение.
Как правило, необходимость дородовой госпитализации возникает, когда есть осложнения в течении беременности или при наличии у беременной заболевания, представляющего угрозу ее жизни и самой беременности. Причины госпитализации должны быть обоснованными и объективными. Если у женщины хорошие результаты анализов, УЗИ и других исследований, то оснований для госпитализации как таковых нет.
Согласно ст. 41 Закона «О здравоохранении» пациентка имеет право отказаться от оказания медицинской помощи, в том числе медицинского вмешательства. Если есть объективные медицинские показатели, например, результаты наблюдения в период беременности, анализы, то врач должен разъяснить женщине, что последует за отказом от госпитализации. Если женщина не соглашается на дородовую госпитализацию, то врач должен в том числе разъяснить, какие еще есть альтернативные методы оказания медицинской помощи. Но выбор остается за женщиной.
Как, где и у кого оспаривать лишение пособия?
– Это решение может быть обжаловано в территориальном органе Фонда социальной защиты населения (если решение, например, принимали по месту работы, учебы), в вышестоящем органе Фонда социальной защиты населения или в вышестоящем органе по труду, занятости и социальной защите (если решение принимали органы по труду и занятости). Все зависит от того, кто данное пособие назначает.
В случае несогласия с решениями, принятыми по вашей жалобе, это можно обжаловать в суде.
Для назначения пособия женщина в том числе должна предоставить в соответствующие органы заключение врачебно-консультационной комиссии (ВКК). Если в ВКК будет указано, что она не выполняла предписания врача или же нерегулярно его посещала, то есть вероятность отказа в получении пособия. В этом случае при обжаловании можно приложить документы, в которых указаны причины, почему женщина не посещала врача или не исполняла предписания. Это могут быть и обращения, которые она отправляла в учреждения здравоохранения.
Может ли за единовременным пособием по рождению ребенка обратиться не мать, а отец или другой родственник?
– На это имеют право мать или отец, а также лица, усыновившие или удочерившие ребенка в возрасте до 6 месяцев, или назначенные его опекунами.
Отец имеет право на получение пособия в связи с рождением ребенка в случаях, если мать (мачеха) в полной семье не работает, не служит, не учится, не проходит подготовку в клинической ординатуре и не уплачивает самостоятельно обязательные страховые взносы в бюджет фонда в соответствии с законодательством о государственном социальном страховании.
В каком случае женщину могут лишить пособий по беременности и уходу за ребенком?
– Есть общие основания для прекращения выплаты пособий. Женщина не сможет получать пособие, если отказалась от ребенка, в случае отмены усыновления или удочерения, опеки или попечительства, если ребенка забрали из семьи, его поместили в детский интернат или учреждение образования с круглосуточным режимом пребывания, в ситуации, когда ее лишили родительских прав или было изменено место выплаты пособия.
Также пособие могут прекратить выплачивать, если ребенок выехал за пределы страны на срок более двух месяцев. Но в этом случае есть исключения: дети, чьи родители работают в дипломатических представительствах и консульских учреждениях Беларуси.
Могут ли лишить беременную какого-либо пособия, если она решила рожать дома?
– Решение о домашних родах не является основанием для лишения пособия. Женщина имеет право выбирать методы оказания медицинской помощи и отказаться от госпитализации.
Что должна делать беременная, чтобы ее не лишили пособий по беременности?
– В первую очередь, она должна знать основания и условия назначения пособий. Если ей отказали в выплате пособия, то нужно письменно обратиться за разъяснениями, чтобы обязательно указали, на основании какого нормативного правового акта было отказано в предоставлении того или иного пособия. Если вы будете не согласны с ответом, то у вас есть право обжаловать его в вышестоящую инстанцию. Если ситуация не разрешится, можно идти в суд.
Источник
Итак, вы уже в курсе, что беременны. Понятное дело, жизнь изменится, вот только чего ждать? Куда бежать? Что делать?
СТОП! Без паники! Пусть все идет своим чередом! Ваша первостепенная задача – встать на учет по беременности. Желательно сделать это до 12 недель, тогда беременным причитаются выплаты от государства после родов за своевременное обращение. Дальше ваш гинеколог назначит вам все необходимые анализы и обследования. Вам выдадут обходной лист, где черным по белому расписано, каких именно специалистов вы должны посетить.
Консультации специалистов при беременности:
- Терапевт
Когда: при 1-ом посещении, в 28 и 36 недель.
- Офтальмолог, отоларинголог, стоматолог, эндокринолог.
Когда: при 1-ом посещении и по индивидуальным показаниям (при наличии хронических заболеваний).
Анализы и обследования при постановке на учет при беременности:
- Осмотр молочных желез, измерение первоначальной массы тела, расчет индекса массы тела, оценка степени оволосения.
Когда: при 1-ом посещении.
Зачем: врач оценивает текущее состояние женщины, рассчитывает набор веса в зависимости от ее комплекции. Количество волос на теле беременной может говорить о повышенном гормональном фоне. Следить за весом и состоянием груди нужно в течение всей беременности.
- Мазок на цитологическое исследование.
Когда: при 1-ом посещении и в 36 недель.
Зачем: анализ необходим, чтобы исключить воспалительный процесс, вызванный урогенитальными инфекциями, эрозией или образованием злокачественных клеток.
- Анализ на определение группы крови и резус-фактора.
Когда: при 1-ом посещении.
Зачем: анализ необходим для определения вероятности резус-конфликта. Так же знание группы крови и резус-фактора необходимы в случае, если потребуется экстренное переливание крови. Если у женщины окажется отрицательный резус-фактор, а у мужа – положительный, значит, будущую мамочку ждут более частые обследования и дополнительные анализы. Ежемесячно придется сдавать анализ на резус-антитела, с 30 недели – 2 раза в месяц, а с 36 недели – каждую неделю.
- Анализ кала.
Когда: при 1-ом посещении.
Зачем: анализ необходим, чтобы исключить наличие глистов, оценить процессы пищеварения и работу желудочно-кишечного тракта, выявить воспалительные процессы толстой и прямой кишки.
- Электрокардиограмма.
Когда: при 1-ом посещении и по индивидуальным показаниям.
Зачем: изучить сердечный ритм, своевременно обнаружить сбои в работе сердца.
- Обследования на инфекции, передаваемые половым путем.
Когда: при 1-ом посещении.
Зачем: исключить наличие заболеваний, передающихся половым путем. В некоторых поликлиниках нет возможности пройти на месте данное обследование, поэтому беременную могут направить в кожвендиспансер. Также эти анализы можно сдать в платной лаборатории.
Другие анализы и обследования при беременности:
- Осмотр, измерение артериального давления, пульса.
Когда: при каждом посещении врача-гинеколога.
Зачем: контроль за состоянием здоровья будущей мамы. Отступление от нормы по любому из показателей может сигнализировать о каких-либо осложнениях, которые, возможно, требуют лечения или корректировки питания (образа жизни) беременной.
- Измерение массы тела.
Когда: при каждой явке.
Зачем: слишком большой вес может говорить об отеках, слишком маленький – об усиленном токсикозе, грозящем ребенку нехваткой полезных элементов для развития.
- Бимануальное гинекологическое исследование.
Когда: при 1-ом посещении, на 16-18, 30 и 36 неделе беременности.
Зачем: ощупывание матки, определение ее размеров, выявление опухолей матки, яичников или образований в маточных трубах.
- Мазок на бактериологический посев на флору из уретры и цервикального канала.
Когда: при 1-ом посещении, на 28 и 36 неделе беременности.
Зачем: изучить микрофлору, выявить возможное воспаление влагалища, недостаток эстрогена или избыток мужских гормонов.
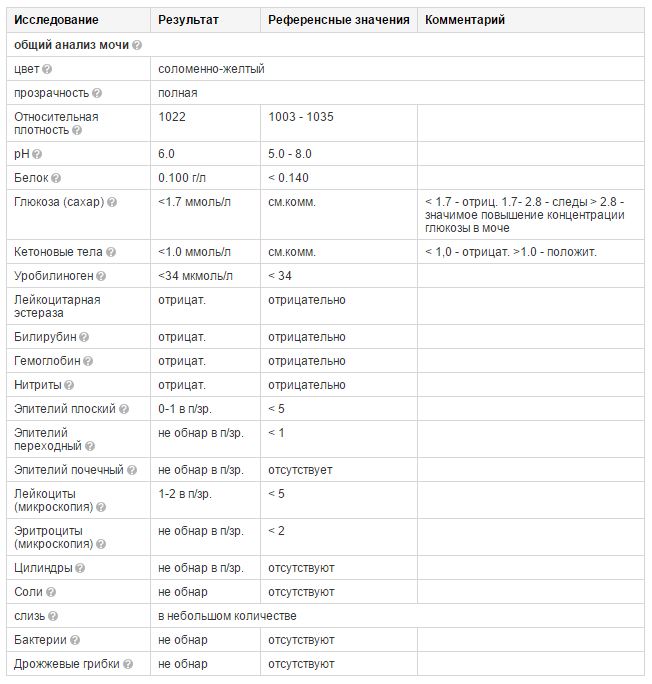
- Общий анализ мочи.
Когда: при каждой явке.
Зачем: анализ помогает оценить работу почек. В случае обнаружения белка в моче назначается дополнительное обследование, при постоянном увеличении белка требуется госпитализация.
- Общий анализ крови.
Когда: при 1-ом посещении, на 18, 28 и 34 неделе беременности.
Зачем: выявить возможную анемию (может вызвать кислородное голодание плода), воспалительный процесс в организме, аллергию и другие проблемы.
- Анализ крови на глюкозу.
Когда: при 1-ом посещении, на 22 неделе беременности.
Зачем: выявить предрасположенность к сахарному диабету.
- Биохимический анализ крови.
Когда: при 1-ом посещении, на 28 и 34 неделе беременности.
Зачем: диагностировать состояние внутренних органов, обмен веществ и общее состояние организма, исследовать ферменты и микроэлементы в организме.
- Анализ крови на токсоплазмоз.
Когда: при 1-ом посещении, на 20 неделе беременности.
Зачем: выявить возможное заболевание токсоплазмозом.
- Анализ крови на RW (реакцию Вассермана), на ВИЧ, гепатит В и С.
Когда: при 1-ом посещении, на 28 и 36 неделе беременности.
Зачем: исключить наличие сифилиса, ВИЧ и гепатита у будущей мамы.
- Коагулограмма (анализ системы свертываемости крови).
Когда: при 1-ом посещении, на 18, 28 и 34 неделе беременности.
Зачем: определяется протромбиновый индекс, время свертывания крови и время кровотечения. Слишком быстрая свертываемость крови грозит образованием тромбов, а слишком медленная – трудностью остановить кровотечение.
- Анализ крови на ферритин.
Когда: при 1-ом посещении, по показаниям – на 30 неделе беременности.
Зачем: выявление возможной анемии. Повышенные показатели ферритина в сыворотке крови могут указывать на острые или хронические заболевания печени, хроническую почечную недостаточность.
- Акушерское исследование.
Когда: со второго триместра беременности (с 13 недели).
Зачем: измерение размеров таза, окружности живота и высоты дна матки. Позволяет определить и оценить темпы роста матки и плода.
- Выслушивание сердцебиения плода, положение плода.
Когда: со второго триместра беременности.
Зачем: позволяет оценить состояние плода, определить способ родов.
- Ультразвуковое исследование.
Когда: на 10-12, 18-20, 26-28, 32-34 неделе беременности.
Зачем: необходимо для диагностики врожденных пороков и аномалий. Уточняется срок беременности, оценивается развитие плода, измеряются размеры плода, исследуется плацента.
- Глюкозотолерантный тест.
Когда: в 26-28 недель беременности (при индивидуальных показаниях).
Зачем: диагностика гестационного сахарного диабета.
- Д-димеры.
Когда: на 30 и 38 неделе беременности.
Зачем: диагностика рисков образования тромбов.
- Нестрессовый тест (НСТ).
Когда: с 32 недели беременности.
Зачем: оценка активности и состояния плода.
- Кардиотокография (КТГ).
Когда: с 28 недели беременности.
Зачем: измеряется сердцебиения плода, фиксируются шевеления плода и сокращения матки.
- Допплерометрия кровоснабжения плода.
Когда: при сомнительных результатах анализов НСТ и КТГ и в группах высокого риска.
Зачем: оценивается скорость кровотока плода.
Беременные, которые относятся к группе риска, проходят дополнительные обследования.
Если беременность протекает без осложнений, тогда посещения гинеколога в первый триместр ограничиваются одним разом в месяц, во втором триместре – два раза в месяц, а в третьем – каждую неделю.
Важно! Первые 12 недель беременности идет закладка органов малыша. Поэтому будущая мама должна хорошо питаться, высыпаться, исключить вредное воздействие алкоголя, никотина, наркотиков, лекарственных средств (по возможности), кофе. Следует избегать стрессов, различных нагрузок. Отдыхать нужно больше, спать хотя бы 8 часов в сутки.
Правила сдачи анализов:
Общий анализ крови сдается утром натощак.
Биохимический анализ крови сдается утром строго натощак, по прошествии 8-12 часов после последнего приема пищи.
Общий анализ мочи: моча собирается в чистую баночку после подмывания наружных половых органов без использования дезинфицирующих средств. Собирается средняя порция мочи при утреннем опорожнении.
Мазок: рекомендуется производить процедуру не менее чем через 36 часов после полового акта и 3 часа после мочеиспускания. Для точности исследования половые органы подмывать не нужно.
Анализ кала: берется из четырех разных мест свежих испражнений, помещается в чистую баночку, сдается в тот же день.
Какие дополнительные анализы вам приходилось сдавать?
Если вы хотите поделиться личным опытом, задать вопрос специалисту или рассказать о наболевшем, пишите нам на editor@rebenok.by
Источник