Измерение длины шейки матки при беременности

Цервикометрия – это процедура замеров длины цервикального канала при помощи УЗИ.

Зачем измеряют длину шейки матки?
Шейка матки играет важную роль в удержании плода, однако случается, что она начинает преждевременно расслабляться и укорачиваться. Это ведёт за собой риск преждевременных родов, что представляет опасность, прежде всего для ребёнка.

Обычно такая ситуация развивается как следствие маточного тонуса. И чтобы её предотвратить, важно знать размер цервикального канала. Если своевременно распознать патологические состояния, связанные с шейкой, то их можно правильно скорректировать, что поможет женщине сохранить беременность и родить здорового ребёнка.
Справка! Преждевременные роды, согласно мировой статистике, составляют от 5 до 12% всех родоразрешений.
Снижение числа патологически ранних родов связывают с применением инноваций в акушерстве и гинекологии. Снизить риск развития патологий на ранних этапах вынашивания ребенка – это одна из первоочередных задач для современной медицины. Вот почему цервикометрия при беременности становится востребованным и важным инструментом сохранения нормальной беременности.
Показания
Длина шейки матки обязательно измеряется у женщин, которые страдают повторным невынашиванием или имеют иные факторы риска, например:
- женщины, беременные двойняшками или тройняшками;
- будущие мамы, искусственно возмещающие недостаток прогестерона;
- пациентки с ИЦН;
- женщины, имеющие в анамнезе выкидыши или недоношенные беременности;
- пациентки, перенёсшие операцию на шейке матки;
- женщины с врождёнными или приобретёнными деформациями цервикального канала.
Также исследование может быть назначено, если женщина жалуется на:
- боли в нижней части живота;
- частое желание сходить в туалет;
- обильные кровянистые выделения.
Все эти симптомы могут свидетельствовать о начале отслойки плаценты или выкидыша и говорят о необходимости срочного визита к врачу. И если доктор посчитает нужным узнать длину шейки матки, то отказываться от процедуры не стоит.

Помимо цервикометрии, врач может назначить допплер-исследование.
Когда назначают?
Если беременная женщина ранее сталкивалась с преждевременными родами, или имели место операции на цервикальном канале, то об этом нужно предупредить врача-диагноста.
Как часто нужно (можно) делать цервикометрию при беременности?
Важно! Указанные выше случаи плюс вынашивание двойни-тройни являются поводами для регулярного исследования, которое рекомендуется проводить дважды в месяц с 16 недели и, как минимум, два месяца подряд.
Процедура имеет важное диагностическое значение и для женщин, впервые ожидающих ребёнка, так как нет данных о характере предыдущих беременностей. Вот почему первая беременность – это серьёзная причина для цервикометрии, которая поможет убедиться в нормальной длине шейки. Дополнительно процедура позволяет оценить функционирование внутренних органов и состояние развивающегося малыша.
Что смотрят?
При трансвагинальном УЗИ цервикального канала специалисты могут оценить:
- локализацию швов, если они были произведены в данном районе;
- проникновение плодных оболочек в шейку;
- расширение и длину цервикального канала;
- его положение относительно оси таза.

Когда делают?
На каком сроке делают цервикометрию? Обычно процедура включается в обследование ультразвуком, проводимое с 18 по 22 неделю. Но если есть подозрение на преждевременные роды или в анамнезе пациентки было прерывание беременности, то исследование шейки переносится на более ранний срок (примерно с 10 недели). Это важно для установки соответствия её длины нормативам, принятым на данном сроке. Если обнаружены отклонения, то врач примет меры по сохранению беременности.
Как делают?
Как делают цервикометрию (в т.ч.при беременности)? Измерить длину шейки, чтобы уточнить соответствие параметров нормам, можно двумя способами: внутренним и наружным.
Внутренний способ
Производится трансвагинально путём введения трансдьюсера во влагалище пациентки (мочевой пузырь предварительно опустошается).
Процедура проводится так: пациентка принимает комфортное положение на кушетке, её ноги разведены и согнуты в коленях. Доктор подготавливает датчик, надевая на него презерватив и покрывая специальным гелем. Затем датчик аккуратно вводится во влагалище женщины, чтобы не вызвать искусственного увеличения длины шейки матки.
Важно! Процедура не должна быть дискомфортной – как только что-то начинает беспокоить, нужно сообщать доктору.
Исследование шейки занимает около 3 минут.

Наружный способ
Предполагает обследование через переднюю брюшную стенку (при условии, что мочевой пузырь женщины наполнен).
Наружный способ осмотра не позволяет детально рассмотреть внутренний зев матки из-за расположения мочевого пузыря. А без этого исследования результаты цервикометрии могут быть неточными, поэтому специалисты всё же рекомендуют трансвагинальный метод осмотра.
Подготовка
Подготовка к исследованию заключается в предварительном опорожнении мочевого пузыря.
Расшифровка
В ходе обследования доктор обязательно оценит:
- размеры матки;
- раскрытие её канала;
- уровень сомкнутости зева;
- наличие околоплодных оболочек во внутренней области матки;
- при наличии послеоперационного шва его параметры и локализацию.
На результат осмотра влияет целый комплекс факторов от срока беременности и числа предыдущих родов до количества плодов, вынашиваемых женщиной.

Только рассмотрев все составляющие в комплексе, можно добиться достоверных результатов.
Нормы
В ходе замеров врач опирается на следующие нормативы длины шейки матки (при одноплодной беременности):
- 16 – 20 неделя: 4,5 – 5 см;
- 25 – 28 неделя: 3,5 – 4 см;
- 32 – 36 неделя: 3 – 3,5 см.
Факторы риска
Обычно длина шейки, превышающая норму в 3 см, означает, что статистически риск самопроизвольного выкидыша равен 1%. А вот угрожающим фактор считается, если шейка:
- Короче 2,5 см на сроке 14 – 24 недели при многоплодной беременности и короче 1,5 см при вынашивании 1 ребёнка. Эта ситуация требует немедленной госпитализации пациентки, поскольку риск преждевременных родов при таком значении длины шейки составляет 50% (роды могут произойти на 36 – 37 неделе беременности).
- Короче 1,5 – 2 см. Есть вероятность родов на 34 неделе.
- Короче 1 см – есть риск преждевременных родов на 32 неделе. Однако если на таком сроке длина шейки всё ещё равна 2,5 – 3 см, то УЗИ нужно проводить еженедельно.
При результатах менее 2,5 см может быть назначена операция или проведена интенсивная терапия.
Фото 1. Образец протокола цервикометрии при беременности.

Нормальным значением можно считать диапазон от 3 до 4,5 см, а короткой называют шейку длиной от 1 до 2,5 см.
Заключение в баллах
Каждый параметр имеет балльную систему оценки, по итогам обследования эти баллы суммируются, после чего можно сформулировать итоговое заключение о состоянии шейки. К примеру, в период с 14 по 24 неделю происходит оценка структуры цервикального канала, и в этот период нормой считается плотный мышечный слой. Если плотность наблюдается лишь в области зева, то врач поставит 1 балл, если шейка мягкая по всей длине, то в заключении будет стоять 2 балла.
Затем оценивается длина цервикального канала (по той же шкале). Если длина превышает 2 см, то это считается нормой и оценивается в 0 баллов, если 1-2 см, то такая шейка получит 1-2 балла, а если менее 1 см или сглажена, то речь идёт о 3 баллах.
Проходимость шейки матки
Этот показатель оценивается по той же системе, что и все предыдущие. В зависимости от числа пальцев, которые входят в шейку при осмотре, степень её проходимости получит оценку:
- в норме наружный зев пропускает кончик пальца – это 0 баллов;
- если наружный зев пропускает 1 палец, а внутренний зев закрыт, то ставят 1 балл;
- если шейка сглажена, а открытие канала составляет 2 и более пальцев, присваивают 2 балла.
Расположение
Следующий немаловажный параметр – расположение цервикального канала. Если он отклонён назад – 0 баллов, вперёд – 1 балл, если расположен посередине, то 2 балла.
Итог
Складывая полученное число баллов, делаем вывод о состоянии шейки матки:
- до 3 баллов – незрелая;
- до 6 баллов – созревающая;
- до 10 баллов – зрелая.
Считается нормой, если шейка созревает только к родам.
Справка! Раннее созревание ещё называют истмико-цервикальной недостаточностью или ИЦН.
Однако незрелая шейка накануне родов – это тоже серьёзная патология. Она требует наблюдения в динамике и, возможно, родов при помощи кесарева сечения.
Видео 1. Истмико-цервикальная недостаточность на УЗИ.
Если параметры шейки матки граничат с нормой, однако есть другие признаки возможных преждевременных родов, то пациентку направляют на дополнительную УЗИ-диагностику.
Где сделать и сколько стоит?
Диагностика состояния цервикального канала имеет ряд рекомендаций, обязательных для исполнения, поэтому проводить её должен квалифицированный специалист. Если есть необходимость в проведении подобной процедуры, то нужно подготовиться и подобрать подходящую клинику. Для этого стоит потратить время на сбор информации о её специалистах, доступности и ценах на услуги (в т.ч. касательно цервикометрии), а также поискать отзывы и рекомендации других пациенток.
В платных центрах таких городов как Москва и Санкт-Петербург стоимость процедуры составляет порядка 1500 р.
Заключение
 Если проигнорировать цервикометрию, то можно пропустить развитие некоторых патологических состояний.
Если проигнорировать цервикометрию, то можно пропустить развитие некоторых патологических состояний.
Чтобы сохранить жизнь ребёнку и здоровье матери, нельзя халатно относиться к врачебным назначениям, которые касаются шейки матки.
Цервикометрия не вредна для плода: наоборот, пренебрежение ею чревато плохими последствиями для малыша.
Беременной женщине предстоит пройти множество обследований, в ходе которых могут быть выявлены отклонения. Нежелательным в таком состоянии является укорочение длины шейки матки. Своевременная диагностика данной патологии позволит избежать рисков, среди которых выкидыш и преждевременные роды.
Зачем знать длину шейки матки при беременности?
Шейка матки выполняет важную функцию. Она закрывает вход, надежно удерживает малыша в утробе, предотвращает проникновение влагалищного секрета и патогенной микрофлоры.
Короткая шейка матки – серьезная угроза
Длина шейки матки при беременности – важный показатель оценки состояния беременной. Он не является постоянным. Ближе к родам шейка становится меньшей и это нормально, поскольку ткани растягиваются. Но на ранних сроках длина канала должна быть в пределах нормальных значений, это залог протекания беременности без осложнений.
Как измеряют длину шейки матки?
О проведенных замерах беременные могут даже не догадываться, поскольку если отклонения отсутствуют, то женщину в известность не ставят. Данное обследование называется цервикометрия. Оно представляет собой УЗИ органов репродуктивной системы и проводится на 20-24 недели. Если первое плановое ультразвуковое обследование показало отклонения, длину цервикального канала могут измерять на более раннем сроке с перерывом в 1-2 недели.
Наружное УЗИ для измерения длины шейки матки при беременности предпочтительно на поздних сроках
Специальной подготовки к УЗИ не требуется, перед процедурой стоит опорожнить мочевой пузырь. Это нужно для большего комфорта самой беременной. Обследование безболезненно, переживать не стоит.
В ходе цервикометрии изучается не только длина, но также плотность и степень раскрытия шейки, ее готовность к родильному процессу. В норме она должна постепенно размягчаться и укорачиваться ближе к родам.
Длину шейки матки на УЗИ можно измерить 2 способами: наружно или трансвагинально, то есть с помощью специального датчика, который вводится во влагалище.
Также существует ручной способ. Осмотр проводится на гинекологическом кресле, однако так определить точную длину невозможно. Благодаря этой методике можно оценить степень раскрытия, плотность и состояние зева.
Норма и патология
Женщине необходимо знать, когда нужно опасаться. До 27 недели укорочения и раскрытия зева быть не должно. Если на этом сроке длина менее 25 мм, то ставится диагноз истмико-цервикальная недостаточность. Это состояние – угроза прерывания беременности.
Длинная шейка матки на поздних сроках, как и короткая на ранних – не норма
Нормы длины цервикального канала такие:
- 10-14 неделя – 35 мм;
- 15-19 неделя – 36,2 мм;
- 20-24 неделя – 40,3 мм;
- 25-29 неделя – 41 мм;
- 30-34 неделя – 36,4 мм;
- 35-40 неделя – 28,6 мм.
Это средние значения. В первом и втором триместре длина максимальная, так как плод поднимается. На последних сроках шейка укорачивается за счет ее созревания и опускания живота. Минимально-допустимая величина на ранних сроках, которая не указывает на истмико-цервикальную недостаточность – 30 мм. Минимальная длина шейки в третьем триместре – 25 мм. Если цервикальный канал укорачивается еще больше, то проводится оперативное вмешательство по наложению кольца. Это единственный способ сохранить малыша.
Начиная с 37 недели, шейка матки активно созревает. Она размягчается, располагается по центру малого таза, раскрывается. Ее длина может вовсе достигать 15 мм, и это не патология.
Наиболее коротким цервикальный канал становится в момент родов, так как открывается и растягивается вширь.
Существуют отличия длины шейки матки у первородящих и женщин, которые рожают не первый раз, поэтому самостоятельно делать выводы, имея на руках результаты, не стоит. Только специалист может выявить патологию.
У повторнородящих шейка может быть незначительно укорочена по сравнению с женщинами, которые рожают впервые. Однако при второй беременности уменьшение ее длины ближе к дате родов не настолько выраженное, так как раскрытие происходит стремительно. Шейка быстро раскрывается и укорачивается во время процесса родов.
У повторнородящих иногда возникают проблемы с длиной цервикального канала, хотя в прошлом эта патология отсутствовала. Виной могут быть предыдущие роды.
Чем опасна укороченная шейка?
Укороченная шейка не в состоянии выполнять положенные на нее функции. При этом существует риск преждевременного раскрытия и выкидыша. Если беременность удастся сохранить, то угрозы все равно будут. Когда шейка укорачивается, зев плотно не сомкнут. Есть вероятность проникновения инфекций, а это еще одна причина родов раньше сроков.
Почему шейка короткая?
Такая патология возникает по следующим причинам:
- недостаток прогестерона;
- аборты, травмы шейки в ходе предыдущих родов, например, наложение акушерских щипцов, разрывы;
- гормональные изменения;
- воспалительные или инфекционные процессы, которые приводят к деформации формы, рубцеванию;
- прижигание эрозии, операции на шейке, обрезание;
- маточные кровотечения, приводящие к неблагоприятным изменениям;
- физиологические особенности строения.
Женщины, которые находятся в группе риска, должны быть еще более внимательны к своему здоровью.
Как увеличить?
Если у беременной выявлено укорочение, которое превышает допустимые границы, сразу назначается лечение. Терапевтические методики зависят от срока беременности и степени укорочения.
Консервативное лечение, предполагающее прием гормональных препаратов, оправдано при длине шейки не менее 25 мм. С помощью гормонов происходит удлинение и улучшение структуры.
Минимальная длина шейки матки никак себя не проявляет
При укорочении менее 25 мм прибегают к радикальным методикам. Это наложение швов на матку или установка кольца. Эти хирургические манипуляции препятствуют преждевременному раскрытию зева, однако на этом риски не заканчиваются. Женщина должна пересмотреть образ жизни, придерживаться постельного режима, отказаться от любых физических нагрузок вплоть до самих родов.
Тревожные симптомы на фоне короткой шейки – схваткообразная боль внизу живота, болезненность в пояснице, кровяные выделения из влагалища. Это предвестники выкидыша.
Хирургические методики удержания шейки матки сомкнутой оправданы при высоком риске преждевременных родов. На ранних сроках прибегают к наложению швов, начиная с 20 недели ставят кольца, они могут быть силиконовыми или пластиковыми. Их снимают за 1-2 неделю до родов или непосредственно тогда, когда женщина готова рожать.
Кольца устанавливаются без обезболивания. Процедура неприятная, но длится она несколько минут. Швы накладываются под общим наркозом, именно поэтому они противопоказаны в первом триместре. После процедуры женщина должна оставаться под наблюдением медиков несколько суток. Если самочувствие удовлетворительное, беременную отпускают домой.
У хирургических методик есть противопоказания:
- инфекционно-воспалительные процессы органов малого таза;
- маточное кровотечение;
- тяжелая стадия истмико-цервикальной недостаточности;
- внутриутробная гибель младенца.
В этих случаях длина шейки матки при беременности не корректируется.
Советы для беременных
Если у женщины длина шейки матки меньше нормы, ей стоит придерживаться таких рекомендаций:
- Отказаться от физической активности, особенно той, которая оказывает давление на область живота.
- Не поднимать тяжести, под запретом вес больше 1-2 кг.
- Отказаться от половой жизни до самих родов, даже если короткая шейка диагностирована на ранних сроках.
- Поддерживать гормональный фон в норме.
- Избегать стрессов, при повышенной раздражительности принимать натуральные успокоительные препараты.
Лечащий гинеколог может порекомендовать специализированную медикаментозную терапию, например, спазмолитики, которые будут уменьшать напряжение матки.
При правильном подходе к лечению короткая шейка не станет преградой к счастливому материнству. Если женщина будет прислушиваться к советам врачей, она сможет выносить малыша.
Читайте также: зачем устанавливают кольцо на шейку матки
Загрузка…
Цервикометрия – это один из методов диагностического обследования женской репродуктивной системы, который назначается к проведению при тяжёлой беременности, либо же в случае наличия риска начала досрочных родов.
Объектом исследования является шейка матки женщины, которая вынашивает ребёнка. Диагностика осуществляется квалифицированным врачом-гинекологом путём использования трансвагинального метода.
Специалист, выполняющий обследование беременной женщины, вводит ультразвуковой аппарата в полость цервикального канала шейки матки, изучает её длину, степень эхогенности тканей и просвет раскрытых зевов. Все информационные данные, которые собираются в процессе исследования, преобразуются в цифровой формат и выводятся на монитор компьютера.
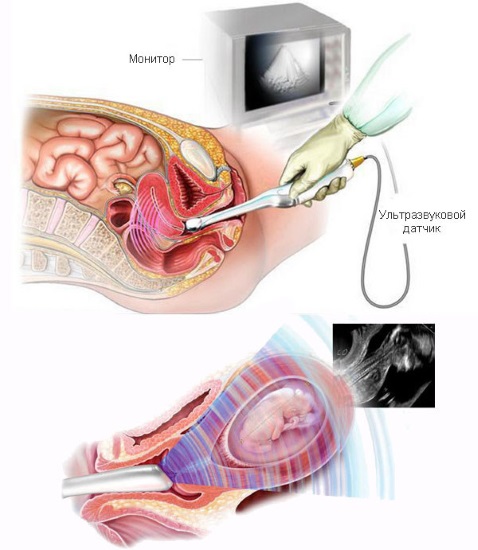 На основании полученных результатов доктор может спрогнозировать риски возможного начала преждевременной родовой деятельности.
На основании полученных результатов доктор может спрогнозировать риски возможного начала преждевременной родовой деятельности.
Цервикометрия назначается с 12-16 недели беременности. Периодичность проведения УЗИ цервикального канала определяется индивидуально в зависимости от состояния женщины и развивающегося плода. При этом учитывается фактор наследственной предрасположенности к преждевременным родам, а также история предыдущего вынашивания плода.
Диагностическая процедура является полностью безопасной, не вызывает чувства дискомфорта, острой или ноющей боли.
Данный вид обследования проводится в государственных лечебных учреждениях и частных клиниках. Средняя стоимость диагностической процедуры составляет от 1200 до 1500 руб. При этом данный вид исследования полости цервикального канала не является обязательным, а применяется только при наличии прямых показаний и по решению лечащего врача-гинеколога.
В государственных поликлиниках, специализирующихся на обследовании беременных женщин и сохранении здоровья плода, данный вид диагностики является бесплатным.
Виды
Цервикометрия при беременности – это эффективный метод гинекологического исследования, который позволяет своевременно определить риск скорого начала преждевременной родовой деятельности и предпринять меры сохранения плода.
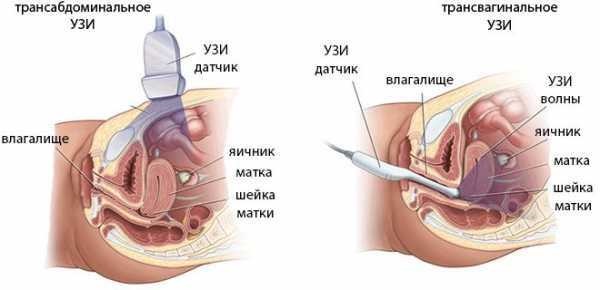
Выделяют следующие 2 основных вида обследования, которые различают по механизму проведения диагностики:
| Вид цервикометрии | Описание метода гинекологического обследования |
| Трансвагинальный | Данный способ диагностики предусматривает введение ультразвукового устройства непосредственно в полость влагалища и цервикального канала. Исследование длины шейки матки осуществляется изнутри женщины, что позволяет получить более исчерпывающую и объективную информацию о состоянии здоровья родовых путей. Трансвагинальный метод обследования является самым достоверным. Для того, чтобы избежать получения искажённых или недостоверных данных, трансвагинальную цервикометрию повторяют по 2-3 раза в течение одной диагностической процедуры. Временной интервал между введением ультразвукового аппарата в полость цервикального канала составляет 3 мин. Полученная информация подвергается сравнительному анализу, по результатам которого определяются достоверные результаты по длине шейки матки, состоянию здоровья тканей цервикального канала и просвета зева. |
| Трансабдоминальный | Этот метод цервикометрии отличается от трансвагинального способа исследования тем, что ультразвуковая диагностика осуществляется без проникновения в полость влагалища. Диагностика цервикального канала проводится путём УЗИ передней брюшной стенки с отображением состояния здоровья органов женской репродуктивной системы. Трансабдоминальная цервикометрия используется в процессе обследования беременных женщин, которым противопоказано проведение вагинальных манипуляций. Например, тяжёлое течение беременности, развитие осложнений, угроза выкидыша. Решение о применении цервикометрии данного вида принимается лечащим врачом-гинекологом, у которого беременная женщина находится на постоянном учёте. Трансабдоминальная цервикометрия является менее информативным методом диагностики. |
Цервикометрия при беременности позволяет предупредить начало преждевременной родовой деятельности независимо от её метода проведения. При использовании трансабдоминального способа увеличивается вероятность погрешности показателей длины шейки матки.
Достоинства и недостатки
Диагностический метод исследования цервикального канала с определением длины шейки детородного органа имеет выраженные достоинства и недостатки. Выделяют следующие положительные свойства цервикометрии, которые способствуют сохранению здоровья беременной женщины и развивающегося ребёнка.
Положительные свойства цервикометрии:
- позволяет получить исчерпывающую информацию о состоянии тканей цервикального канала, своевременно определить первые признаки начала патологического процесса, который в последующем может повлиять на родовую деятельность;
- определяет преждевременное укорочение длины шейки матки, что свидетельствует о риске начале преждевременных родов (как правило, при отклонении от нормы показателей длины детородного органа, роды начинаются в течение 1-3 дней);
- даёт возможность врачу-гинекологу своевременно просчитать все возможные последствия и осложнения беременности, разработать эффективную программу сохранения плода и продолжение его развития до физиологического срока рождения;
- осуществляет систематический сбор и накопление информации о состоянии беременной женщины, а также цервикального канала (каждая процедура УЗИ шейки матки записывается на жёсткий диск компьютера, а лечащий врач-гинеколог в любой момент может зайти в архив электронного устройства и провести сравнительный анализ ранее полученных данных);
- диагностический метод не предусматривает проведения оперативного вмешательства, повреждения слизистой оболочки или эпителиальных тканей влагалища, безопасен для развивающегося плода;
- продолжительность обследования не превышает 10-15 мин., а сама процедура исследования цервикального канала требует выполнения минимального количества правил подготовки;
- цервикометрия позволяет вести эффективный мониторинг женщин, которые ранее перенесли тяжёлые роды, имеют наследственную предрасположенность к возникновению осложнений в период развития эмбриона, либо же у них обнаружена многоплодная беременность.
 Цервикометрия позволяет точно определить длину шейки матки и отклонения ее от нормальных показателей, позволяя принять своевременные меры для исключения преждевременных родов
Цервикометрия позволяет точно определить длину шейки матки и отклонения ее от нормальных показателей, позволяя принять своевременные меры для исключения преждевременных родов
Цервикометрия при беременности имеет гораздо большее количество преимуществ, чем потенциальных недостатков.
Несмотря на это существуют следующие минусы проведения данного вида диагностики:
- всегда сохраняется риск заражения женских внутренних половых органов бактериальными, вирусными или грибковыми микроорганизмами, которые находились на поверхности ультразвукового устройства (в процессе проведения диагностики используют одноразовый женский презерватив, а инфицирование возможно в случае нарушения его целостности или наличия производственного брака);
- раздражение слизистой оболочки влагалища и полости цервикального канала с дальнейшим развитием обширной аллергической реакции на латекс, смазку или медицинский гель, которые используются в процессе проведения диагностического исследования;
- необходимость преодоления психологического барьера, касающегося введения во внутрь влагалища инородного предмета в виде устройства для ультразвукового исследования цервикального канала;
- в том случае, если мочевой пузырь беременной женщины является слишком растянутым в силу возрастных изменений или имеющихся заболеваний выделительной системы, то существует большая вероятность получения ложных диагностических результатов (достоверные информационные данные удаётся получить только в 13% случаев, поэтому рекомендуется предварительное обследование мочевого пузыря);
- в условиях закрытости наружного зева невозможно провести полноценное исследование состояние плодного пузыря и внутренней консистенции шейки матки;
- проведение трансабдоминальной цервикометрии требует обязательного выполнения правила подготовки в виде накопления урины внутри мочевого пузыря, который должен быть заполнен не менее, чем на 45% (недостаток биологической жидкости приводит к получению результатов с большим процентом погрешности).
Несмотря на наличие небольшого количества недостатков данный метод диагностического исследования шейки матки является передовым, постоянно усовершенствуется, имеет больше положительных характеристик, чем потенциальных минусов.
Показания
Цервикометрия при беременности назначается лечащим врачом-гинекологом, который осуществляет периодический осмотр женщины, ведёт сбор информационных данных о развитии плода.
Потребность в проведении данного метода диагностического исследования может потребоваться в следующих ситуациях:
- наследственная предрасположенность репродуктивной системы женщины к началу преждевременной родовой деятельности (данная информация уточняется доктором ещё на стадии первого осмотра, если в роду пациентки по женской линии неоднократно возникали патологии развития или рождение недоношенных детей);
- ранее женщина переносила хирургические операции на тканях шейки матки или непосредственно на самом детородном органе (при этом не имеет значения вид и причина оперативного вмешательства, которое могло повлечь функциональные нарушения женской репродуктивной системы);
- по результатам комплексного обследования организма беременной было установлено, что присутствует большая вероятность развития истмико-цервикальной недостаточности (патологическое состояние шейки матки, при котором орган теряет физиологическую способность противостоять постоянно увеличивающемуся давлению внутри детородного органа);

- во время предыдущих родов врачами использовался вакуум-экстракционный метод извлечения ребёнка, либо же использовались специальные медицинские щипцы;
- до момента наступления беременности женщина проходила курс терапии, направленный на лечение дисплазии шейки матки;
- ранее внутри цервикального канала проводились гинекологические или хирургические манипуляции, последствия которых могли привести к патологическим изменениям в тканях органа;
- предыдущее вынашивание ребёнка заканчивалось преждевременным отходом околоплодных вод и началом преждевременной родовой деятельностью;
- по результатам диагностического обследования репродуктивной системы женщины было установлено, что будущая роженица имеет врождённое аномальное строение матки;
- в анамнезе беременной имеются случаи выкидышей на ранних сроках беременности (в данному случае предупреждаются риски развития осложнений и рождения недоношенного ребёнка);
- в период вынашивания плода пациентка получила телесные повреждения, ушиб мягких тканей живота и прочие травмы, наличие которых могло привести к возникновению осложнений и нарушить стабильное развитие ребёнка;
- многоплодная беременность (в большинстве случаев, если женщина вынашивается сразу 2 или более детей, то родовая деятельность начинается немного раньше установленного срока из-за более высокого внутриматочного давления на шейку матки);
- женщине была проведена процедура хирургического серкляжа или установлен акушерский пессарий, дабы удерживать вход в шейку матки максимально закрытым, и предупредить начало преждевременных родов;
- пациентка изначально имеет более короткую шейку матки, которая является физиологической особенностью её женской репродуктивной системы.
 Прямые показания к проведению цервикометрии определяются лечащим врачом-гинекологом или акушером, который осуществляет первичный осмотр пациентки. Доктор может принять решение о необходимости использования данного метода диагностики даже без наличия признаков патологического состояния пациентки или развивающегося плода.
Прямые показания к проведению цервикометрии определяются лечащим врачом-гинекологом или акушером, который осуществляет первичный осмотр пациентки. Доктор может принять решение о необходимости использования данного метода диагностики даже без наличия признаков патологического состояния пациентки или развивающегося плода.
Противопоказания
Цервикометрия это такой вид диагностического обследования шейки матки, которое практически не имеет медицинских противопоказаний к его проведению.
Данный вид исследования не применяется, если у беременной женщины появились нетипичные выделения из влагалища, либо же возникло кровотечение.
Наличие данных симптомов исключает диагностику цервикального канала и указывают на необходимость оказания пациентке неотложной медицинской помощи.
Подготовка
Чтобы получить максимально точные результаты исследования цервикального канала и установить истинную длину шейки матки, необходимо предварительно соблюсти некоторые правила подготовки.
Подготовка к цервикометрии:
- за 1 ч до посещения кабинета диагностики необходимо позавтракать простой и лёгкой пищей, но не переедать (оптимальным вариантом будет употребление в пищу 1 порции злаковой каши, которая не содержит избыточного количества сливочного масла или любых других жиров животного происхождения);
- за 10-15 мин. до начала обследования необходимо посетить туалет и провести полное опорожнение мочевого пузыря (если данный орган будет переполнен уриной, то трансвагинальное УЗИ может показать ложные результаты, не отобразив истинные размеры шейки матки);
- за 2 дня до назначенной даты исследования полностью исключить из рациона питания продукты, которые вызывают брожение и повышают вероятность газообразования в кишечнике (к таковым относится капуста, хлебобулочные изделия, приготовленные с использованием дрожжевой закваски, все виды бобовых культур, свежие овощи и фрукты, кисломолочные продукты);
- в день посещения диагностического кабинета следует провести тщательную гигиену половых органов.
В большинстве случаев обследование цервикального канала проводится в утреннее время суток в период с 08-00 до 11-00 ч утра. В этот период ЖКТ беременной женщины ещё не загружена большим количеством пищи, вероятность избыточного газообразования является минимальной, что способствует получению достоверных результатов исследования.
Процедура пошагово
После того, как выполнены все правила подготовки к исследованию, женщина проходит в кабинет диагностики, раздевается, после чего присаживается в смотровое кресло, либо же ложится на специально подготовленную кушетку. Пациентка сгибает ноги в коленях и разводит их в разные стороны, чтобы доктор получил свободный доступ к входу во влагалище.
Затем врач-гинеколог выполняется следующие действия, направленные на исследование цервикального канала и состояния всей шейки матки:
- На поверхность устройства для трансвагинального исследования репродуктивной системы с помощью ультразвука одевается специальный одноразовый презерватив.
- Диагностический аппарат тщательно смазывается медицинским гелем для проведения УЗИ. Препарат также обеспечивает плавное введение прибора в полость влагалища с дальнейшим продви


