Что может быть с плацентой при беременности
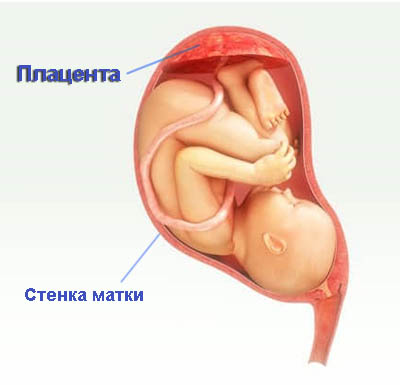
Плацента снабжает ребенка кислородом, витаминами и микроэлементами, и очищает околоплодные воды от продуктов жизнедеятельности. Ее формирование начинается еще на 10–12 неделе вынашивания плода, но прикрепление к оболочке матки происходит гораздо раньше, на стадии хориона. Низкая плацентация при беременности наступает вследствие размещения плаценты в нижней области матки, что грозит рядом осложнений как в период вынашивания, так и в момент родов.
Преобразование хориона в плаценту длится до 16–17 недели. Однако рост важного для малыша органа продолжается параллельно развитию малыша – до 36 недели. Низкое расположение плаценты может ко времени родов сместиться вверх, тогда риск негативных последствий уменьшиться. Но если смещение плаценты произойдет в сторону внутреннего маточного зева, будет находиться менее чем в 5-6 см от него либо частично или полностью перекроет просвет, это уже будет называться низким предлежанием плаценты. Тогда опасность возрастет.
Опасна ли низкая плацентация для будущей мамы и малыша
Место крепления плаценты определяют еще в начале беременности. Если было диагностировано низкое расположение плаценты, и к 24, 25 или 26 неделе она не переместилась – могут возникнуть осложнения у матери и малыша. Связана опасность с увеличением массы плода ко 2 триместру, из-за чего появляется давление на эмбриональный орган. Она опускается еще ниже, возрастает риск перекрытия цервикального канала.
Это может привести к таким последствиям:
- частые кровотечения вызовут анемию у беременной;
- низкое содержание гемоглобина в крови матери приведет к геморрагическому шоку, что влечет за собой угрозу здоровья и жизни малыша;
- при сдавливании сосудов наступает ухудшение кровотока, что грозит гипоксией и задержкой развития малыша;
- недостаточное пространство для плода в матке ведет к неправильному предлежанию малыша;
- отслойка эмбрионального органа приводит к нарушению кровообращения у плода;
- досрочное отслоение вызовет преждевременные роды;
- низко расположенный плацентарный орган мешает опущению головки малыша в малый таз, что приведет к затруднению естественных родов;
- во время схваток эмбриональный орган способен сместиться и перекрыть родовые пути, что сделает естественные роды невозможными (придется срочно проводить кесарево сечение);
- при необходимости кесарева сечения низкая плацентация по передней стенке матки затрудняет проведение операции и приводит к большой кровопотере.
Если у беременной в третьем триместре наблюдаются частые и обильные кровотечения, или существует опасность гипоксии плода, маму оставляют в стационаре под круглосуточным наблюдением врача до начала родов.
При невозможности выносить ребенка положенный срок (40 недель), беременность стараются сохранять до 37 недель. Затем назначают кесарево сечение, поскольку естественное родоразрешение при такой ситуации не рекомендуется. При острой необходимости операцию проводят раньше.
Симптомы недуга
Замечено, что низкая плацентация зафиксирована у 15% женщин, возраст которых составляет 30–35 лет.
Причины могут быть разные, но основные, это:
- повреждение слизистой стенки матки – образования разного характера, травмы;
- физиологические особенности – загиб матки, плохо развитые половые органы;
- воспалительные процессы – эндометриоз, сальпингит, МКБ и другие;
- механические повреждения стенок матки в прошлом – аборты, сложные роды, выскабливание, хирургические операции;
- гормональный сбой – нерегулярные или обильные месячные;
- болезни внутренних органов – сердечно-сосудистые, печени, мочеполовой системы.
Когда детское место крепится не очень близко к маточному зеву, никаких внешних симптомов патологии не наблюдается. Обнаружить угрозу можно только на 12–13 неделе проверкой УЗИ.
Чем ниже этот орган расположен к выходу из матки, тем сильнее будут проявляться признаки низкого предлежания или плацентации:
- боли внизу живота, имеющие тянущий характер;
- небольшие кровянистые выделения после сильных физических нагрузок;
- боль в пояснице и внизу живота при отслоении.
Кроме вышеперечисленных симптомов у 20% беременных при низкой плацентации наблюдаются:
- головная боль или головокружение;
- пониженное давление;
- тошнота и рвота;
- отеки.
Чем раньше будет диагностирована особенность, тем меньше риск развития опасных патологий. Поэтому на раннем сроке обязательно следует посещать гинеколога. Низкую плацентацию вначале беременности диагностируют у 80% женщин. Но после 30 недели у большинства эмбриональный орган поднимается.
Гинекологический осмотр женщинам с низкой плацентацией категорически противопоказан.
Как такое состояние влияет на беременность
Часто детское место крепится по задней стенке матки. Нормой считают ее прикрепление ко дну (вверху). Но иногда она крепится к передней стенке. Если ее расположение очень низкое, менее чем 6 см от края выхода из матки, это чревато последствиями. После 23–27 недели ребенок начинает двигаться, а после 31 – шевеления становятся активнее. В этот период он может повредить плацентарный орган или пуповину, особенно при тазовом предлежании.
Второй минус данной особенности заключается в плохом снабжении кровью нижней части матки, что плоду грозит нехваткой кислорода.
Если в 18 – 19 недель низкая плацентация зафиксирована по задней стенке, то плацентарный орган к концу срока в большинстве случаев мигрирует выше. А при переднем креплении может все быть наоборот, поскольку миграция направлена в противоположную сторону.
Еще одна опасность — экстрахориальный тип плацентации, где плацента смещена к центру, создавая своеобразную полку. Такое расположение требует пристального наблюдения за беременной на протяжении всего срока вынашивания малыша.
Чего нельзя делать при низкой плацентации
Определенные особенности беременности заставляют женщину внимательнее следить за своим здоровьем. Чтобы не усугубить обстоятельства, и не привести к еще большему опущению, необходимо соблюдать рекомендации врача.
При таком диагнозе противопоказаны:
- резкие движения;
- чрезмерные физические нагрузки;
- вагинальные процедуры;
- поднятие тяжестей;
- стрессы и переутомления.
Не рекомендуется сидеть со скрещенными ногами, поскольку такая поза препятствует нормальному кровообращению. Ложиться и вставать тоже нужно аккуратно, без рывков. Даже кашель и чихание могут спровоцировать появление кровянистых выделений. Езда в общественном транспорте тоже не желательна, особенно в час пик.
Секс при низкой плацентации возможен только при отсутствии явных симптомов и противопоказаний – отслоение плацентарного органа, боль, кровотечение.
При занятии с партнером сексом важно соблюдать элементарные меры предосторожности:
- Соблюдение гигиены. Обязательно перед началом интимной близости посетить ванную комнату;
- Без резких движений. Сильные толчки могут навредить, поэтому фрикции необходимо совершать мягко, проникновение неглубокое.
- Выбор позиции. Давление на матку будет меньше, если женщина будет лежать на боку.
При угрозе прерывания беременности или низком плацентарном предлежании половые контакты противопоказаны. В этот период даже мастурбация и анальный секс может вызвать серьезные осложнения из-за сокращения матки при оргазме, что приведет к отслоению плаценты. Поэтому мастурбировать тоже нужно с осторожностью, если нет предпосылок к патологии.
Какие существуют методы лечения
Медикаментозно не лечат это заболевание. По статистике 8–9 из 10 случаев плацентарный орган самостоятельно занимает правильную позицию, поскольку матка растет. Поэтому диагноз, поставленный на 20–22 неделе или 32 неделе беременности, считать критичным не стоит. До 33–36 недели положение плаценты меняется, это означает, что есть возможность полного исчезновения патологии.
Чтобы не усугубить процесс, выносить ребенка и родить естественным путем, нужно слушать и выполнять все предписания врача. На протяжении всей беременности при низком расположении плаценты важно наблюдаться у специалиста и регулярно делать УЗИ. Трехразовое проведение ультразвукового обследования, это норма – первое в 15–17 недель, второе в 21–24 и последнее в 34–36 недель.
Начиная с 28-29 недели беременности, при сильном развитии патологии назначают ряд препаратов для поддержания беременности до необходимого срока:
- Повышению эластичности мышц стенок матки, увеличению тонуса и снятию спазматических импульсов способствуют Папаверин и Гинипрал.
- Повышает гемоглобин Ферлатум, Гемофер, Актиферин.
- Усиливает кровообращение, улучшает питание плацентарной ткани Курантил, фолиевая кислота и витамины Е и Магне В6.
- Повышает уровень прогестерона – Утрожестан.
В некоторых случаях, если существует риск плацентарного отслоения, врач советует ставить пессарий.
При кровотечении и сильном болевом синдроме необходимо быстро вызывать медицинскую помощь. В это время нельзя ничего делать, лучше просто полежать до приезда машины скорой помощи.
Особенности родов
Если до наступления родовой деятельности роженица проходила полное обследование и контроль течения беременности, естественное родоразрешение в большинстве случаев пройдет благополучно.
Но на течение родов влияет несколько факторов:
- место крепления плаценты;
- характер протекания беременности;
- возникновение осложнений в период вынашивания;
- сопутствующие патологии.
Если плацентарная оболочка не перекрывает маточный зев, акушер проводит прокалывание околоплодного пузыря. В результате чего малыш головкой прижимает плаценту к маточной стенке, не давая ей отслоиться.
Кесарево сечение предпочтительно в случае плацентарного предлежания или неправильного положения плода – попкой вниз.
Профилактические меры
В целях профилактики следует уделить особое внимание питанию мамы. Увеличить количество поступающих в организм витаминов и минералов, благотворно влияющих на беременность. В особенности полезен кальций, магний и железо.
Больше отдыхать и гулять на свежем воздухе. Во время отдыха рекомендуется ноги располагать чуть выше, подкладывая подушку или валик. Это обеспечит активизацию кровообращения в плаценте, что поспособствует перемещению ее вверх.
Волнение, перенапряжение и стрессовые ситуации плохо влияют на положение. Стоит помнить, что даже при такой симптоматике женщины могут вынашивать и рожать самостоятельно, без операции, о чем говорят многочисленные отзывы в интернете. Нужно только соблюдать все правила безопасности и слушать наблюдающего врача.
Можно заниматься специальной гимнастикой для беременных или ходить в бассейн. Но эти вопросы стоит обговорить с гинекологом. Упражнения при низкой плацентации должны быть легкие, без резких движений. Поднятие тяжести и бег запрещены.
Сексуальные игры лучше не проводить в данный период. Плацента находиться всего в 30 – 40 мм от края шейки матки, а ритмичные толки могут спровоцировать ее передвижение ближе к краю.
Можно ли носить бандаж при низкой плацентации, ответит лечащий врач. Разные типы плацентации требуют различного лечения и профилактики.
Заключение
Ознакомившись подробнее, что значит и как проявляется низкая плацентация, можно смело судить, что особой опасности она не представляет в том случае, если беременная находится под строгим наблюдением врача на протяжении всего периода вынашивания малыша. Однако могут быть осложнения в случае несоблюдения рекомендаций. Тогда необходимо незамедлительно обращаться к врачу.
АзбукаРодов советуют: Подписывайтесь на наш канал
Понравилась статья?
◄◄ Поставьте лайк и поделитесь ей в соцсетях
Источник
На ранних сроках беременности плацента образуется как из тканей матки, так и из небольшого количества ткани плода. Она представляет собой плоский круглый орган, который прикрепляется к стенке матки и через пуповину соединяется с ребенком.
Во время беременности вы буквально «вырастите» плаценту, чтобы обеспечить плод всем необходимым для его развития. Здоровье ребенка в утробе матери напрямую зависит от нормального функционирования этого важного органа. Плацента растягивается вместе с маткой по мере роста ребенка и может даже немного перемещаться.1
 Пример расположения плаценты внутри матки, где она прикреплена к верхней стенке. Хотя может прикрепляться к любой другой (передней, задней, боковым, нижней)
Пример расположения плаценты внутри матки, где она прикреплена к верхней стенке. Хотя может прикрепляться к любой другой (передней, задней, боковым, нижней)
Развитие материнского кровоснабжения плаценты завершается к концу первого триместра (до 14-й недели беременности), но сама плацента растет на протяжении всей беременности.2
Примерно через 15-20 минут после рождения ребенка выходит и плацента (послед). Врач может дать вам лекарство для сокращений мышц матки и слегка потянуть за пуповину. Однако чаще всего послед выходит без дополнительного вмешательства, пока вы держите ребенка. Затем его отправляют в лабораторию для проверки любых отклонений.
Каковы функции плаценты?
Вот некоторые из основных функций плаценты:
1. Газообменная (обеспечивает снабжение кислородом)
Первая и самая важная функция плаценты – это доставка кислорода ребенку и удаление углекислого газа. Поскольку ребенок в утробе еще не дышит, плацента выполняет эту работу. Вы дышите, и вдыхаемый кислород поступает в плаценту через кровь. Плацента извлекает кислород и передает в кровь ребенка. После использования кровь проходит через плаценту, где углекислый газ отфильтровывается и отправляется обратно в вашу кровь для вывода. Этот процесс называется «газообмен».
2. Трофическая (обеспечивает питание)
Еще одна важная роль плаценты – кормление растущего ребенка. Когда ваша кровь попадает в плаценту, питательные вещества извлекаются и отправляются в кровоток ребенка. Плод в утробе получает все, что ему нужно: жиры, глюкозу, аминокислоты, витамины и минералы. Плацента также обеспечивает ребенка жидкостями. Они используются как для его гидратации, так и для образования амниотической жидкости (околоплодных вод).
Несмотря на передачу кислорода и питательные вещества с кровотока матери в кровоток плода, одна из задач плаценты делать так, чтобы сама кровь никогда не смешивалась. Кровеносные сосуды матери и ребенка находятся очень близко и передача происходит только путем диффузии (перемещения молекул с области, где их много, туда, где их меньше) через так называемый плацентарный барьер. Если кровь матери и плода смешалась, это может быть смертельно опасным для них обоих, когда группы крови разные.3
3. Выделительная (удаление отходов)
У плода, находящегося в утробе, еще нет опорожнения кишечника, поэтому любые продукты жизнедеятельности из крови ребенка передаются обратно через плаценту к матери, чтобы вы могли вывести их из организма. Тем не менее почки ребенка вырабатывают мочу, и она выводится в матку в виде околоплодных вод, которые также фильтруются через почки ребенка и кровь. Все отходы из околоплодных вод выводятся через плаценту.
4. Гормональная (производство гормонов)
Плацента отвечает за выработку гормонов для поддержания беременности. Вот их перечень и функции:
Стероидные гормоны
Прогестерон поддерживает беременность, предотвращая отслоение слизистой оболочки матки (аналогичное тому, что происходит в конце менструального цикла), а также подавляет способность мышечного слоя стенки матки сокращаться раньше времени до родов.
Эстроген стимулирует рост матки для размещения растущего плода и позволяет ей сокращаться, противодействуя эффекту от прогестерона. Таким образом, он готовит матку к родам. Эстроген также стимулирует рост и развитие молочных желез во время беременности при подготовке к грудному вскармливанию.
Белковые гормоны
Хорионический гонадотропин человека (ХГЧ) – первый гормон, который начинает вырабатывать развивающаяся плацента, и это его определяют тестом на беременность. Он служит сигналом для организма матери о том, что беременность наступила благодаря стимуляции выработки прогестерона из желтого тела (временной эндокринной железы в яичнике, которая берет на себя эту функцию до достаточного развития плаценты).
Плацентарный лактоген предположительно способствует росту молочных желез при подготовке к лактации, но его функция до конца не изучена. Считается также, что он помогает регулировать метаболизм матери, повышая уровень питательных веществ в материнской крови для использования плодом.
Релаксин вызывает расслабление связок таза и размягчение шейки матки к концу беременности, что способствует процессу родов.
Кисспептин (метастин) является недавно идентифицированным гормоном, который важен для многих аспектов фертильности человека. В плаценте кисспептин, по-видимому, регулирует ее имплантацию в слизистую оболочку матки матери (эндометрий).
Недавно был определен ряд других пептидных гормонов, регулирующих образование кровеносных сосудов в плаценте, что имеет решающее значение для обеспечения обмена питательными веществами между матерью и ребенком. Эти пептидные гормоны включают растворимый эндоглин (sEng), растворимую fms-подобную тирозинкиназу 1 (sFlt-1) и плацентарный фактор роста (PlGF).4
5. Защитная (барьер для вредных веществ и инфекций)
Плацента помогает защитить ребенка от инфекции. Плацентарный барьер не пропускает некоторые микроорганизмы, а также при этом позволяет антителам IgG (самый распространенный тип), выработанным организмом матери, проходить к ребенку2. Это наделяет ребенка временным пассивным иммунитетом, который сохраняется в течение нескольких месяцев после рождения и защищает, например, от гриппа, простуды, ушных инфекций.
Тем не менее плацента не способна отфильтровать всех возбудителей и передавать другой тип антител (IgM), поэтому определенные инфекционные заболевания могут повлиять на плод в утробе. К ним относятся корь, ветряная оспа и коклюш. Защитить ребенка в этом случае способна только вакцинация матери.1 Также плацентарный барьер не может защитить плод и от всех вредных веществ, поэтому некоторые из них могут на него воздействовать, например, алкоголь.4
Что может пойти не так с плацентой?
Есть несколько осложнений, которые могут повлиять на функцию плаценты. Они включают в себя:
Плацентарную недостаточность
Бывают случаи, когда плацента не может обеспечить ребенка необходимым кислородом и питательными веществами. Это может привести к нарушениям в развитии. Такое обычно происходит из-за ухудшения состояния здоровья матери, например, при гипертонии, болезни почек и диабете, курении. Врачи следят за ростом ребенка и, возможно, будут вынуждены стимулировать роды раньше срока.
Предлежание плаценты
В начале беременности плацента может располагаться необычно низко в матке рядом с ее шейкой (куда будет выходить ребенок при родах). Это состояние известно, как предлежание плаценты. И оно может вызвать кровотечение и спазмы во втором и третьем триместре. Но в большинстве случаев эта проблема, обнаруженная в средине беременности, не настолько серьезная – плацента может сама по себе переместиться выше, когда матка растягивается по мере роста, и шейка не будет перекрыта. В некоторых случаях плацента может частично перекрывать зев матки, а при полном предлежании – охватывает всю шейку матки. Врачи контролируют текущее состояние с помощью ультразвука, и если плацента не мигрирует от шейки матки, может потребоваться кесарево сечение.
Приращение плаценты
Иногда плацента может прирастать к стенке матки. Это обычно происходит у мам, которые имели кесарево сечение в прошлом. Такое состояние может вызвать сильное кровотечение до, во время и после родов. Роды обычно выполняются путем кесарева сечения, и после них будет наблюдаться потеря крови.
Отслойка плаценты
Это самое серьезное осложнение, которое может случиться с плацентой и требует неотложной медицинской помощи. Плацента отделяется от стенки матки и перекрывает кровоснабжение ребенка. Это может также вызвать серьезное кровотечение у матери. Если беременность нормально развивалась до конца второго или третьего триместра, ребенок будет извлечен при экстренном кесаревом сечении.
Существуют определенные факторы риска возникновения проблем с плацентой, в том числе:
- высокое кровяное давление / преэклампсия;
- падения или травмы;
- многократные роды путем кесарева сечения;
- множественные операции на матке;
- нарушения свертываемости крови;
- пожилой возраст.
Тревожные симптомы
Если у вас наблюдаются проблемы с плацентой, есть некоторые признаки, за которыми нужно следить. В случае возникновения каких-либо из них срочно обратитесь к врачу, в ближайшую больницу или вызовите неотложную медицинскую помощь:
- сильное кровотечение из влагалища;
- сильная боль в области таза;
- головокружение;
- снижение подвижности ребенка;
- излитие околоплодных вод с кровотечением;
- сильные преждевременные (до 37 недель) схватки.
В большинстве случаев проблемы с функционированием плаценты контролируются врачом. Существует вероятность того, что если они будут продолжаться, вас могут направить на сохранение, чтобы избежать осложнений. Также в редких случаях возможны преждевременные роды.
Загрузка…
Источник
