Третий скрининг при беременности расшифровка результатов

Указанный вид исследования рекомендуется проводить на 32-34 неделях беременности. В этот период можно продиагностировать уровень развития плода, оценить факторы риска появления вероятных дефектов. Кроме того, третий скрининг дает возможность своевременно выявить угрозу преждевременных родов и устранить неблагоприятные явления посредством специальной терапии.
Виды пренатального скрининга
Что показывает третий скрининг обследование?
Данное обследование включает проведение следующих процедур:
- УЗИ, цель которого выявление отклонений в развитии плода.
- Кардиотокография. Посредством данной манипуляции можно исследовать качество работы сердечно сосудистой системы.
- Допплерография. Занимается изучением кровеносных сосудов плаценты, пуповины, матки. С помощью специального оборудования можно проверить кровообращение во внутренних органах малыша.
- Биохимический анализ. Его назначают для уточнения диагноза. Сдают указанное тестирование не все беременные.
1.Общее ультразвуковое исследование плода
Рассматриваемый вид диагностирования зачастую проводят в промежутке между 32 и 34 неделями беременности с целью выявления аномалий/задержек в развитии эмбриона, угрозы преждевременных родов.
Своевременное обнаружение неблагоприятных влияний дает возможность докторам вовремя среагировать на них и предпринять соответствующие меры для их устранения (если это возможно).
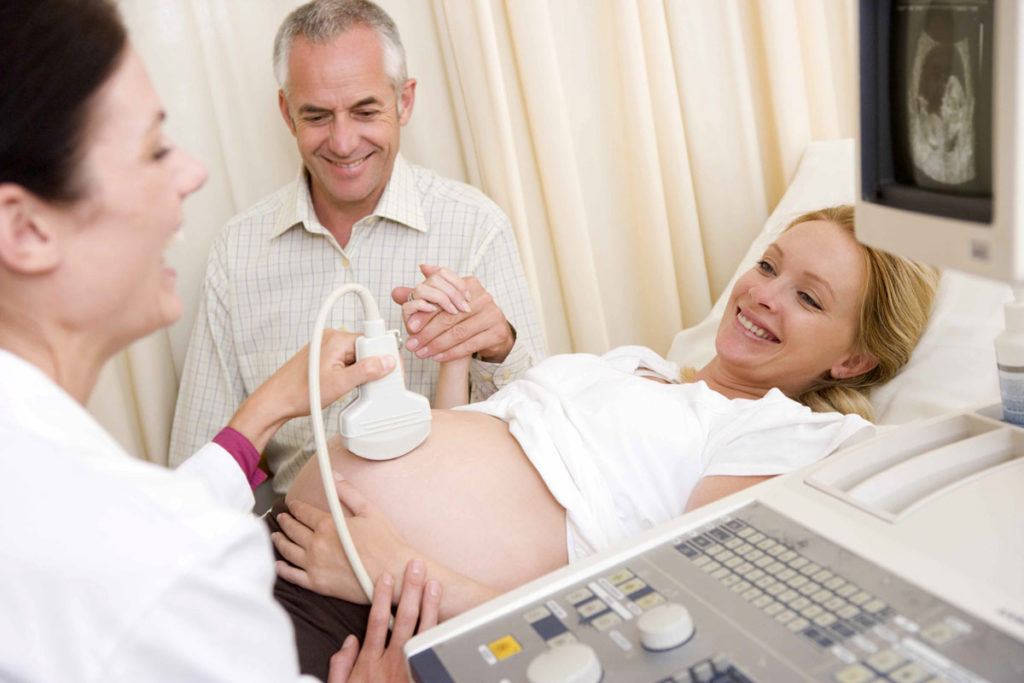
Посредством УЗИ можно выяснить следующие показатели:
1) Положение, параметры, степень зрелости плаценты. Наиболее благоприятный вариант – размещение плаценты в районе задней стенки матки. В этом случае обеспечивается наилучшее ее кровоснабжение. Однако расположение плаценты в иных зонах матки также является нормой. Если же плацента закрывает выход из матки, или она расположена в 40 мм от зева, существует большой риск, что женщина не сможет родить самостоятельно.
Толщина плаценты будет варьироваться, в зависимости от срока беременности: 25,2-41,5 мм на 32-й недели беременности; 26,7-43,7 мм на 34-й недели беременности. Превышение указанных показателей может свидетельствовать о развитии воспалительных явлений. Имея недостаточную толщину, плацента неспособна обеспечить все нужды растущего эмбриона.
В третьем триместре беременности степень зрелости плаценты должна быть I или II. При более высокой степени зрелости врачи диагностируют старение плаценты, что требует срочного лечения антибиотиками, витаминами, препаратами, улучшающими кровотечение. В противном случае на более поздних сроках может возникнуть гипоксия плода, при которой необходимо срочное родоразрешение.
2) Норма (индекс) амниотической жидкости должна составлять 80-277 мм. Значительное превышение указанного показателя подразумевает наличие многоводия. Подобное явление грозит многими негативными последствиями, среди которых – перинатальная смерть, пороки развития. Недостаток рассматриваемой жидкости (маловодие) может спровоцировать задержку в развитии эмбриона.
3) Длина шейки матки в норме составляет 30 мм, а ее зев не должен быть открытым. Если данная цифра меньше 25 мм, имеет место быть истмико-цервикальная недостаточность. Подобную патологию лечат при помощи акушерского пессария либо путем наложения швов. Раскрытие шейки матки происходит по мере приближения даты родов. Если сама матка находится в тонусе, это не является признаком какого-либо отклонения. Подобное явление свидетельствует о скором начале родов. А вот утолщение мышечного слоя матки на поздних сроках – повод для беспокойства.
4) Нормативы фетометрических показателей на 30-34 неделях беременности следующие:
- Бипариентальный размер может варьироваться в пределах 78-86 мм.
- Окружность головы: 78-88 мм.
- Диаметр живота (средний) – 82-93 мм.
- Длина бедра – 59-66 мм.
- Длина обеих костей голени при замерах должна составлять 52-57 мм.
- Плечи эмбриона должны иметь длину в пределах 55-60 мм, предплечья – 46-56 мм.
- Параметры лобно-затылочной доли могут составлять 102-108 мм.
- Масса плода может варьироваться в пределах 1795-2395 г. Превышение указанной нормы грозит определенными проблемами при родах. Поэтому врачи рекомендуют будущей маме непосредственно перед родоразрешением пройти еще одно УЗИ, чтобы прояснить ситуацию.
- Рост плода – 43-47 см.
5) В ходе исследования УЗИст также оценивает состояние некоторых органов и систем:
- Головного, продолговатого мозга.
- Носогубного треугольника, верхней и нижней челюстей, глазниц.
- Органов внутри брюшины.
- Позвоночника.
- Мочеполовой системы.
Выявление аномалий в строении данных органов требует дополнительных инвазивных исследований.
6) Датчик УЗИ дает возможность получить сведения о функциональном состоянии плода:
- Норма сокращений сердца – 110-150 ударов в минуту. Если данный показатель менее 100 уд/мин, существует большая вероятность того, что эмбрион развивается с аномалиями в сердечно-сосудистой системе.
- Частота дыхания – 31-70 движений на протяжении 60 секунд. Отклонение от нормы в большую/меньшую сторону, отсутствие движений грудной клетки, судорожные движения эмбриона во время УЗИ, — признак нарастающего кислородного голодания.
2. Кардиотокография – КТГ
Указанный вид скрининга – дополнительный метод третьего скрининга при беременности, который назначают при выявлении следующих погрешностей на УЗИ:
- Пуповина обвилась вокруг шеи эмбриона.
- Частота сокращений сердца малыша не соответствует норме.
- Плод перекрывает зев матки.
- У беременной сахарный диабет/гестоз.
- Диагностируется старение плаценты.
- У мамы и ребенка разные резус-факторы.
Посредством КТГ можно зафиксировать сердцебиение плода и сокращение матки. Полученные результаты дают возможность оценить работу сердца и степень воздействия окружающей среды на сердечный ритм.
Наиболее актуальный срок для проведения указанной диагностики – после 32-й недели беременности. Ранее специалисты, как правило, не назначают КТГ – процедура будет нерезультативной.
Для кардиотокографии используют два датчика УЗИ. Один из них помещают в область живота, где при помощи фонендоскопа находят зону самой лучшей слышимости. Второй датчик давления крепят в район маточного дна.
Если тестирование не показывает отклонений, его продолжительность составляет около 20 минут. При выявлении сбоев в сердцебиении процедуру могут продлить до 60 минут.
Цель кардиотокографии – определение следующих показателей:
- Базального уровня ЧСС – среднее значение сердечного ритма, которое сохраняется на протяжении 10 минут. В норме он составляет 120-160 уд/мин.
- Изменений в частоте сердечных сокращений, амплитуде сердцебиения: 5-25 ударов за минуту
- Непродолжительное (13-15 секунд) увеличение сердцебиения на 15 уд/мин. Подобное явление именуют акцелерацией. Норма рассматриваемого показателя – более 2 на протяжении 10 минут манипуляции.
- Кратковременное (не более 15 секунд) снижение сердечного ритма на 15 уд/мин. Данный показатель называют делерацией. В норме делерации не должны наблюдаться, хотя могут иметь место весьма короткие замедления сердцебиения.
Результаты кардиотокографии записываются в балах от 0 до 10:
- Если в ходе исследования состояние плода оценивают в 8-10 балов, его развитие считается благоприятным.
- При оценке от 5-7 баллов назначают дополнительное обследования.
- Показатели ниже 4 балов указывают на неудовлетворительное состояние плода. Подобная ситуация требует срочного лечения — либо экстренного родоразрешения.
Следует помнить, что результатов одной лишь кардиотокографии недостаточно, чтобы оценить общую картину. Врач выносит свой «вердикт» с учетом заключения УЗИ, биохимического анализа крови, предыдущих скринингов.
3. Допплерография
Данный тип диагностики – обязательная составляющая третьего скрининга при беременности.
Проводят допплерографию зачастую на 32-й неделе беременности, одновременно с УЗИ, с целью оценки кровообращения во внутренних органах плода, пуповине, плаценте, кровеносных сосудах матки.
Посредством определения качества кровотока в этих артериях можно судить о том, насколько хорошо обеспечиваются кислородом центральная нервная система, миокард эмбриона.
После ультразвукового исследования плода доктор выбирает кровеносные сосуды, которые ему бы хотелось изучить более детально. Чаще всего тестированию подвергаются сосуды пуповины. В эту зону устанавливают специальный внешний датчик, и в течение нескольких минут на экране монитора появляется изображение кровообращения. В дальнейшем оборудование самостоятельно проводит анализ
Диаметр, силу кровотока в сосудах плаценты, в области пуповины УЗИст проверяет в тех случаях, если женщина вынашивает более одного ребенка; при разных резус-факторах у мамы и малыша; при низком весе эмбриона.
- Если датчик фиксирует повышенное сопротивление в стенках пуповинной вены, а результаты скрининга в целом неудовлетворительные, проводят досрочные роды.
- Если же плод развивается нормально, а результаты допплерографии не слишком утешительные, беременной проводят комплексное лечение в стационаре.
Бывают и такие случаи, когда вес плода маленький, а сопротивление пуповинной вены минимально: от мамы к ребенку поступает достаточное количество питательных веществ. Причина низкого веса малыша может крыться в миниатюрных формах его мамы, и никакого лечения здесь не требуется.
4. Биохимическая диагностика
Биохимический скрининг в III триместре беременности проводят, если предыдущие обследования имели негативную окраску.
Основными объектами исследования являются:
- Свободный эстриол. Данный гормон на рассматриваемом этапе беременности вырабатывается печенью плода. Его уровень колеблется от 35,3 до 63,05 нмоль/л на 30-32 неделях; от 40,2 до 70 нмоль/л на 33-34 неделях беременности.
- ХГЧ. Уровень указанного гормона может варьироваться от 10 тыс. до 60 тыс. мЕд/мл.
- Лактоген. Это вещество синтезируется плацентой и его количество сильно зависит от срока беременности: 3,2-10,0 мг/л. Отклонение от нормы может являться результатом неправильно определенного срока.
Снижение количества лактогена в крови может быть следствием нескольких факторов:
- Погрешности в работе сердечно-сосудистой системы, что сопровождаются регулярными повышениями артериального давления.
- Неспособность плаценты выполнять свои основные задачи. Отклонения от нормы более, чем на 50% — сигнал о задержке в развитии плода, которая возникла на фоне плацентарной недостаточности.
Причинами повышения лактогена могут быть многоплодная беременность, либо резус-конфликт между мамой и малышом.
Как подготовиться к третьему скринингу при беременности?
Самым важным моментом в процессе подготовки к комплексному обследованию является психологический настрой мамы. Чрезмерное беспокойство отразится на поведенческой реакции ребенка, что исказит результаты скрининга.
Поэтому будущей мамочке следует настроиться на положительную волну, и думать только о хорошем.
В целом же, список подготовительных мероприятий — не сложный, и не обширный:
- Ультразвуковое исследование и допплерография проводятся с опустошенным мочевым пузырем. Это объясняется достаточным количеством околоплодных вод в третьем триместре, которые способствуют проникновению ультразвука.
- Кардиотокографию проводят на голодный желудок. Рекомендуется последний прием пищи осуществлять за 1,5-2 часа до тестирования. Это объясняется тем, что поступившая в организм матери глюкоза может повлиять на активность эмбриона. Кроме того, врачи рекомендуют беременным брать с собой на КТГ плиточку шоколада либо конфеты. Это поможет разбудить малыша, если на момент исследования он будет спать.
- Биохимический скрининг предусматривает забор венозной крови натощак. Если анализ сдается утром, не следует кушать за 8-10 часов до тестирования. При дневном анализе от еды следует воздержаться минимум 4 часа. На анализ можно взять с собой негазированную минеральную воду. Специалисты советуют за 2 суток до биохимического скрининга сесть на диету, которая исключает жирную, копченную, соленую пищу. Это связано с негативным воздействием жиров на состав сыворотки крови.
Источник
Всем женщинам проводится 3-й скрининг в плановом порядке при беременности. Это помогает определить развитие, рост ребенка, его состояние, готовность половых путей матери к родовой деятельности.

О процедуре
Чаще всего обследование выполняют на 32–34-й неделе, потому что именно на этом сроке осмотр считается самым информативным.
На 3-м скрининге смотрят:
- развитие ребенка;
- аномалии строения и пороки развития;
- сердцебиение плода;
- околоплодные воды;
- маточно-плацентарный кровоток;
- половые пути женщины;
- плаценту.
При необходимости выполняется биохимический скрининг. Он показан не всем женщинам. Для этого берут кровь на определение:
- хорионического гонадотропина (ХГЧ);
- маркера риска синдрома Дауна;
- альфа-фетопротеина (АФП);
- плацентарного лактогена (ПЛ).
3-й скрининг показывает:
- развитие малыша;
- адекватность функционирования плаценты;
- готовность женщины к родовой деятельности и способ родоразрешения;
- адекватность кровоснабжения малыша.
Для проведения обследования необходимы следующие манипуляции:
- выполнение УЗИ плода, матки, плаценты;
- забор крови из вены;
- кардиотокография (КТГ) – определение количества сердечных сокращений плода в минуту, ритмичность;
- допплерография – метод, характеризующий ток крови по сосудам, скорость, наполняемость вен и артерий.
Когда делают третий скрининг
Третий скрининг при беременности проводится с 30-й по 36-ю неделю гестации. Он показан всем женщинам. Проведение 3-го скрининга, включающего УЗИ плода и плаценты, кардиотокографию, показано абсолютно всем женщинам по стандартам обследования беременных.
Противопоказаний к проведению исследований не существует.
При желании беременная вправе отказаться от обследования, для этого оформляется письменный отказ.
К показаниям для дополнительного обследования относятся:
- Возраст женщины старше 35 лет. С каждым годом возрастает риск рождения ребенка с генетическими аномалиями, а также ухудшения функционирования плаценты.
- Имеющиеся дети с синдромом Дауна. Такая ситуация требует контроля со стороны генетика.
- Замершая беременность, внутриутробная гибель плода в анамнезе. Эти проблемы зачастую связаны с пороками развития, плохой работой плаценты.
- Воздействие радиацией на одного из родителей перед наступлением беременности, прием медикаментов, обладающих тератогенным (нарушающим нормальное развитие плода) эффектом. Эти факторы оказывают влияние на качество генетического материала, становятся причиной пороков и аномалий строения.
В дополнение смотрите видео:
Как подготовиться к диагностике
Для проведения УЗИ в рамках скрининга 3-го триместра не требуется сложной подготовки. Повышенное газообразование в кишечнике снижает информативность процедуры. Накануне обследования рекомендовано уменьшить употребление:
- гороха, фасоли;
- газированных напитков;
- черного хлеба;
- капусты;
- сдобы, выпечки.
Если предстоит сдача анализа крови, то для достоверных результатов беременной необходимо:
- не есть 4 часа перед забором крови;
- за 48, лучше 72 часа, исключить жирные, жареные блюда, острые специи, приправы.
Данные ограничения в еде при беременности помогают сохранить свойства сыворотки крови при проведении анализов.
Скрининг 3-го триместра требует от женщины быть спокойной, настроенной позитивно, не нервничать. Негативные эмоции отражаются на поведении малыша, что даст неверную картину при КТГ. С собой советуют захватить что-то сладкое, обычно шоколад. Это поможет повысить активность ребенка.
Как проводится исследование
УЗИ плода, матки и провизорных органов (к ним относится плацента, пуповина, околоплодные воды) выполняется трансабдоминально. Женщина ложится на кушетку на спину, ноги кладет горизонтально или держит колени согнутыми. Доктор водит по животу и бокам обычным датчиком, далее аппарат получает информацию, анализирует ее и дает результат.
Допплерография проводится благодаря поверхностному УЗ-датчику. Доктор водит им по животу женщины, предварительно нанеся специальный гель, помогающий проходить сигналу. Обычно допплерография выполняется сразу после УЗИ.
КТГ при скрининге третьего триместра выполняется определенным образом:
- женщина усаживается в кресло или располагается на кушетке;
- к животу крепятся 2 датчика – один правее или левее пупка (он будет определять сердцебиение ребенка), второй внизу живота (нужен для отслеживания сократимости мышц матки в ответ на шевеление);
- в руки беременной дается специальный пульт с кнопкой, которую женщина должна нажимать при ощущении шевеления.
Все это помогает понять, насколько выражена активность плода, определить количество сердцебиений, их ритмичность, отследить реакцию матки на движение малыша.
При проведении КТГ существуют специальные критерии, их соблюдение является сигналом к завершению обследования. Это специфические показатели, которые нужны доктору для оценки самочувствия ребенка. Они основаны на количестве шевелений, динамике изменения сердцебиения, мышечных сокращений, поэтому время проведения анализа зависит от того, спит малыш или бодрствует. Максимальный период, на который рассчитано одно обследование, – 40 минут.
Если ребенок спит, то критерии не будут соблюдены. Это не указывает на проблемы, но не дает полноты картины для врача, поэтому малыша нужно разбудить.
Для этого женщину просят:
- легко ущипнуть или погладить живот;
- съесть сладкое;
- встать, походить.
Кровь на биохимический анализ берется в процедурном кабинете. Забор производится стандартно – из вены.
К просмотру видео по теме:
Расшифровка результатов
Для расшифровки данные, получаемые при 3-м скрининге, сопоставляют с принятыми нормами. Доктор делает вывод о состоянии и развитии ребенка, родовых путей, адекватности функционирования плаценты, пуповины.
Показатели нормы для УЗИ-скрининга 3-го триместра:
| Измеряемый параметр | Норма |
| Бипариетальный размер (БПР) | 84–89 мм |
| Лобно-затылочный размер (ЛЗР) | 102–108 мм |
| Окружность головы (ОГ) | 30,9–32,5 см |
| Окружность живота (ОЖ) | 26,4–28,5 см |
| Длина бедра (ДБ) | 62–67 мм |
| Длина голени (ДГ) | 51–58 мм |
| Длина плечевой кости | 54–60 мм |
| Длина предплечья | 45–56 мм |
| Рост | 42–48 см |
| Вес | 1780–2400 г |
Помимо определения размеров плода, доктор смотрит его положение в матке, определяя вид предлежания (голова или таз направлены книзу), строение и развитие внутренних органов, наличие возможных аномалий и патологий.
Отставание в росте до 2 недель считается допустимым. В противном случае выставляется диагноз задержки внутриутробного развития плода (ЗВРП).
Допплерография имеет свои нормативы. Для 3-го скрининга при беременности за норму приняты определенные показатели:
| Оцениваемые параметры | Норма |
| ЧСС | 140–160 в мин. |
| Индекс резистентности артерий матки | 0,34–0,59 |
| Индекс резистентности артерий пуповины | 0,54–0,74 |
Три степени нарушения кровотока, выявляемые при допплерографии:
- 1-я степень ― ухудшение кровотока выражено слабо, что требует динамического наблюдения или приема препаратов для улучшения тока крови;
- 2-я степень ― нарушения средней степени тяжести, показано лечение в стационаре с приемом медикаментов до родоразрешения;
- 3-я степень ― проводится преждевременное родоразрешение.
При осмотре плаценты во время 3-го скрининга при беременности анализируют:
- степень зрелости;
- толщину;
- однородность структуры;
- расположение.
В норме к 3-му скринингу плацента имеет 1–2-ю степень зрелости. 3-я степень указывает на снижение ее функционирования (питать и защищать малыша), женщине может потребоваться лечение.
Толщина плаценты для 3-го скрининга в норме от 25,3 до 43,8 мм. Излишнее утолщение во время беременности часто возникает при внутриутробном инфицировании, является сигналом угрозы преждевременных родов.
Однородность плаценты указывает на нормальное функционирование.
Очаги ишемии, кальцинаты свидетельствует о плохом кровообращении плаценты, инфекции у матери, гипоксии плода.
Расположение плаценты, определяемое во время 3-го скрининга при беременности, должно определяться на высоте не менее 7 см от шейки матки. Более низкое прикрепление увеличивает риск осложнения в родах – родового кровотечения, требующего проведения экстренного лечения.
Околоплодные воды в норме прозрачны, без примесей, взвеси, хлопьев. Объем вод определяется по амниотическому индексу, для 3-го скрининга составляет от 81 до 278 мм. Уменьшение объема от 500 мл и менее называется маловодием, увеличение более 1500 мл – многоводием.
Пуповина несет в себе 3 сосуда, избыточная длина – это угроза обвития вокруг шеи плода в 3-м триместре, которое может стать причиной гипоксии у ребенка, многократное обвитие – показание к кесареву сечению.
Готовность родовых путей к родам определяют по состоянию шейки матки.
Ее толщина должна быть не менее 3 см, внутренний зев закрыт. Укорочение шейки, открытие внутреннего зева говорит о начале родовой деятельности либо угрозе прерывания беременности.
Нормы ХГЧ и АФП для 3-го скрининга при беременности составляют 0,5–2,5 МоМ. По другому способу измерений ХГЧ для 3-го скрининга при беременности должен быть в диапазоне от 2700 до 78000 мМЕ/мл, АФП – от 100 до 250. ПЛ колеблется от 3,2 до 11,0 мг/л.

АФП – это белок, вырабатываемый печенью и кишечником плода. Он может быть низким при синдромах Дауна или Эдвардса. Повышается в 3-м триместре в случае:
- многоплодной беременности;
- недоразвития пищевода;
- вирусном поражении печени;
- синдроме Меккеля.
ХГЧ вырабатывается плацентой. Во время беременности он снижается при:
- задержке развития;
- угрозе выкидыша;
- замершей беременности.
Повышение гормона ХГЧ при 3-м скрининге может быть, если у мамы:
- сахарный диабет;
- многоплодная беременность;
- токсикоз.
Показатель риска при проведении 3-го скрининга при беременности не должен быть более 1 к 380. Все то, что больше этого соотношения, считается высоким риском.
Оценка результатов КТГ построена на принципе подсчета баллов каждого показателя. При норме начисляются 2 балла, при умеренном отклонении – 1 балл, при выраженном – 0. К примеру, ЧСС в диапазоне от 120 до 160 уд/мин – это 2 балла, от 100 до 120 и от 160 до 180 уд/мин – 1 балл, в пределах 180 уд/мин – 0.
Расшифровка КТГ 3-го скрининга при беременности:
- итоговый результат 8–10 баллов указывает на стабильное состояние ребенка, отсутствие гипоксии;
- 5–7 баллов расцениваются как легкая гипоксия;
- менее 5 баллов – угрожающая жизни гипоксия, рекомендована госпитализация.
3-й скрининг при беременности подразумевает не только инструментальное и лабораторное обследование, но и осмотр женщины. Увеличение размера живота в 3-м триместре идет постепенно, на 2–3 см еженедельно. Обхват составляет 90–100 см.
Рекомендуем ознакомиться с процедурой КТГ в данном видео:
Что может повлиять на результаты скрининга
Периодически при проведении 3-го скрининга при беременности получают неверные данные. В сомнительных случаях обследование проводится повторно. Исказить результаты могут такие факторы, как:
- беременность более чем одним ребенком;
- неверно определенный срок беременности;
- ЭКО;
- лишний вес или его недостаток;
- гестационный или обычный сахарный диабет.
Сколько стоит обследование
3-й скрининг при беременности проводится бесплатно по родовому сертификату. Если женщина захочет, то его можно пройти в частной клинике. Ориентировочно это будет стоить 2000 рублей.
3-й скрининг при беременности необходим доктору для решения вопроса о дальнейшем ведении женщины, выбора типа родоразрешения. С помощью обследования можно безопасным способом определить гипоксию, пороки развития плода, угрозу преждевременных родов.
Расскажите, как проходил 3-й скрининг во время беременности у вас или у ваших знакомых? Поделитесь информацией с друзьями, она может им пригодиться.
Источник


