Рак шейки матки и беременность реферат

Вы можете изучить и скачать доклад-презентацию на
тему Рак шейки матки при беременности.
Презентация на заданную тему содержит 28 слайдов. Для просмотра воспользуйтесь
проигрывателем,
если материал оказался полезным для Вас — поделитесь им с друзьями с
помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1
Описание слайда:
РАК ШЕЙКИ МАТКИ ПРИ БЕРЕМЕННОСТИ
Докладчик Тибенькова Татьяна Вячеславовна,533группа
Кафедра акушерства, гинекологии и репродуктологии ПСПбГМУ им.академика И.П.Павлова
Зав.кафедры д.м.н.,профессор Беженарь Виталий Федорович
Слайд 2
Описание слайда:
Значимость и распространённость:
Рак шейки матки (РШМ) занимает первое место cреди опухолей, ассоциированных с беременностью (встречается с частотой 1–13 случаев на 10000 беременностей.)
У больных РШМ сочетание с беременностью встречается в 1–3 %(каждый 50-й случай).
Средний возраст больных раком шейки матки – 50 лет, причем отмечается два пика – 35–39 и 60–64 года. Поэтому сочетание РШМ и беременности:
В 30 % наблюдается среди женщин до 35 лет, в 23 % – до 45 лет.
Средний возраст больных РШМ в сочетании с беременностью составляет 30 лет
По различным литературным данным, рак шейки матки сокращает жизнь примерно на 24 года.
Слайд 3
Описание слайда:
ЭТИОЛОГИЯ
В настоящее время выявлены факторы, которые повышают риск заболевания раком шейки матки.
Раннее начало половой жизни (до 16 лет).
Частая смена сексуальных партнёров (более 2—3 в год).
Курение.
Прием оральных контрацептивов (?)
Инфицирование вирусом папилломы человека. В большинстве случаев, фактором риска развития рака является вирус папилломы человека 16-го и 18-го (так же 31,33 -высокий онкогенный риск) серотипов.
Средний-30,33,35,39,45,52
Низкий-6,11,40,44,61
(ИППП, барьерные средства не эффективны).
Слайд 4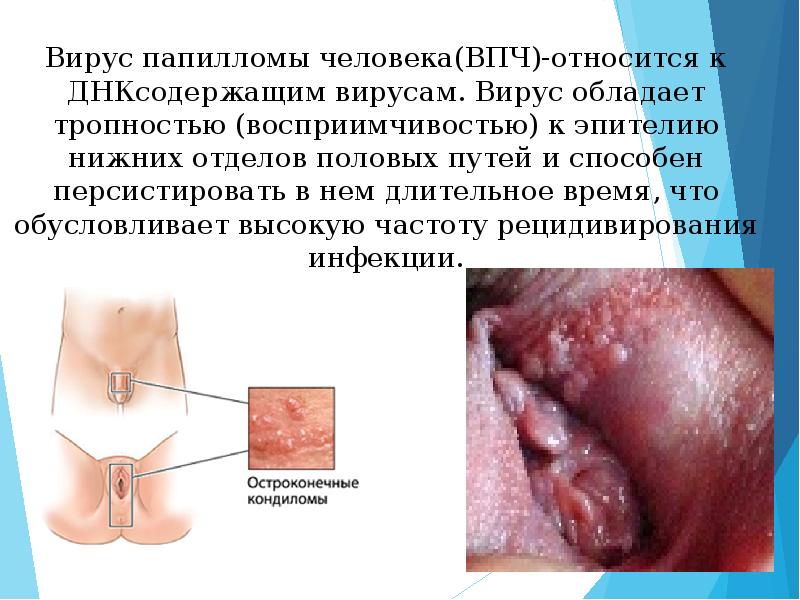
Описание слайда:
Вирус папилломы человека(ВПЧ)-относится к ДНКсодержащим вирусам. Вирус обладает тропностью (восприимчивостью) к эпителию нижних отделов половых путей и способен персистировать в нем длительное время, что обусловливает высокую частоту рецидивирования инфекции.
Слайд 5![Вирус папилломы человека (ВПЧ)
Влияние ВПЧ на течение беременности и возможность инфицирования плода малочисленны и разноречивы. В работах одних авторов доказано, что
переход вирусов в плаценту невозможен и при ВПЧ-инфицировании матери не происходит вертикальной передачи вируса во время I и II триместра беременности.
Другие исследования выдвинули и обосновали гипотезу,
что хорионический трофобласт является мишенью для ВПЧ и в результате его поражения может возникнуть прерывание беременности.
При анализе ВПЧ-инфицирования абортного материала ДНК ВПЧ 16 типа были обнаружены в 17,6 %, 18 типа – в 30,8 % случаев [5]. Все вышеизложенное показывает актуальность накопления клинического опыта лечения больных РШМ в сочетании с беременностью.
Рак шейки матки и беременность реферат](https://myslide.ru/documents_3/8cc7e92940157a5947f45d635fc5f359/img4.jpg)
Описание слайда:
Вирус папилломы человека (ВПЧ)
Влияние ВПЧ на течение беременности и возможность инфицирования плода малочисленны и разноречивы. В работах одних авторов доказано, что
переход вирусов в плаценту невозможен и при ВПЧ-инфицировании матери не происходит вертикальной передачи вируса во время I и II триместра беременности.
Другие исследования выдвинули и обосновали гипотезу,
что хорионический трофобласт является мишенью для ВПЧ и в результате его поражения может возникнуть прерывание беременности.
При анализе ВПЧ-инфицирования абортного материала ДНК ВПЧ 16 типа были обнаружены в 17,6 %, 18 типа – в 30,8 % случаев [5]. Все вышеизложенное показывает актуальность накопления клинического опыта лечения больных РШМ в сочетании с беременностью.
Слайд 6
Описание слайда:
ПАТОГЕНЕЗ РШМ:
Основным проявлением прогрессии опухоли является снижение степени дифференцировки.
В случае злокачественной трансформации эпителий шейки матки проходит несколько этапов внутриэпителиальных атипических изменений (предрак), предшествующих инвазивному раку.
Внутриэпителиальные атипические изменения (цервикальная интраэпителиальная неоплазия — CIN) разделены на 3 степени: CIN I соответствует слабой дисплазии многослойного плоского эпителия, CIN II — умеренной дисплазии и CIN III — выраженной дисплазии и карциноме in situ.
CIN I и II могут самопроизвольно регрессировать в 60 % случаев, но в 30 % отмечается прогрессия до CIN III в среднем в течение 3-5 лет. CIN III в редких случаях также может регрессировать, но более чем в 60-70 % прогрессирует в инвазивный рак в течение 3 лет.
Слайд 7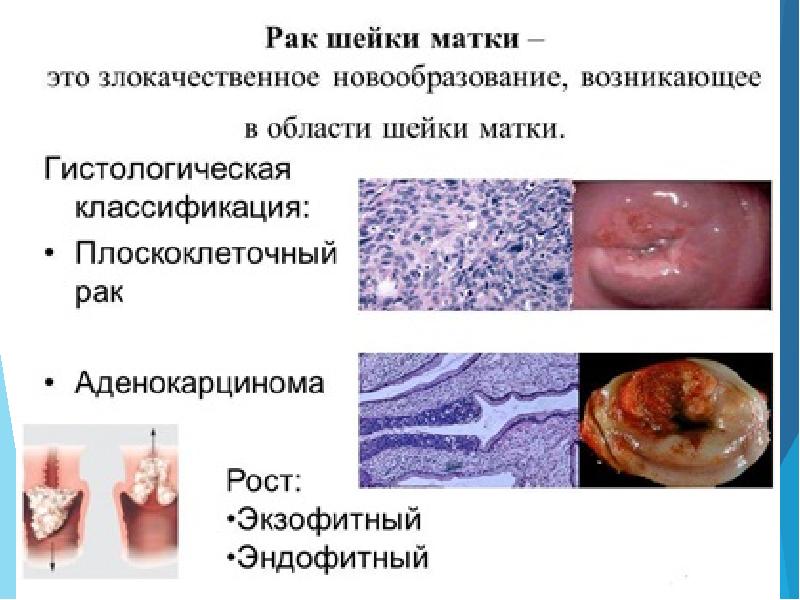
Слайд 8
Описание слайда:
Во время беременности встречается:
экзофитный вариант (в 53,6%)
эндофитный (25,7%)
смешанный рост опухоли (20,7%).
По гистологическому строению чаще всего диагностируется:
плоскоклеточный ороговевающий рак — 52,7%,
затем плоскоклеточный неороговевающий — 31%,
плоскоклеточный рак без дифференцировки — 7,3%,
аденокарцинома — 3,6%.
Слайд 9
Описание слайда:
СИМТОМЫ
Основными симптомами рака шейки матки во время беременности являются:
Влагалищные кровотечения (68%) (контактные, при физическом напряжении); которые чаще всего расцениваются: -в I триместре как угрожающий выкидыш -во II и III триместрах — как предлежание или преждевременная отслойка плаценты -после родов — осложнение послеродового периода).
Бели (лейкорея) носят жидкий, водянистый характер (обсусловлены лимфореей из участка опухоли,подвергшегося некрозу или распаду) — 10,2%;
Жалобы отсутствуют — 14,5%
Поздние симптомы. Развиваются в результате регионального метастазирования.
Боли (поясница, крестец, под лоном).
Нарушение функций соседних органов
Слайд 10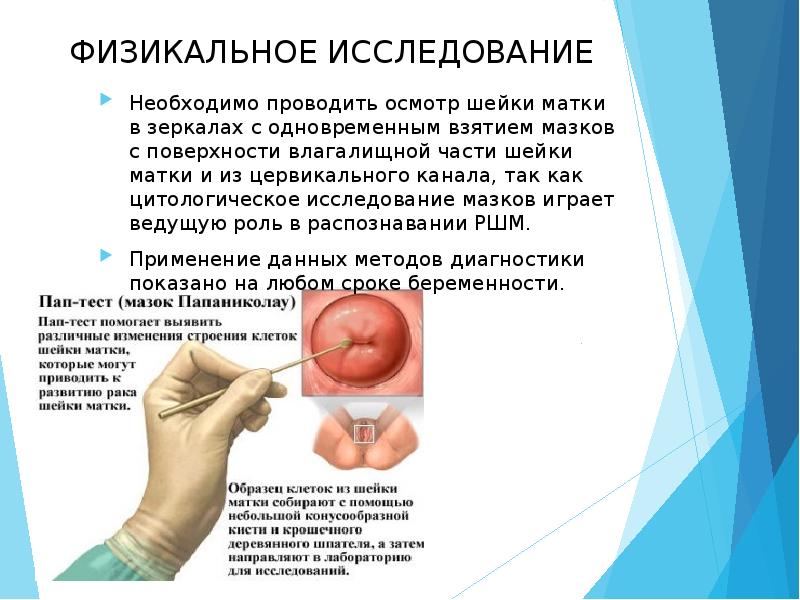
Описание слайда:
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
Необходимо проводить осмотр шейки матки в зеркалах с одновременным взятием мазков с поверхности влагалищной части шейки матки и из цервикального канала, так как цитологическое исследование мазков играет ведущую роль в распознавании РШМ.
Применение данных методов диагностики показано на любом сроке беременности.
Слайд 11
Слайд 12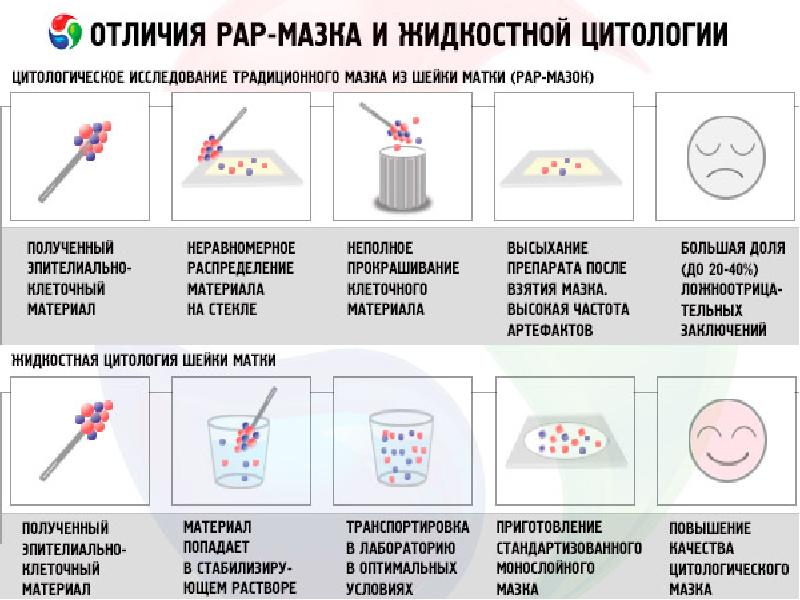
Слайд 13
Описание слайда:
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
·взятие мазков на онкоцитологию (позволяет обнаружить преклинические формы рака на 0–Iа стадии, когда шейка не имеет видимых изменений).
·проведение пробы Шиллера, что позволяет разграничить нормальную (гликогенсодержащую) слизистую от патологически измененной (не содержащих гликоген) тканей с целью последующего проведения биопсии йоднегативных пятен;
·проведение молекулярногенетической диагностики ВПЧ с использованием Digene–теста, благодаря которому возможно определить количество единиц вируса (такие данные терапевтически более значимы: если мы знаем концентрацию вируса в организме, то можем прогнозировать развитие болезни и принимать необходимые терапевтические меры).
Применение данных методов диагностики показано на любом сроке беременности.
Слайд 14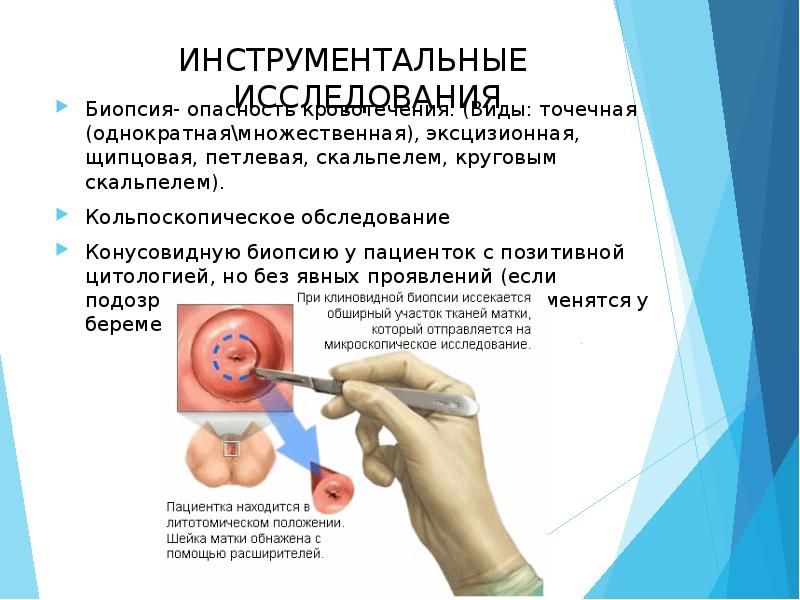
Описание слайда:
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Биопсия- опасность кровотечения. (Виды: точечная (однократнаямножественная), эксцизионная, щипцовая, петлевая, скальпелем, круговым скальпелем).
Кольпоскопическое обследование
Конусовидную биопсию у пациенток с позитивной цитологией, но без явных проявлений (если подозревается инвазия; в практике не применятся у беременных)
Слайд 15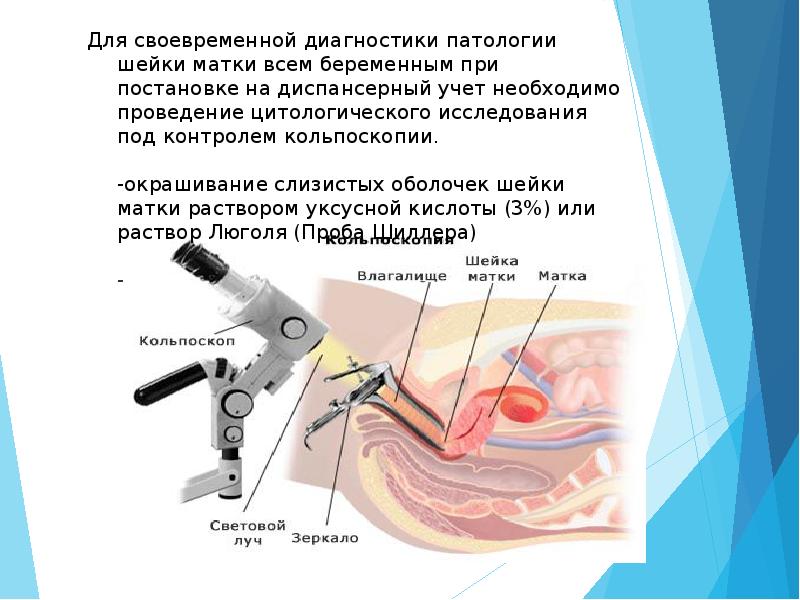
Описание слайда:
Для своевременной диагностики патологии шейки матки всем беременным при постановке на диспансерный учет необходимо проведение цитологического исследования под контролем кольпоскопии.
-окрашивание слизистых оболочек шейки матки раствором уксусной кислоты (3%) или раствор Люголя (Проба Шиллера)
—
Слайд 16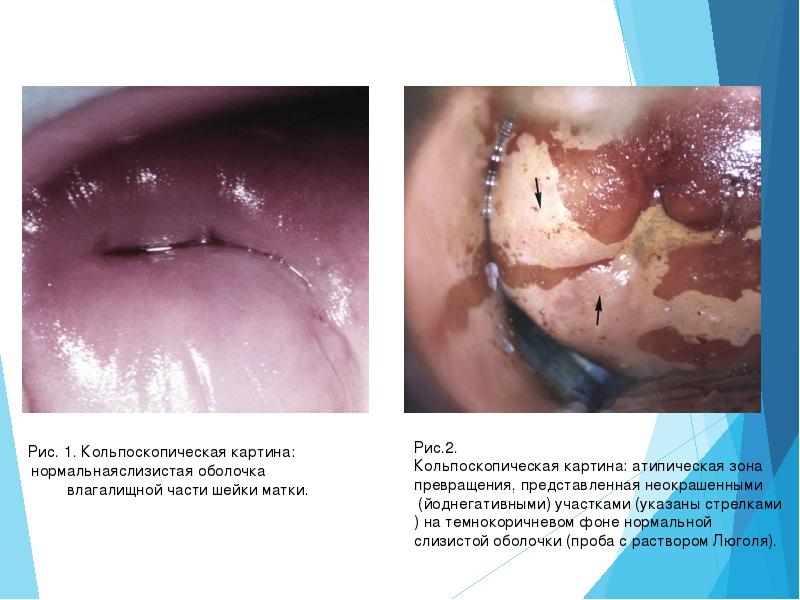
Описание слайда:
Рис.2. Кольпоскопическая картина: атипическая зона превращения, представленная неокрашенными
(йоднегативными) участками (указаны стрелками) на темнокоричневом фоне нормальной
слизистой оболочки (проба с раствором Люголя).
Рис. 1. Кольпоскопическая картина: нормальнаяслизистая оболочка влагалищной части шейки матки.
Слайд 17
Описание слайда:
Причины запущенности РШМ:
Причинами запущенности рака шейки матки у беременных являются:
отсутствие цитологического исследования при взятии на диспансерный учет беременных
при наличии кровянистых выделений из половых путей не осматривается шейка матки, не берутся мазки на цитологическое исследование
неправильная трактовка клинических проявлений рака шейки матки на фоне беременности
боязнь проведения биопсии из эрозированной влагалищной части шейки матки при беременности
Слайд 18
Описание слайда:
Общие принципы лечения ЗН на фоне беременности
Попытка вылечить мать и свести к минимуму токсическое воздействие на плод
Индивидуализация лечения
УЗИ скрининг пороков развития плода до начала лечения ЗН
ЗН при сроке 34 недель- отсрочка лечения или необходимость немедленного родоразрешения ???
С целью снижения инфекционных осложнений у матери и ребенка перерыв между ХТ и родами 2-3 недели
Слайд 19
Описание слайда:
Выбор метода лечения рака шейки матки:
При сочетании с беременностью учитывается:
Стадия заболевания
Срок беременности
Решением матери в отношении сохранения беременности.
При этом для планирования тактики лечения решаются следующие вопросы:
влияние беременности на рак шейки матки
возможна ли отсрочка в лечении рака шейки матки до момента жизнеспособности плода
влияние вида родовспоможения на опухолевый рост
влияние рака шейки матки на развитие беременности и плода.
Слайд 20
Описание слайда:
Аборт-не является необходимостью лечения злокачественных опухолей, выявленных на фоне беременности.
Аборт не улучшает прогноз злокачественного новообразования.
Слайд 21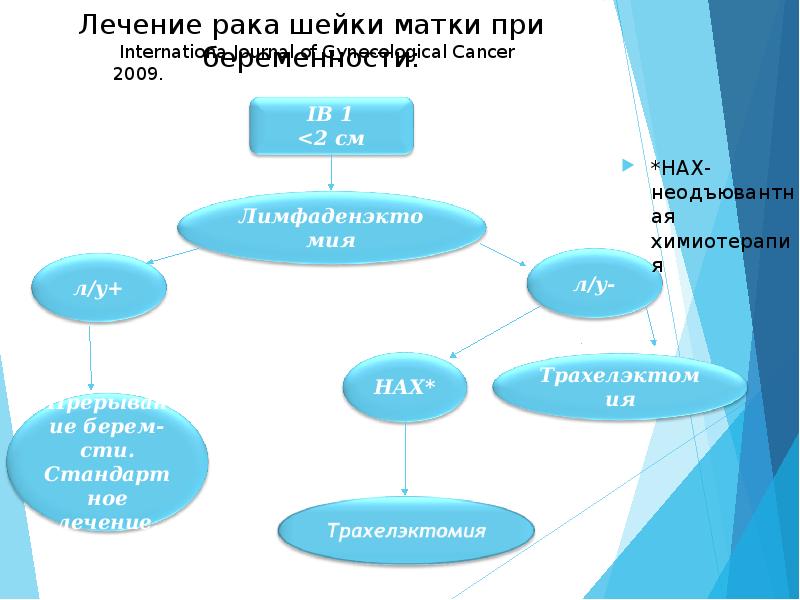
Описание слайда:
Лечение рака шейки матки при беременности:
*НАХ- неодъювантная химиотерапия
Слайд 22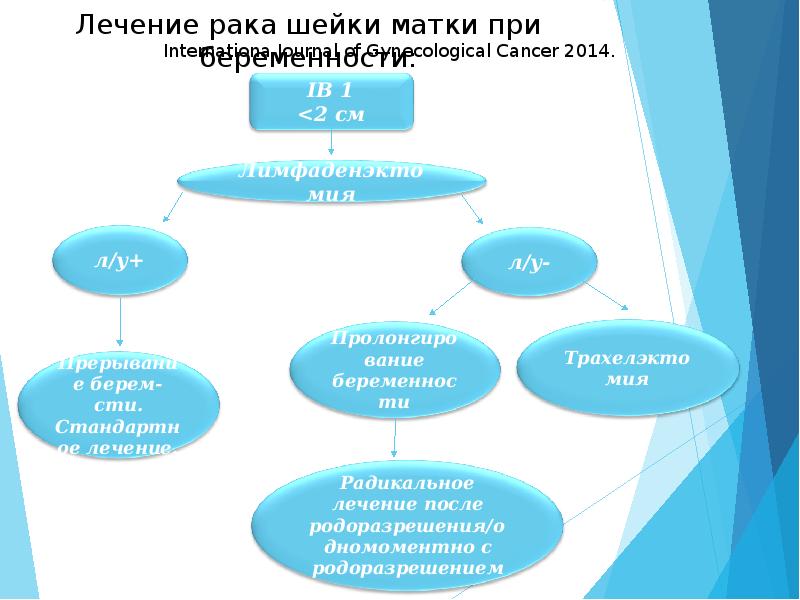
Описание слайда:
Лечение рака шейки матки при беременности:
Слайд 23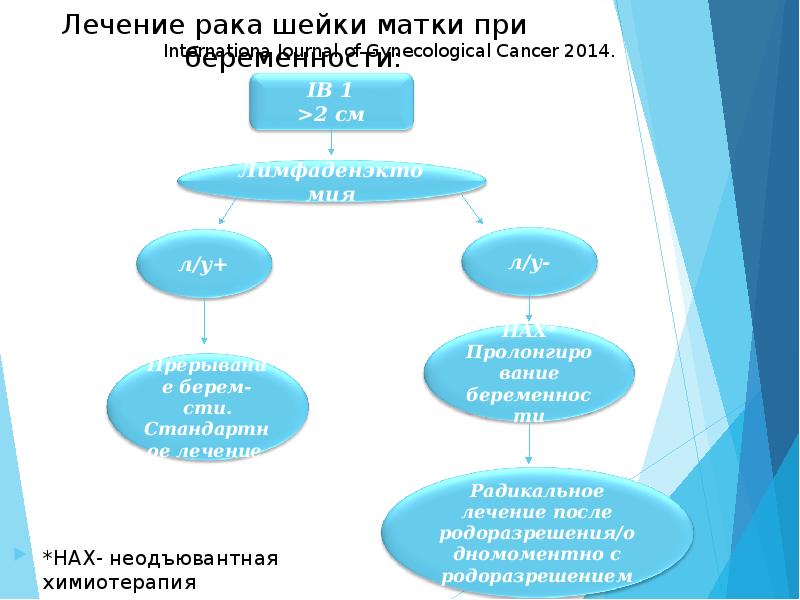
Описание слайда:
Лечение рака шейки матки при беременности:
Слайд 24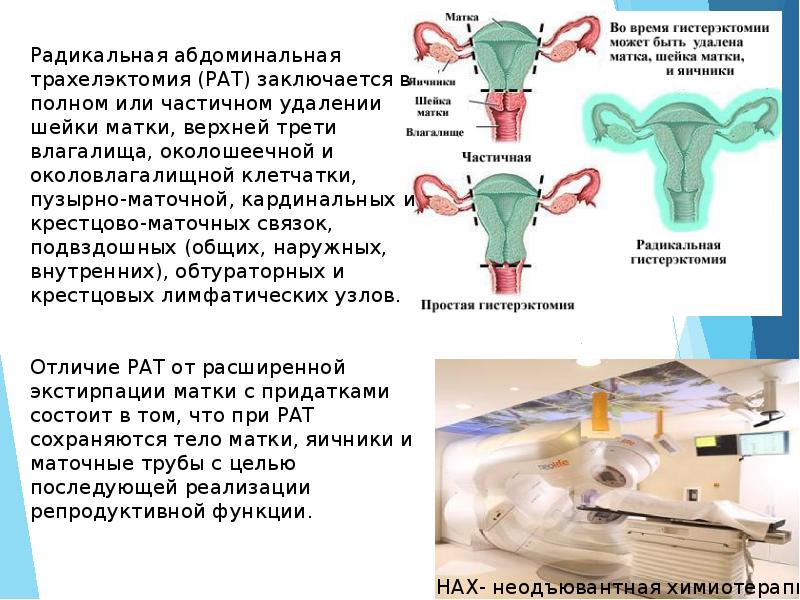
Слайд 25
Описание слайда:
При проведении химиотерапии у беременных:
Нет увеличения внутриутробных пороков
Увеличение преждевременных родов (54%)
Слайд 26
Описание слайда:
Профилактика рака шейки матки?
Более 50 ти лет реальной профилактикой рака шейки матки являлась ее вторичная профилактика — скрининговые программы,
(направленные на своевременное выявление
и лечение предраковых болезней шейки матки- не более 25%)
Признание инфекционной природы цервикального рака
открыло возможности первичной его профилактики путем
создания вакцин, предупреждающих заражение онкогенными типами папилломавируса.
В настоящее время 29 стран мира включили вакцинацию
против папилломавирусной инфекции в национальные
календари прививок, из них в 6 странах — и для мальчиков. ( Гардасил).
Слайд 27
Описание слайда:
Заключение
Рак шейки матки является тяжелой и чрезвычайно распространенной болезнью во всем мире.
Теперь, когда появилась вакцина против вируса, вызывающего рак шейки матки, можно защитить будущее наших девочек и девушек.
Конечно, вакцинация может существенно снизить заболеваемость и распространенность папилломавирусной инфекции.
Но, к сожалению, вакцина не может немедленно решить проблему цервикального рака. Она защищает от наиболее опасных типов, но не стоит забывать и о других, пусть менее распространенных, но не вошедших в состав вакцины.
Поэтому: — цервикальный скрининг
— регулярные обследования у гинеколога
остается актуальным независимо от вакцинации для женщин любого возраста.
Слайд 28
Описание слайда:
Спасибо за внимание!
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник
клеток эндоцервикса или экзоцервикса (нарушением дифференцировки, наличием полиморфизма, метастатическим
ростом). Опухоль встречается во многих странах мира с различной частотой.
КОД ПО МКБ10
· M80.5-M80.8 Плоскоклеточные новообразования.
· N86 Эрозия и эктропион шейки матки.
· N87 Дисплазия шейки матки.
· N88 Другие невоспалительные болезни шейки матки.
ЭПИДЕМИОЛОГИЯ
В последние годы заболеваемость РШМ (10,8 на 100 000 женщин) и летальность больных РШМ (5 на 100 000 женщин)
сохраняются в РФ на постоянном уровне.
· Частота РШМ в разных странах варьирует, составляя в среднем 10–12 новых случаев на 100 000 женского
населения в год. Благодаря организованной сети смотровых кабинетов, женских консультаций и цитологических
лабораторий стало возможным выявлять рак на 0–Iа стадиях, при которых излечение составляет 100%. Тем не менее
из-за несвоевременной диагностики ежегодно умирает от 4 до 5 на 100 000 женщин.
У беременных среди злокачественных опухолей на первом месте стоит РШМ, составляя от 0,17 до 4,1%. Сочетание
беременности и РШМ встречается редко: беременность отмечается только у 1,3–4,2% больных РШМ.
КЛАССИФИКАЦИЯ
Существует две классификации РШМ: TNM и FIGO (табл. 50-1).
Таблица 50-1. Сравнительная характеристика классификаций TNM и FIGO
TNM
Шейка матки
FIGO
Tis In situ 0
T1 Ограничена маткой I
T1a Диагностируется только микроскопически IA
T1a1 Глубина <3 мм, ширина <7 мм IAI
T1a2 Глубина >3–5 мм, ширина <7 мм IAII
T1b Клиническая и гистологическая картина в большей степени выражена, чем при T1a2 IB
T1b1 <4 см IBI
T1b2 >4 см IBII
T2 Ограничена маткой без перехода на стенки таза или нижнюю треть влагалища II
T2a Нет параметриев IIA
T2b Параметрии IIB
T3 Переход на нижнюю треть влагалища/стенки таза/гидронефроз III
T3a Нижняя треть влагалища IIIA
T3b Стенки таза/гидронефроз IIIB
T4 Переход на слизистую мочевого пузыря/слизистую прямой кишки/за пределы таза IVA
M1 Отдалённые метастазы IVB
ЭТИОЛОГИЯ
Риск заболеваемости РШМ имеет непосредственную связь с сексуальной и генеративной функциями женщины:
·данное заболевание очень редко встречается у девственниц;
·частота РШМ выше у замужних женщин, чем у одиноких;
·заболеваемость выше у женщин, которые рано вышли замуж или рано начали половую жизнь;
·риск заболеваемости возрастает у женщин, имеющих много половых партнеров или повторно выходящих замуж за
мужчин, имевших много сексуальных партнеров;
·заболеваемость связана с социальноэкономическими условиями (заболеваемость высока в группах женщин с низким
социальным статусом);
·риск развития заболевания повышается при курении и длительном приеме оральных контрацептивов;
·на частоту заболевания также может влиять число беременностей, циркумцизия, а также наличие ВПГ-2 или ВПЧ (все
эти данные требуют дополнительной проверки). Ассоциация ВПЧ с развитием данного рака в последнее время
находит всё большее подтверждение, так как ВПЧ 16 и 18 типов обнаруживается в опухолевом компоненте при
инвазивных формах РШМ.
ПАТОГЕНЕЗ
Основным проявлением прогрессии опухоли является снижение степени дифференцировки.
· Низкодифференцированный рак выявляется в 2 раза чаще у беременных, чем у небеременных. Этот факт
свидетельствует о высокой злокачественности РШМ у беременных.
Неблагоприятным фактором является также глубокая инвазия опухоли.
· В 73% случаев у больных РШМ I стадии, оперированных во время или непосредственно после беременности,
глубина прорастания опухоли в строму превышала 1 см. У небеременных этот показатель не превышал 30%.
Снижение дифференцировки и склонность к метастазированию способствуют быстрому распространению рака за
пределы шейки матки, при этом метастазы в регионарных лимфатических узлах обнаруживаются в 2 раза чаще у
беременных, чем у небеременных пациенток. · Способность опухоли к метастазированию реализуется уже в первом триместре беременности, тогда как на более
поздних сроках нарастает степень поражения регионарного лимфатического аппарата. Однако в I триместре
беременности симптом маточного кровотечения нередко расценивается как начинающийся выкидыш, а во II и III
триместрах — как акушерская патология: предлежание или ПОНРП.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина обусловлена:
·формой роста опухоли (эндофитная, экзофитная, смешанная или язвенно-инфильтративная);
·стадией заболевания;
·вариантом распространения заболевания (влагалищный, маточный, параметральный или метастатический).
ДИАГНОСТИКА
АНАМНЕЗ
Выявляются следующие патологические признаки:
·бели (водянистые или сукровичные цвета «мясных помоев» с гнилостным запахом);
·кровотечения (контактные, при физическом напряжении или ациклические);
·боли;
·нарушение функций соседних органов;
·ухудшение общего состояния больной.
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
Необходимо проводить осмотр шейки матки в зеркалах (ректовагинальную и бимануальную пальпации) с
одновременным взятием мазков с поверхности влагалищной части шейки матки и из цервикального канала, так как
цитологическое исследование мазков играет ведущую роль в распознавании РШМ.
·Применение данных методов диагностики показано на любом сроке беременности.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
При подозрении на РШМ необходимы следующие лабораторные исследования:
·взятие мазков на онкоцитологию, что позволяет обнаружить преклинические формы рака на 0–Iа стадии, когда шейка
не имеет видимых изменений;
·проведение пробы Шиллера, что позволяет разграничить нормальную (гликогенсодержащую) слизистую от
патологически измененной (не содержащих гликоген) тканей с целью последующего проведения биопсии
йоднегативных пятен;
·проведение молекулярногенетической диагностики ВПЧ с использованием Digene–теста, благодаря которому
возможно определить количество единиц вируса; такие данные терапевтически более значимы: если мы знаем
концентрацию вируса в организме, то можем прогнозировать развитие болезни и принимать необходимые
терапевтические меры.
Применение данных методов диагностики показано на любом сроке беременности.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
При необходимости следует провести специальное обследование беременной:
·инцизионную биопсию очага поражения шейки матки (инфильтрации, изъязвления или опухоли с явными
клиническими проявлениями) на границе измененной и нормальной ткани, при этом необходимо избегать получения
некротических и воспалительных изменений, которые обычно сопровождают рост опухоли и протекают под этой
маской;
биопсию следует проводить в стационарных условиях из-за опасности возникновения кровотечения;
·полное обследование эндоцервикального канала (при отсутствии явного роста) путем выскабливания или аспирации
в зависимости от патанатомического состояния шейки матки;
·кольпоскопическое обследование с применением операционного микроскопа для точного установления границ
патологического процесса, прицельной биопсии и удаления;
·цистоскопию, проведение которой позволяет определить вовлечение в процесс мочевого пузыря;
·конусовидную биопсию у пациенток с позитивной цитологией, но без явных проявлений (эта диагностическая
процедура является терапевтической, и одновременно позволяет выявлять очаги возможного развития рака на
месте).
Применение данных методов диагностики показано на любом сроке беременности.
СКРИНИНГ
Проведение цитологического скрининга, а именно взятие мазков на онкоцитологию с эктоцервикса и эндоцервикса,
позволило получить сведения о частоте выявления РШМ у беременных (диагностируется у 0,34%), при этом частота
преинвазивного рака составила 0,31%, инвазивного — 0,04%.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
РШМ следует дифференцировать с доброкакчественными заболеваниями шейки матки (эктопия, эктропион, цервицит)
на основании данных цитологического исследования мазка и кольпоскопии.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
Во всех случаях показана консультация онколога.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Беременность 5–6 недель. Cancer coli uteri in situ.
ЛЕЧЕНИЕ
При РШМ in situ в I триместре беременности лечение заключается в прерывании беременности и конусовидной
эксцизии шейки матки. Во II и III триместрах осуществляется диагностическое кольпоскопическое и цитологическое
наблюдение. Через 2–3 месяца после родоразрешения проводится конусовидная эксцизия шейки матки.
У женщин, страдающих преинвазивным и микроинвазивным РШМ, но желающих иметь детей, возможно
осуществление функциональнощадящих методов лечения:
·электроконизации;
·криодеструкции;
·ножевой и лазерной ампутации шейки матки. Также сегодня получила широкое распространение радиоволновая хирургия (аппараты «Сургитрон», «Визалиус»).
· Радиоволновая хирургия — нетравматический метод разреза и коагуляции мягких тканей без их разрушения.
Эффект разреза при радиоволновой хирургии достигается за счёт тепла, которое образуется при контакте электрода,
передающего высокочастотные радиоволны, с мягкими тканями. Точечное нагревание фактически испаряет клетку.
Для обезболивания применяют внутривенный наркоз кетамином.
GПослеоперационные осложнения немногочисленны и возникают редко. Косметические результаты намного
превышают результаты после применения других хирургических методов:
–традиционной хирургии;
–электрохирургии (электрокоагуляции и диатермокоагуляции);
–лазерной деструкции и криодеструкции (воздействия низкими температурами).
GВ этом случае беременность и роды не оказывают неблагоприятного влияния на течение основного заболевания.
GДиспансерное наблюдение после функциональнощадящего лечения начальных форм РШМ в 1-й год включает в
себя обследование пациентки не менее 6 раз, во 2-й год — 4 раза, и в последующем — 2 раза в год.
Лечение зависит от стадии заболевания и срока беременности:
·в случае Ia стадии заболевания в I или II триместре беременности или после родов проводится экстирпация матки с
верхней третью влагалища;
·в случае Ib стадии в I или II триместре беременности или после родов осуществляется расширенная экстирпация
матки; в послеоперационном периоде при глубокой инвазии и регионарных метастазах проводится дистанционное
облучение;
Gесли Ib стадия заболевания диагностирована в III триместре беременности, проводится КС с последующей
расширенной экстирпацией матки, при этом в послеоперационном периоде проводится дистанционная лучевая
терапия;
·в случае IIа стадии в I, II или III триместре беременности проводится расширенная экстирпация матки с последующим
дистанционным облучением;
Gесли IIа стадия заболевания диагностирована в послеродовом периоде, лечение заключается в предоперационном
облучении, выполнении расширенной экстирпации матки и проведении дистанционного облучения в
послеоперационном периоде при глубокой инвазии и регионарных метастазах;
·в случае IIв стадии заболевания в I триместре беременности или после родов проводится сочетанное лучевое
лечение (внутриполостное и дистанционное), при этом лечение в I триместре начинают с искусственного прерывания
беременности в I триместре при II и III стадиях заболевания;
Gесли IIв стадия заболевания диагностирована во II или III триместре беременности, проводится КС и сочетанное
лучевое лечение в послеоперационном периоде по вышеизложенной схеме;
·в случае III стадии заболевания в I триместре беременности и после родов лечение начинают с сочетаннолучевой
терапии;
Gесли III стадия заболевания диагностирована во II или III триместре беременности, лечение начинают с операции КС
с последующей сочетанной лучевой терапией.
· При проведении лапаротомий для обезболиван