Норма рубца на матке при беременности норма по неделям
Начал иногда печь шов при
дьбе, как после операции.Может не так сильно. Имеено с одной стороны.Печёт именно, если быстро хожу. У кого беременность после КС, как вы себя чувствовали? И ещё, какова толщина рубца считается нормой? У меня в 18 нед. не визуализируется, в 20-21нед.-3,4мм. Это тонкий? Или нормальный? Моя Г. сказала,ну ничего, сойдет. Сейчас 30 неделя пошла. В понедельник пойду на узи,хочу узнать как там дела. Хотя врач направления пока не давал.
Источник
Операция кесарева сечения применяется достаточно часто сегодня, так как в многих случаях благодаря ей можно спасти жизнь ребенка и матери. Рубец на матке после кесарева сечения может быть разным и иногда даже опасным.
Как выглядит рубец?
Разрез может производиться по вертикали или горизонтали. Сегодня чаще всего в ходе операции делают горизонтальный разрез. В таком случае шов не заметен в дальнейшем, так как прикрыт бельем. Может быть экстренная ситуация когда производят вертикальный разрез. Это происходит когда жизнь ребенка или матери в опасности и кесарево сечение нужно провести в короткие сроки, так как через вертикальный разрез легче и быстрее вынимается ребенок.
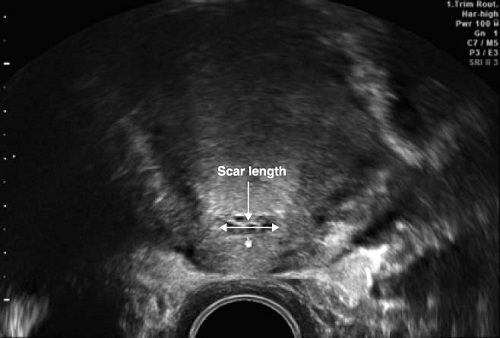
Толщина и структура рубца очень важны. Если кожа в этом месте истонченная, то большая вероятность проявления осложнений при заживании. Нормальный рубец характеризируется восстановлением стенки матки и мышечных волокон. При этом его толщина должна быть около 3 мм.
Обратите внимание! Кожа в области рубца в норме эластичная и выдерживает достаточно большой уровень давления.
к содержанию ↑
Виды
Выделяют 2 основных вида рубца после операции кесарева сечения:
- состоятельный;
- несостоятельный.
Первый вариант – это норма. Толщина рубца не будет превышать 3-3,7 мм. На этот момент ткани должны быть эластичными и уже выдерживать давление. Для состоятельного рубца характерно содержание не только соединительной ткани, но и мышечных волокон. Это позволяет ему растягиваться и сжиматься на уровне с другими тканями организма.
Несостоятельный рубец регистрируют на стадии, когда он только начинает заживать. Поэтому он содержит только соединительную ткань. При этом будет тонкой рубец на матке после кесарева — 1 мм. Его поверхность может быть ребристой и без упругости. Если на него будет оказано давление, то он лопнет. О несостоятельном рубце больше информации в «Читать далее».
к содержанию ↑
Толщина рубца
Сколько мм должна быть толщина рубца на матке после кесарева? Его размер очень важен при повторной беременности. Нормой для 32-33 недели беременности является ширина 3,5 мм. На 38 неделе шов должен быть не менее 2 мм. Этот показатель является нормой и если он будет меньше, то может стать несостоятельным. А это чревато разрывами матки на поздних сроках беременности. Такое состояние проявляется симптоматикой схожей на выкидыш. При разрыве истонченного шва наступают опасные последствия.
к содержанию ↑
Осложнения
Рубец после кесарева сечения может быть даже опасен как для беременной женщины, так и для ребенка. К осложнениям относят:
- Недостаток кровоснабжения плода – гипоксия;
- Неправильное расположение плаценты, а именно, ее прикрепления. К ним относятся аномалии в виде неправильного предлежания, приращения, врастания, слишком низкого или плотного прикрепления.
- Нарушенный процесс свертываемости крови, что приводит к образованию тромбов у женщины.
- Плацентарная недостаточность.
- Разрыв маточной стенки.
Кроме того, отмечается, что рубец приводит в дальнейшем к внематочной беременности.
При несостоятельном рубце могут проявляться такие состояния:
- Дисменорея – болезненность месячных.
- Метроррагия – выделения до и после месячных мажущего характера и кровотечений.
- Болевые ощущения в области малого таза хронического характера.
Если шов после операции неправильно обрабатывался, то это приведет к кровотечению, нагноению и его расхождению. Эти осложнения в основном являются следствием занесения инфекции. Дополнительно будет воспалительный процесс вокруг шва, сначала выделение сукровицы, а потом появление гноя, повышенная температура тела.
Если произошел разрыв матки, то это состояние, которое требует медицинской помощи экстренного характера.
к содержанию ↑
Лечение
Если у женщины повторная беременность и есть рубец на матке, то на раннем сроке необходимо провести УЗИ. При локализации плодного яйца на рубце пациентке показано прерывание беременности, так как в дальнейшем будут осложнения состояния. Женщина может отказаться от аборта, тогда контроль за протеканием беременности повышен.
При воспалении шва после кесарева сечения требуется обрабатывать его различными мазями. Врач назначает эти препараты исходя из того, какие симптомы еще преобладают. Самыми известными являются:
- Контрактубекс – это гель, который оказывает бактерицидное действие. Дополнительно снимается зуд на раневой поверхности. Данный препарат разрешен при лактации, так как он не всасывается в кровь. Его назначают для применения около 2-3 раз в день и наносить легкими массажными движениями.
- Зерадерм Ультра – это мазь, в основе которого лежит силикон. Благодаря такому компоненту на рубце образуется тонкая пленка, которая не позволяет выходить влаге из тканей, тем самым улучшая структуру рубца и защищая его от микротравм.
- Келофибраза – это крем, который способствует размягчению тканей, повышая эластичность кожи в месте рубца. А также дополнительно препарат оказывает противовоспалительный и антитромболитический эффекты, еще улучшается кровоснабжение в пораженных тканях. Иногда назначают делать компресс из этого крема на всю ночь.
Клинические разрывы матки совершившегося типа должны лечится хирургическим путем. Для этого проводят чревосечение, после которого ушивается разрыв на матке или же вовсе удаляется орган. Но перед этим ребенка вынимают, какой бы срок беременности при этом не был. Наиболее часто это происходит перед родами. Если помощь была оказана в первые 20 минут, то прогнозы для ребенка положительные.
Если диагностирован несостоятельный рубец, то необходимо проводить открытую операцию, реже проводится лапароскопия. При этом делают разрушительную пластику, то есть иссекают несостоявшийся рубец и зашивают по-новому.
Лапароскопия имеет недостаток в данном случае, так как применяя этот способ невозможно никак повлиять на возможную потерю крови. Поэтому нередко бывает, что лапароскопия в результате заканчивается вскрытием брюшной полости.
У пациентки шов может утолститься до образования внутриматочной перегородки. При этом проводят метропластику. То есть хирургическую операцию, при которой иссекается данная перегородка. Эта патология ни что иное как аномалия.
Также метропластика проводится если рубец неравномерный и включает лигатуры, ниши и т.д.
Вобензим – это противовоспалительный препарат, который дополнительно обладает антиагрегантным, фибринолитическим и иммуномодулирующим действием. Часто этот препарат назначается женщинам сразу после кесарева сечения. Данный препарат способствует скорейшему восстановлению и ускорению процессов заживления и рубцевания после операции. Это обусловлено улучшением микроциркуляции крови, оказанием антиоксидантного свойства, увеличения поступления кислорода в пораженные ткани. Очень важно, что Вобензим предотвращает развитие эндометрита. Так как он возникает очень часто.
к содержанию ↑
Прогноз
Если есть рубец на матке, то это не значит, что женщина следующий раз должна рожать только путем проведения кесарева сечения. Если все рекомендации врача соблюдены, то реально следующий раз рожать естественным путем. Условиями для этого являются:
- поперечный разрез при предыдущей операции;
- рубец изначально был состоятельным;
- плацента размещена нормально, без каких-либо аномалий;
- в анамнезе нет гинекологических заболеваний;
- правильное положение ребенка;
- отсутствие критических ситуаций-причин для кесарева сечения.
Если все это соблюдено, то естественные роды могут быть проведены с рубцом от предыдущих родов и прогноз дается благоприятный.
Врачи также дают благоприятный прогноз состояния рубца, если следующая беременность состоится через 2 года после первого кесарева сечения.
к содержанию ↑
Заключение
Шов после кесарева сечения требует особого ухода и соблюдения всех рекомендаций врача. Это обусловлено, тем, что если он будет несостоятельным, то могут проявиться многие осложнения состояния и даже разрыв рубца. Особенно женщинам с повторной беременностью нужно тщательно наблюдать за своим состоянием, чтобы не возникло никаких негативных последствий для плода. Ведь в многих случаях при этом требуется делать аборт.
Source: vashamatka.ru
Источник
![]()
Эту статью я написал скорее для врачей и для самого себя в попытке разобраться в этом вопросе.
Для течения беременности и прогноза предстоящих родов с рубцом на матке важное значение имеет характер заживления рубца. В зависимости от характера заживления рубец может считаться полноценным, или состоятельным, и неполноценным, или несостоятельным.
Формирование неполноценного рубца на матке является хоть и не частым, но опасным последствием родов путём операции кесарево сечение, которое может стать причиной осложнений в последующие беременности. Эти осложнения могут включать: беременность в рубце на матке; приращение плаценты; расхождение или разрыв рубца.
На сегодняшний день существует неопределенность в отношении факторов, которые приводят к формированию неполноценного рубца и в отношении того, как распознать такой рубец.
В последние годы было проведено немало исследований с использованием ультразвука, которые описывают рубцы как неудовлетворительно, или плохо, неполно или неадекватно зажившие, но при этом совсем немного данных, чтобы связать морфологию рубца с функциональной целостностью нижнего сегмента матки.
Используется различная терминология, методы оценки и, как следствие, регистрируются различные результаты, однако до сих пор не существует консенсуса относительно распространенности, клинического значения и наиболее подходящего метода для оценки рубцов на матке.
Учитывая рост количества родов путём операции кесарево сечение (КС), становится все более важной разработка единого стандарта, который поможет выявить женщин с высоким риском осложнений, связанных с рубцом после КС.
Состоятельный рубец на матке — одно из главных условий консервативного ведения родов у строго отобранной группы женщин, перенесших кесарево сечение и реконструктивно-пластические операции на матке. Наличие состоятельного поперечного рубца на матке (что морфологически соответствует практически нормальному состоянию миометрия нижнего сегмента) обусловливает значительное уменьшение частоты развития акушерских и перинатальных осложнений.

С другой стороны, на сегодняшний день не достаточно исследований, позволяющих прийти к пониманию, может ли визуальная оценка рубца с помощью УЗИ рассказать нам что-нибудь о его состоятельности.
Это не значит, что специалисты УЗД расписались в собственной беспомощности. Многое уже сделано в этом направлении.
Но прежде, чем обсуждать ультразвуковые особенности оценки рубца на матке, давайте разберёмся, а что собственно мы должны/хотим увидеть?
Мне казалось, что лучше всего о полноценности и неполноценности рубца нам может рассказать гистологическое исследование.
Морфологическая характеристика заживления рассеченной стенки матки
При изучении характера восстановительного процесса в матке после миомэктомии, резекции двурогой матки, перфорации её и кесарева сечения было показано, что заживление рассеченной стенки матки может происходить путем как субституции (неполноценная регенерация), так и реституции (полноценная регенерация). При последнем виде заживления рубец в месте повреждения не выявляется.
Результаты экспериментальных исследований показывают, что в месте разреза тела матки через 1 сутки происходит слипание краев раны за счет фрагментов коллагеновых пучков, нитей фибрина, содержащих эритроциты, лейкоциты, лаброциты (тучные клетки), макрофаги, полибласты. В начале регенерации миометрия происходит размножение миоцитов и новообразование лимфатических и кровеносных сосудов. В стенках последних на 5—7-е сутки появляются эластические волокна, а фибробласты начинают продуцировать коллаген. К 20-му дню завершается врастание миоцитов в поврежденную область и восстанавливается аргирофильный каркас миометрия.
При неполноценном восстановительном процессе в гистологических препаратах среди участков миометрия нормального строения обнаруживали выраженные разрастания гиалинизированной ткани, среди которых располагались пласты атрофированных мышечных волокон. Отмечена также выраженная дезорганизация соединительной ткани: очаговый отек и разволокнение её, особенно вокруг сосудов, отек сосудистой стенки, ее значительный очаговый склероз и деформация.
Проведенные гистохимические исследования подтверждали прогрессирующий склероз соединительной ткани. Склеротические процессы выявляли также в прилежащих к рубцу тканях.
В работах многих авторов было убедительно показано, что на характер заживления рассеченной стенки матки влияет большое число факторов: состояние организма беременной перед родами, характер микрофлоры генитального тракта, длительный безводный промежуток, локализация разреза на матке и методика его ушивания, использованный шовный материал, продолжительность оперативного вмешательства, степень кровопотери и адекватность ее восполнения, проведенная в послеоперационном периоде инфузионно-трансфузионная и профилактическая антибактериальная терапия, послеоперационные гнойно-септические заболевания. Некоторые акушерские осложнения и экстрагенитальные заболевания (тяжелые формы гестозов, предлежание и преждевременная отслойка нормально расположенной плаценты, ожирение, анемия, хронические инфекции) приводят к развитию вторичного иммунодефицита, в условиях которого происходит неполноценная репарация рассеченной стенки матки.
При осложненном течении послеоперационного периода существенно ухудшается заживление рассеченной стенки матки, отмечается замещение гладкомышечных клеток пучками грубой волокнистой соединительной, нередко гиалинизированной ткани. В миоцитах выявляются признаки дистрофии. Установлены выраженные изменения сосудистой системы на участках бывшего повреждения миометрия: новообразованные кровеносные сосуды мелкого калибра с тонкими ломкими стенками (нередко отмечались экстравазаты).
Эластические волокна обнаруживали в небольшом количестве, нередко они были фрагментированными. В наиболее тяжелых случаях в месте бывшего повреждения передней стенки матки обнаруживали соединительнотканную пластинку, состоявшую из грубой волокнистой соединительной ткани с коллагеновыми волокнами, кровеносные сосуды и миоциты на данном участке отсутствовали.
В работах ряда исследователей установлено, что в отдаленном послеоперационном периоде в рубце могут прогрессировать склеротические процессы: мукоидное набухание, фибриноидные изменения и гиалиноз соединительной ткани и сосудов, деструкция и распад коллагеновых волокон на белковую и полисахаридную составные части. Вследствие этого врастающие в рубец мышечные волокна с течением времени подвергаются атрофии, т.е. происходит демускуляризация рубца. Все это свидетельствует о прогрессирующей неполноценности заживления данного разреза матки.
Следует уточнить, что клиницисты и морфологи вкладывают разный смысл в понятие «рубец на матке». В клиническом аспекте этим термином обозначают ситуацию, которая возникает у женщин после кесарева сечения или реконструктивно-пластических операций независимо от характера заживления рассеченной стенки матки.
Как я уже говорил, заживление разреза матки может происходить в виде полной (реституции) и неполной (субституции) регенерации. Именно при последнем варианте репарации рассеченной стенки матки речь может идти о наличии морфологического понятия «рубец на матке», т.е. в случае гистологического обнаружения выраженного разрастания гиалинизированной или фиброзной ткани.
Ну вот, казалось бы, и всё понятно!
Если заживление разреза матки произошло по типу реституции, то во время УЗИ рубец будет либо невидим, либо плохо различим на фоне неизменённого миометрия, и такой рубец следует считать полноценным. Если же область рубца явно выделяется за счёт своей гипер или гипоэхогенности, неоднородности по эхоструктуре и толщине, то значит, заживление тканей шло по типу субституции, и такой рубец следует считать неполноценным.
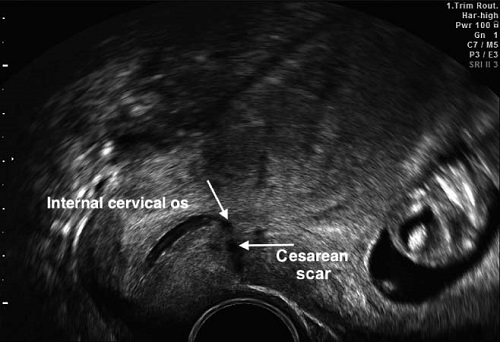
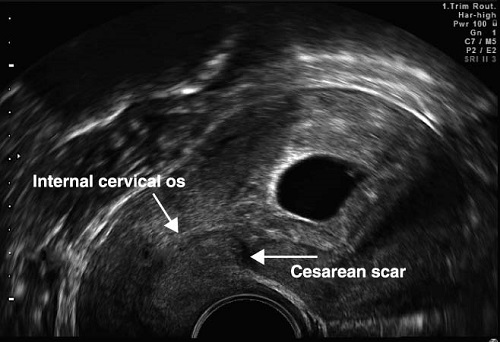
Проблема заключается в том, что при таком подходе подавляющее большинство женщин с рубцом на матке увидит заключение «НЕСОСТОЯТЕЛЬНЫЙ РУБЕЦ НА МАТКЕ!» со всеми вытекающими последствиями в виде «Какой ужас!!!! Вам вообще нельзя было беременеть, а эту беременность лучше прервать!!! За этим нужно ежедневно следить!!!! Это очень опасно!!!!»
Там где тонко, там и рвётся
Помимо эхоструктуры рубца, можно оценивать его толщину. И если рубец тонкий, то считать его несостоятельным. Но тут мнения учёных тоже расходятся. Когда измерять (до беременности, на раннем сроке, перед родами), как измерять (трансабдоминально, трансвагинально, с использованием метода гидросонографии), какую толщину считать границей между нормой и ненормой?
По данным проведенного клинико-морфологического анализа под руководством А.Н. Стрижакова и В.А. Лебедева (материал для исследования получали во время повторных операций кесарево сечение):
Полноценным следует считать нижний сегмент матки при:
• его толщине не менее 4—5 мм;
• четко определяемом слое миометрия по всей длине бывшего разреза на матке;
• отсутствии локальных истончений в этой области.
К признакам несостоятельности поперечного рубца следует относить:
• толщину ткани нижнего сегмента менее 3 мм;
• наличие в ней рубцовых изменений по всей длине или локальных.
Исследование Rozenberg показало, что на сроке 36-38 недель беременности толщина миометрия в области нижнего сегмента ≥3,5мм говорит о высокой (99.3%) безопасности вагинальных родов. Толщина истмуса <3,5мм не позволяет спрогнозировать разрыв матки, самопроизвольные роды возможны, но в 11,8% случаев они получили осложнения.
В Канаде и Швейцарии в последние годы измерение толщины нижнего сегмента матки проводится на сроке 36-39 недель, только тем женщинам с рубцом на матке, у которых рассматривается возможность родов через естественные родовые пути, и нижней границей считается толщина истмуса 2мм в Канаде и 2,5мм в Швейцарии.
Ряд исследований показал, что для полного заживления тканей после операции кесарево сечение требуется не менее 6 месяцев, и что оптимальным временем для оценки рубца на матке является период 6-9 месяцев после КС.
Так же исследования показали, что трансвагинальное исследование предпочтительнее трансабдоминального при оценке нижнего сегмента матки.
Сообщается, что использование 3D УЗИ улучшает надёжность измерений толщины миометрия в области рубца у беременных женщин. Однако его использование требует специальной подготовки, больше времени для исследования и УЗИ аппараты с возможностью проведения 3D исследований. Одной из проблем при оценке рубца с помощью технологий 3D вне беременности и при низком расположении головы плода во 2-3 триместре, является отсутствие хорошего контраста между стенкой матки и окружающими тканями, что необходимо для оптимального 3D изучения рубца.
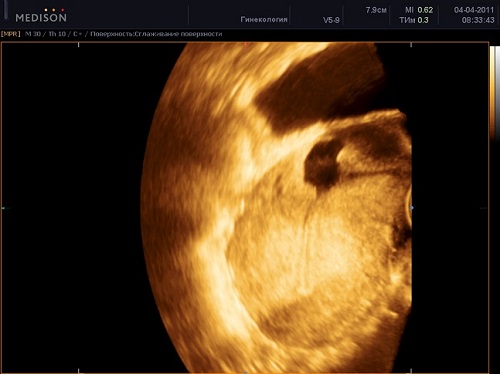
Вне беременности возможно проведение гидросонографии, когда в полость матки вводится физиологический раствор или специальный гель. Исследования показали, что толщина миометрия в области рубца на матке при проведении гидросонографии спустя 6-9 месяцев после КС ≤2,5мм повышает риск разрыва рубца на матке в последующие беременности.
Методика оценки рубца на матке:
В целом, существует три слоя, которые могут быть идентифицированы в области нижнего сегмента матки во время беременности, используя B-режим: хориоамниотическая мембрана с децидуальным эндометрием; мышечный слой; пузырно-маточная складка.
При проведении операции КС поперечный разрез производится на 2-3см ниже верхнего края пузырно-маточной складки, а в случае экстренного КС при полном открытии, разрез часто смещается гораздо ниже, к внутреннему зеву.
Рубец обычно хорошо определятся вне беременности и в первом триместре беременности, чаще как гипо или, реже, гиперэхогенная линия на передней стенке нижнего сегмента, лежащая между пузырно-маточной складкой и внутренним зевом шейки матки.
Большинство исследователей предлагают измерять только мышечный слой, используя термин Толщина Остаточного Миометрия (ТОМ).
Есть работы, посвящённые оценке «ниши» под рубцом, или «дефект рубца», как её ещё называют.
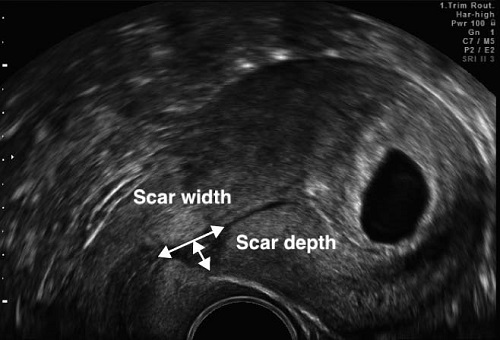

Считается, что если глубина «ниши/дефекта» более 50% по отношению к ТОМ, то риск осложнений со стороны рубца во время беременности и родов повышен.
Заключение
И так, отправляя беременную женщину на УЗИ рубца на матке, акушер-гинеколог должен понимать, что:
УЗИ в данном вопросе является лишь вспомогательным методом обследования, позволяющим выявить группу женщин, у которых риск осложнений, связанных с рубцом выше, чем у большинства.
Исследование рубца более объективно вне беременности и в первом триместре беременности. Адекватно оценить толщину рубца в конце второго – третьем триместре, тем более на всём его протяжении очень часто не представляется возможным.
Решение о возможности ведения родов через естественные родовые пути при наличии рубца на матке принимается акушером-гинекологом в родильном доме в сроке близком к доношенному на основании целого ряда данных анамнеза и клинико-лабораторных обследований, а не на основании измеренной с помощью УЗИ в каком-то месте толщины нижнего сегмента матки.
Если вопрос о самопроизвольных родах не стоит, то динамическое УЗИ рубца на матке во 2-3 триместрах не целесообразно, так как, во-первых, до сих пор нет понимания того, может ли визуальная оценка рубца с помощью УЗИ рассказать нам что-нибудь о его состоятельности, а во-вторых, даже угрожающий разрыв матки по рубцу сопровождается определенным симптомокомплексом (тошнота, рвота, боли в эпигастрии, мигрирующие в нижние отделы, боли в пояснице, по типу почечной колики, прогрессирующее паническое состояния, чувство жара, тахикардия, снижение АД, нарастающая локальная болезненность в надлобковой области). В приказе № 572н, приложение 5, есть пункт «УЗ-контроль состояния рубца», но регламента каким образом это делать или как часто контролировать, на законодательном уровне, не существует, поэтому давайте не будем сами себе создавать проблемы и перекладывать ответственность.
УЗ оценка состояния рубца после консервативной миомэктомии невозможна.
Врачам УЗД в заключении следует избегать оценки состоятельности или несостоятельности рубца на матке, а правильнее говорить о том, что «Риск разрыва матки по рубцу при беременности и в родах повышен».
Источники информации:
https://medbe.ru/materials/kesarevo-sechenie/morfologicheskaya-kharakteristika-zazhivleniya-rassechen…
https://onlinelibrary.wiley.com/doi/10.1002/uog.10077/full
Источник



при ходьбе)))) смарт не то нажимает))
Перед самыми родами 2.8 вроде был. Рожала сама. У вас вроде тонковат
В начале б у меня вообще чуть ли ни 9 был, в 38 нед 3,4
1
Я рожать шла с рубцом то ли 6, то ли 7 мм.
Мохито, так у меня тонковат? Он вообще вас как-то тревожил? У моей свекровки разница между КС 1,3м, вообще говорит не чувствовала его никак.
Иногда ныл, может раза 3-4 за всю Б. Больше никак себя не проявлял.
А ваш, да, тонковат…Но если рожать ЕР не планируете, то вполне нормальный для КС.
Вообще толщина рубца на УЗИ не определяется. То есть, она-то определяется, но не является информативной. Все еще зависит от того, сколько времени прошло с момента КС. А о состоятельности рубца можно говорить только после 32-34 недель.
У меня КС было 3 года назад, сейчас вообще никакого дискомфорта не ощущаю (беременность 26 недель), ттт. На УЗИ писали только «оперированная матка», размеры и толщину рубца не писали вообще.
Для меня толщина была принципиальной, т.к. рожать сама хотела. при осмотре уже на дородовом врач смотрела его всегда. и даже когда он был 2,8 она говори что он отличный
3 вроде был. Не помню.У Вас для пкс сойдет.
Для кесарево нормальный. Печь может, болеть тоже может. У меня так было. Но на всякий случай все же сходите к врачу. Я однажды снег сгребала с лестницы зимой, намахалась лопатой на 7-8 месяце, и рубец заболел реально так… Аж бегом на узи побежала, все нормально было. Душу успокоила и все. На момент родов (при госпитализации на КС) рубец был 2 мм. В 20 недель был 6,5-7. Но мне одна узистка нашла нишу в рубце, а это типа плохо. И вот меня нмного пугали этим. Но потом сколько бы ни делала узи никто больше эту нишу не видел. Даже очень классные специалисты, специально просила посмотреть на наличие этих самых ниш.
Знаю на кесарево идут и с рубцами по 1 мм. ЕР честно говоря вряд ли вам светит. Хотя если найдете отчаянного доктора, который возьмется с вами рожать и если ты сама уверена в 100%положительном результате — че, попробуй. Я тоже думала сама рожать, но судя по динамике истончения шва, и по тому что к родам мой энтузиазм значительно поубавился чтобы рожать самой — то я договаривалась с врачом на КС плановое, но на схватках. Стимулировать с рубцом по идее нельзя. Я договаривалась с врачом что ждем схваток и на схватках делаем операцию. Так и получилось. Если уж кесарево, то такой вариант считается лучшим. Поищите врача, который не будет против ожидания ваших схваток. К сведению, схватки мои начались ночью, врача пришлось вызывать ночью. Но для таких случаев и договаривалась с ним.
Желаю легко доносить и легко родить (любым способом, лишь бы все были живы и здоровы).
Кстати, разница между кесаревыми год и 10 месяцев.
1
Кстати, когда после операции спросила врача какой у меня был шов, он сказал что был состоятельный, но тонкий. Так что по идее можно было бы и родить самой, но я не жалею ни о чем. Как по мне, так лучше хорошее кесарево чем идти в роды с маленькой разницей между операциями, достаточно тонким рубцом и не особо уверенгой в положительном результате. Да ну на фиг такие эксперименты
Тут у нас Оксик-К свидома в этой теме, поспрашивай у нее, она тебе больше всех может рассказать, сама она как и Мохито рожала после кесарева. А вот какой у нее был рубец, и вообще мониторила ли она его по узи, я не знаю.
у меня вообще в 20-12 неделю рубец был 2,2 мм. а перед родами 3,6 мм. Фиг его знает чего там мерили. Но шов не пек не тянул,я его вообще не чувствовала. Правда и разница между кс у меня 8 лет. А автору лучше все-таки для своих нервов сходит на узи и проверить. Думаю, что все ок, но нервы нужно беречь
Спасибо девоньки! Завтра пойду на узи!!!