Интранатальный период развития ребенка это

 Перинатальный период (буквально «околородовой период») – период, начинающийся с полных 22 недель, включающий период родов и заканчивающийся через 168 часов (7 суток) после рождения. Продолжительность перинатального периода может быть разной. Например, у ребенка, рожденного в сроке 22 недель, он значительно короче, чем у рожденного в 38 недель. Самый длительный перинатальный период получается у женщин с переношенной беременностью.
Перинатальный период (буквально «околородовой период») – период, начинающийся с полных 22 недель, включающий период родов и заканчивающийся через 168 часов (7 суток) после рождения. Продолжительность перинатального периода может быть разной. Например, у ребенка, рожденного в сроке 22 недель, он значительно короче, чем у рожденного в 38 недель. Самый длительный перинатальный период получается у женщин с переношенной беременностью.
Перинатальные период подразделяется на антенатальный, интранатальный и ранний неонатальный периоды.
Антенатальный период – это период внутриутробного развития ребенка.
В период с 22 недель до родов происходит постепенное формирование органов и систем плода, созревание функциональных систем и подготовка к внеутробной жизни. В этот период крайне важно достаточное поступление необходимых питательных веществ, витаминов (в частности фолиевой кислоты), микроэлементов (особенно кальция и йода), отсутствие токсических влияний (курение, алкоголь, наркотические препараты) и инфекций. Недостаточность питания, хроническая гипоксия (кислородная недостаточность), интоксикации ведут к задержке роста и развития плода (ЗРП), формированию пороков развития (при недостатке фолиевой кислоты повышен риск формирование дефектов нервной трубки плода), повышается риск преждевременных родов. Нелеченые инфекции (кариес, ОРВИ, кольпит и так далее), перенесенные матерью, несут риск внутриутробного инфицирования плода (от пузырчатки новорожденных до врожденного сепсиса).
Обследование в антенатальном периоде производится в соответствии с приказом Минздрава России от 01.11.2012 N572н.
Беременной женщине выполняют общие анализ крови и мочи, биохимический анализ крови, обследование на ВИЧ и гепатиты В и С, ЭКГ, осмотры терапевта, ЛОР-врача, стоматолога в указанные сроки. Другие обследования (исследование на инфекции, гормональный профиль и другие) производятся по показаниям.
УЗИ-скрининг плода производится трижды за беременность (11-16 недель, 16-22 недели, 30-34 недели), биохимический скрининг на хромосомные патологии, кардиотокографическое исследование (сердцебиение и шевеления плода, сократительная активность матки) с 34 недель.
А также выполняется аускультация сердцебиения, измерения высоты стояния дна матки каждую явку к участковому акушеру-гинекологу.
Подсчет шевелений плода женщина производит самостоятельно.
Интранатальный период – это период от начала схваток до изгнания плода из матки. У первородящих роды длятся до 18 часов, в среднем 10-12 часов. У повторнородящих длительность родов несколько сокращается, но это определяется индивидуально.
Интранатальный период, несмотря на относительно малую длительность, весьма важен. Именно в этот период есть риск родовой травмы матери и плода, особенно при наличии предрасполагающих факторов (большая или малая к сроку масса плода, несоответствие размеров таза матери и головки плода, стремительные или затяжные роды, обвитие пуповины вокруг шеи плода). Отдельно учитываются риски при оперативном родоразрешении. Однако даже во время физиологических родов плод испытывает интенсивное воздействие и вследствие этого активизируются адаптационные механизмы систем дыхания, кровоснабжения, эндокринной и кроветворной систем.
В период родов производится контроль сердцебиения плода (с помощью акушерского стетоскопа или аппарата КТГ), оценивается динамика схваток и раскрытия шейки матки, характер и количество вод.
Ранний неонатальный период – период от момента перевязки пуповины до полных 7 суток жизни. Это период адаптации малыша к условиям внеутробной жизни, начинается самостоятельное дыхание, изменяется кровообращение, начинает функционировать собственное кроветворение, а также регуляция теплообмена и терморегуляции.
Физиологические состояния в раннем неонатальном периоде:
— физиологическая потеря массы тела (не более 5-8% от исходной массы),
— физиологическое шелушение кожи,
— конъюгационная желтуха,
— половой криз (набухание грудных желез у детей обоих полов и выделения из половой щели у девочек).
С момента рождения ребенок начинает питаться энтеральным путем (получая пищу через рот) и адаптироваться к этому помогает раннее прикладывание к груди и вскармливание по требованию малыша. У ребенка формируются навыки сосания. В роддоме есть специалист по грудному вскармливанию, который поможет молодой маме приобрести необходимые навыки.
В этот период все функциональные системы ребенка неустойчивы и подвержены внешним воздействиям, также именно в эти сроки выявляются пороки развития, фетопатии (специфические поражения плода – алкогольная, диабетическая и т.д.), наследственные заболевания, гемолитическая болезнь новорожденных, инфицирование, последствия гипоксии или вдыхания околоплодных вод.
Выкладывание ребенка на живот матери помогает быстро заселить кожу малыша флорой с кожи матери и таким образом помочь ему уберечься от многих заболеваний. Это также имеет значение в формировании эмоционального контакта матери и ребенка.
В раннем неонатальном периоде наблюдение осуществляет врач-неонатолог.
Производятся общий осмотр, выслушивание дыхания и сердечных тонов, проверка рефлексов и подвижности суставов, общий анализ крови, биохимический анализ крови, обследование на генетически наследуемые заболевания, проверка слуха и прививки. Все манипуляции производятся с согласия матери.
По отдельным показаниям выполняют рентгенографию легких и костей, УЗИ внутренних органов и сердца и другие специальные исследования.
Заболевания, возникающие в перинатальном периоде
Поражения плода и новорожденного, обусловленные состояниями матери, осложнениями беременности, родов и родоразрешения
Расстройства, связанные с продолжительностью беременности и ростом плода
Родовая травма
Дыхательные и сердечно-сосудистые нарушения, характерные для перинатального периода
Инфекционные болезни, специфичные для перинатального периода
Геморрагические и гематологические нарушения у плода и новорожденного
Преходящие эндокринные нарушения и нарушения обмена веществ, специфичные для плода и новорожденного
Расстройства системы пищеварения у плода и новорожденного
Состояния, вовлекающие наружные покровы и терморегуляцию плода и новорожденного
Другие нарушения, возникающие в перинатальном периоде
Подробнее о каждом заболевании:
Источник
интранатально период начинается с регулярных родовых схваток до перевязки пуповины (от 2-4 до 15-18 ч). Период новорожденности начинается с момента рождения ребенка и продолжается до 4 т нед. Его продолжительность зависит от степени зрелости новорожденного. Это первый период внеутробной жизни, когда происходит процесс приспособления ребенка к новым условиям внешней среды. В организме н овонародженого происходит интенсивная перестройка различных систем и органов, которые характеризуются морфологической незаконченность строения и функциональной незрелостью. Все системы организма находятся в ста ни неустойчивого равновесия, и даже незначительные изменения условий жизни новорожденного могут вызвать значительные изменения состояния его здоровья. С момента рождения начинает функционировать малый круг кровообращения и отбывает ться переход на легочное дыхание. Новорожденный переходит на энтеральный тип питания. В коре головного мозга преобладают процессы торможения над процессами возбуждения, что проявляется значительной длительные. Число сна (20-22 ч в течение сутоквж доби).
Неонатальный период объединяет два под периоды
1. Ранний неонатальный период (от рождения до 7-ми суток — 168 ч). В настоящее время наблюдаются пограничные состояния: физиологический катар кожи, физиологическая желтуха, физиологическая потеря массы тела, сечокы ислий инфаркт, половой криз, а также выявляются аномалии развития, фетопатии, наследственные заболевания, гемолитическая болезнь при антигенной несовместимости крови матери и плода, клинические проявления родовой травмы, асфиксии, последствия внутриутробного инфицирования или инфицирования во время родов, проявления аспирационного синдрома; гнойно-септические заболевания, вирусные поражения кишечника и дыхательных путей; синдром дыхательных расстройств вследствие незрелости легочной ткани и гипертензии малого круга кровообращениегу.
2. Поздний неонатальный (от 7-й до 28-го дня жизни — 21 день). Период восстановления после перенесенных дезадаптационных синдромов
Перинатальный период длится с 28-й недели беременности до 7-го дня жизни. Включает поздний фетальный, интранатальный и ранний неонатальный периоды
Для оценки физического развития новорожденного используют средние статистические показатели основных параметров зависимости от гестационного возраста или оценочные таблицы по типу перцентили. Гестационный возраст в определяют по времени последней менструации матери, дате первого шевеления плода, по данным объективного обследования вагитноив женской консультации, включая ультразвуковое исследование, а также на основ и клинической оценки степени зрелости новонародженого.
Відповідно до статистичних даних показники у межах. М ± 2σ або. Р 10-90 вважаються за нормальні для даного гестаційного віку, а відхилення у середньому. М на 2σ та більше або понад. Р 90 та нижч че. Р 10 является резким отклонением от нормы. Важное значение для оценки физического развития имеет характеристика пропорциональности телосложения и состояния питания новорожденного младенцеви.
Определение критериев живонароджености и мертвонароджености
Живонародженисть — это полное изгнание или извлечение продукта зачатия из организма матери вне зависимости от продолжительности беременности, который после такого отделения дышит или проявляет другие признаки жизни, такие я как сердцебиение, сокращение мышц, пульсация пуповины, независимо от того, перерезана она или нет, отслоившейся плацента. Каждый продукт такого рождения считается живорожденныхм.
Смерть плода (мертворожденный плод) — это смерть продукта зачатия до его полного изгнания или извлечения из организма матери вне зависимости от продолжительности беременности. На смерть указывает тот факт, что после такой ого отделения плод не дышит или не проявляет любых других признаков жизни, таких как сердцебиение, пульсация пуповины или определенные движения мышцев.
доношенных новорожденных — ребенок, родившийся при сроке гестации от 37 нед до 42 мес со средними показателями массы тела. У доношенного новорожденного ребенка голова составляет 1/4 части тела важно ное значение имеет определение формы головы и окружности черепа при рождении течение первых 2-3 дней жизни у ребенка сохраняется конфигурация черепа, обусловленная прохождением головки через родовые пути и матери. К вариантам нормы относятся такие формы черепа, как долихоцефаличний, брахицефаличний, черепа виде башни. Окружность головы у доношенных детей составляет 33-36 см, может превышать окружность грудной кл иткы на 1-2 см. Большое темечко открытое, его размеры в норме не превышают 2,5-3 см. Малое темечко — в диаметре не более 0,5 см — может быть открытым у 25-30% доношенных оджених.
Недоношенный новорожденный — ребенок, родившийся в срок от 24 до 37 полных недель гестации
переношенной новорожденный — ребенок, родившийся в срок 42 полные недели гестации и более
При сопоставлении показателей физического развития ребенка и срока гестации (гестационного возраста) выделяют следующие группы детей:
1 новорожденного с большой массой тела
2. Новорожденные с нормальным физическим развитием для определенного гестационного возраста
3 новорожденных с низкой массой тела относительно гестационного возраста или новорожденные с задержкой внутриутробного развития
4. Новорожденные с внутриутробной (урожденной) гипотрофией
Источник
Период
новорожденности — наиболее критический
возрастной период у детей. Его патология
сложна и разнообразна. Неправильное
ведение родов, недостаточный уход,
несоблюдение санитарно-противоэпидемического
режима и пр. способствуют повышению
заболеваемости и смертности среди
новорожденных. Наибольшая смертность
наблюдается на первой неделе жизни и,
особенно, в первые три дня после родов.
Естественно, большое значение имеет
переход от внутриутробных условий жизни
к внеутробным и приспособление
новорожденного к факторам внешней
среды. Организм новорожденного впервые
принимает на себя такие жизненно важные
функции, как дыхание, терморегуляцию,
кровообращение, пищеварение и др. Поэтому
знание особенностей течения раннего
неонатального периода, правильный уход
за новорожденным ребенком исключительно
важен для его дальнейшего развития и
здоровья.
Периоды детского возраста
I.
Период внутриутробного развития —
длитсяот
зачатия до родов.
Подразделяется
на 2 фазы:
а)фазу
эмбрионального развития —
ее продолжительность — от зачатия до
11–12 недель беременности;
б)фазу
плацентарного развития
— с 11–12 недель гестации до конца
беременности.
II.
Период новорожденности (неонатальный)
—
длится от рождения ребенка до 28 дней
жизни. Включает в себя:
а)
ранний
неонатальный период
— от рождения до 7-го дня жизни ребенка;
б)
поздний
неонатальный
период — от 7 до 28 дня жизни.
Выделяют
также перинатальный
период
— с 22-х недель внутриутробного развития
до 7-го дня жизни ребенка. Он подразделяется:
а)на
антенатальный период
— с 22-х недель внутриутробного развития
до начала родов;
б)
интранатальный период
— от
начала родовой деятельности до рождения
ребенка;
в)на
ранний
неонатальный период
— с рождения до 7-го дня жизни новорожденного.
III.
Грудной возраст (или
младший ясельный) — от 28 дней до 1 года
жизни ребенка.
IV.
Период молочных зубов — с
1 года до 6 лет. Подразделяется:
а)
на
преддошкольный или старший ясельный
— от 1 года до 3-х лет жизни ребенка;
б)на
дошкольный
возраст
— от 3-х до 6 лет.
V.
Младший школьный возраст
(период отрочества) — от 6–7 лет до 12
лет.
VI.
Старший школьный возраст
(период полового созревания) — от 12 до
15 лет.
Неонатология
Это
достаточно молодая наука. Как
самостоятельный раздел медицины (раздел
педиатрии) возникла в XX
в. Она изучает возрастные особенности
и заболевания детей первых 4-х недель
жизни.
Термины
«неонатология» и «неонатолог» были
предложены американским педиатром
Александром Шаффером в 1960 г. Неонатология
состоит из трех слов: греческого «neos»
— новый, латинского«natus»
— рожденный и греческого «logos»
— учение.
ОсновнЫе направления неонатологии
Исследование
влияния отклонения в состоянии здоровья
беременной женщины на развитие плода
и новорожденного.Изучение
функциональной и метаболической
адаптации новорожденного к внеутробному
существованию.Реанимация
и интенсивная терапия новорожденных.Исследования
становления иммунного статуса.Изучение
наследственных и врожденных заболеваний.Разработка
специальных методов диагностики
заболеваний, лечения с учетом особенностей
фармакокинетики и фармакодинамики
лекарственных средств в этом периоде.Реабилитация
больных новорожденных детей.Вопросы
вскармливания и питания как здоровых,
так и больных детей.
Одним
из важных показателей развития
здравоохранения является показатель
младенческой
смертности,
который характеризует количество
умерших детей от 0 до 1 года жизни и
рассчитывается по формуле:
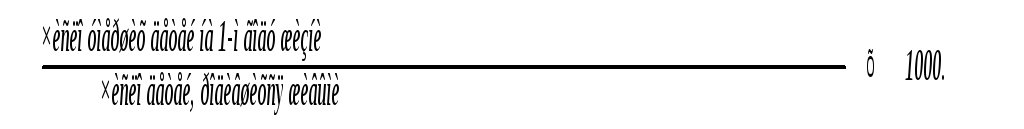
В
свою очередь, младенческая смертность
включает в себя неонатальную
смертность
от 0 до 28 дней, которая рассчитывается
по формуле:

Неонатальная
смертность может быть ранняя и поздняя.
Ранняя
неонатальная смертность — от 0 до 7-го
дня жизни. Рассчитывается по формуле:
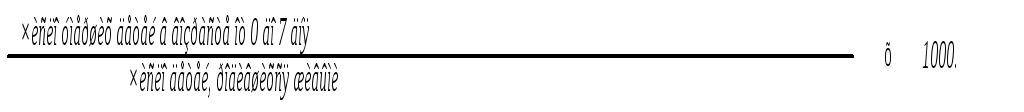
Поздняя
неонатальная смертность
— с
7-го до 28-го дня.
Всегда
необходимо анализировать еще один
показатель — перинатальной
смертности,
который рассчитывается по формуле:

Для
снижения перинатальной, неонатальной
и младенческой смертности необходима
интеграция служб акушер-гинекологов,
педиатров, генетиков и реаниматологов.
Важную роль в решении этих вопросов
играет перинатальный центр с хорошей
материальной оснащенностью.
Отклонения
в состоянии здоровья женщины до
беременности, осложнения течения
беременности и родов, социальные и
бытовые проблемы могут представлять
угрозу для здоровья плода, т. е. являются
факторами риска развития патологии
плода и новорожденного. По времени
воздействия на плод и ребенка выделяют
следующие факторы риска:
пренатальные
(возникающие до и во время беременности);интранатальные
(возникающие во время родов);постнатальные
(действующие после рождения ребенка).
Врачу
необходимо своевременно выявить факторы
риска для прогнозирования и профилактики
развития патологических состояний у
плода и новорожденного.
Оценка
факторов риска развития патологии у
плода и новорожденного проводится во
время беременности,
по меньшей мере, три раза:
в
ранние сроки беременности (при первичном
посещении врача, т. е. при постановке
беременной на диспансерный учет);в
середине беременности;в
процессе родов.
Для
своевременного выявления факторов
риска необходимо проанализировать:
1.
Генеалогический анамнез
(с составлением родословной): выяснить,
есть ли у родителей и родственников
наследственные и обменные заболевания,
наличие наследственной предрасположенности
к аллергии, другим болезням.
2.
Социально-биологический анамнез:
оценить возраст матери и отца, уточнить,
имеются ли профессиональные вредности,
вредные привычки, наличие других
социальных факторов риска (например,
одинокие мамы, многодетные семьи, плохие
бытовые условия и т. д.).
3.
Акушерско-гинекологический анамнез:
были ли аборты, мертворождения, другие
нарушения в половой сфере беременной
(например, пороки развития или опухоли
матки, бесплодие, рубцы на матке после
операций).
4.
Сведения об экстрагенитальных заболеваниях
матери: например,
сердечно-сосудистых (пороки сердца,
гипертоническая болезнь, вегетососудистая
дистония), эндокринных (диабет, заболевания
щитовидной железы, надпочечников) и
других, а также какие медикаменты и в
какие сроки беременности принимались.
5.
Особенности течения настоящей
беременности:
наблюдались ли токсикозы I и II половины,
нефропатия, преэклампсия, угроза
выкидыша, многоплодие, многоводие,
маловодие, резус- и АВО-сенсибилизация,
инфекционные заболевания, аномальное
положение плода и др.
6.
Особенности течения родов,
а именно: затяжные, стремительные роды,
длительный безводный промежуток,
кесарево сечение, преждевременная
отслойка плаценты и т. д.
Врач
оценивает возможное влияние неблагоприятного
фактора с учетом сроков беременности,
во время которых отмечалось действие
данного фактора.
Например,
краснуха,
перенесенная матерью в I триместре
беременности, сопровождается высоким
риском формирования врожденных пороков
развития плода (риск 23 %). Но, если
заболевание развилось во II триместре
беременности, — риск пороков у плода
составит только 1 %. Сахарный
диабет I типа
у беременной, который сопровождается
периодами гипергликемии и кетоацидоза,
гипогликемией, в I триместре беременности
может приводить к развитию диабетической
эмбриопатии с высоким риском формирования
врожденных пороков (каудальная дисгенезия,
пороки мозга, сердца, почек), во II триместре
— к диабетической фетопатии (риск
макросомии, гипогликемии, кардиомегалии,
полицитемии, гипербилирубинемии и др.).
В последующем дети, родившиеся от матерей
с сахарным диабетом, относятся к группе
риска по развитию ювенильного сахарного
диабета (риск 2 %).
Неблагоприятные
факторы,
действующие на плод во время беременности,
прежде всего нарушают маточно-плацентарное
кровообращение и могут приводить к
развитию хронической внутриутробной
гипоксии плода. Патологическое
течение родов
может приводить к развитию острой
асфиксии в родах, родовым травмам,
синдрому аспирации мекония и др.
У
новорожденных в зависимости от факторов
риска принято выделять следующие
основные группы риска развития
патологических состояний (см.
приложение):
по
нарушению функции ЦНС;развитию
гипербилирубинемии;развитию
ГБН;внутриутробному
инфицированию;развитию
СДР;развитию
гипогликемии;развитию
геморрагических расстройств;по
развитию острого анемического синдрома.
При
выписке ребенка из родильного дома,
врач должен определить его группу
здоровья.
В
периоде новорожденности выделяют
III основные группы здоровья:
I
группа (15–20
% всех новорожденных) — здоровые дети,
которые родились от здоровых родителей,
нормально протекавших беременности и
родов, с оценкой при рождении по шкале
Апгар 8–9 баллов и которые не болели в
роддоме. У детей этой группы в раннем
неонатальном периоде могли наблюдаться
пограничные состояния, которые не
повлияли на состояние их здоровья.
II
группа (70–80
% всех новорожденных) — практически
здоровые дети, которые имеют факторы
риска возникновения какого-либо
заболевания (например, поражения ЦНС,
инфицирования, эндокринных или трофических
расстройств и др.). По степени выраженности
риска II группа здоровья подразделяется
на 2 подгруппы: II A и II Б.
Группа
IIA
(минимальный риск развития патологических
состояний) — практически здоровые
новорожденные, не болевшие в роддоме,
с малой степенью риска возникновения
патологических процессов. К ним относятся:
дети,
родившиеся от матерей с отягощенным
биологическим и клиническим анамнезом
(например, нетяжелые соматические
заболевания у матери, возраст матери
до 18 или после 35 лет, производственные
и профессиональные вредности, группа
социального риска: неполные семьи,
многодетные семьи, наличие вредных
привычек у родителей и др.);дети,
родившиеся от матерей с умеренно
выраженными отклонениями в течении
беременности и родов (например, легкие
и среднетяжелые токсикозы беременных,
дородовое излитие околоплодных вод,
быстрые или затяжные роды), которые не
вызвали у ребенка заболеваний;недоношенные
I степени, при удовлетворительном
течении раннего периода адаптации;дети
от многоплодной беременности при
удовлетворительном состоянии и средних
показателях физического развития.
Группа
IIБ
(высокий риск развития патологических
состояний и заболеваний) — практически
здоровые младенцы, но имеющие в анамнезе
несколько факторов риска, а также те
дети, которые перенесли какие-либо
заболевания в раннем неонатальном
периоде, закончившиеся выздоровлением.
К ним относятся:
новорожденные,
родившиеся от матерей, страдающих
тяжелыми заболеваниями или сочетанием
нескольких неблагоприятных факторов
риска (например, сахарный диабет и
тяжелый токсикоз беременных);недоношенные
II–IV степеней;переношенные
новорожденные;дети
с задержкой внутриутробного развития;новорожденные
с признаками выраженной морфофункциональной
незрелости;новорожденные,
перенесшие ГБН, асфиксию в родах, родовую
травму, болезни легких, инфекции или
другую патологию.
III
группа
— больные дети с хроническими заболеваниями
(например, врожденная краснуха,
генерализованная цитомегаловирусная
инфекция, бронхолегочная дисплазия),
тяжелыми пороками развития (например,
ВПС, врожденная гидроцефалия и др.).
Новорожденные
I группы здоровья наблюдаются участковым
педиатром и осматриваются специалистами
в обычные сроки: первый патронаж
проводится в первые три дня после выписки
из роддома, затем ребенок осматривается
каждые 7–10 дней и в возрасте одного
месяца дети приглашаются на прием к
врачу в поликлинику (в день приема
здоровых детей). Далее в течение первого
года жизни врач должен осматривать
здорового ребенка 1 раз в месяц.
Дети
группы IIА, осматриваются участковым
педиатром не менее 4-х раз на первом
месяце жизни, а группы IIБ — 5 и более раз
с обязательным осмотром зав. отделением.
Если дети IIА группы на 1 месяце жизни не
болели, то они могут быть в 1 месяц
приглашены на осмотр в поликлинику и
переведены в I группу здоровья. Дети из
IIБ группы до 3-х месяцев жизни осматриваются
на дому. В группе здоровья IIБ они остаются
до года. При необходимости проводятся
лабораторные исследования: общие анализы
крови и мочи, бактериологическое
исследование, УЗИ и др.
Новорожденные
III группы здоровья находятся на
диспансерном наблюдении участкового
педиатра и узкого специалиста в
зависимости от профиля патологии.
Соседние файлы в предмете Педиатрия
- #
- #
- #
- #
- #
- #
- #
- #
- #
20.06.20141.36 Mб54Клиническая оценка мочевого синдрома у детей.tif
- #
- #
Источник


