Гестационный сахарный диабет при беременности диагностика

Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Для того чтобы избежать возможных осложнений, нужно четко и правильно следовать рекомендациям врача. Основные мероприятия для лечения гестационного сахарного диабета:
1. Регулярное обследование у акушера-гинеколога, терапевта и эндокринолога.
2. Контролирование уровня сахара в крови с помощью специального прибора — глюкометра. Проводится контроль 4 раза в день (натощак и через час после каждого приема пищи).
3. Диета, исключающая легкоусвояемые углеводы, то есть сладкие продукты: конфеты, шоколад, пирожные, сахар, торты, финики, сдобные булки, газированные напитки и пр. А также стоит ограничить употребление жиров. Приемы пищи лучше разделить на 4-5 раз.
4. Умеренные физические нагрузки (пешие прогулки, утренняя зарядка, плавание).
5. Контроль артериального давления.
6. Контроль шевелений плода, своей массы тела.
7. Ведение дневника, в котором ежедневно записывать все данные измерений.
8. Ведение пищевого дневника (записывать все, что съели).
Диета
Самая главная задача в лечении гестационного диабета – поддержание уровня сахара в крови в норме.
Принимать пищу рекомендуется небольшими порциями, дробно, в день 4-6 раз. Это делается для того, чтобы избежать резких скачков сахара в крови. Диета основана на том, чтобы избегать употребления в пищу сахара, конфет, тортов, варенья и пр. Одним словом – сладкого (простые углеводы). Сложные углеводы (бобовые, крупы, фрукты, ягоды и пр.) рекомендуется ограничить до 50% от общего количества пищи.
Для женщин с нормальным весом рекомендуется в день употреблять 30 ккал/кг, с избыточной массой тела – 25 ккал/кг, с ожирением – до 15 ккал/кг.
Жирную и жареную пищу тоже лучше избегать, в них практически нет питательных веществ, зато много калорий. Рекомендуется кушать продукты с содержанием клетчатки. К ним относятся: каши, рис, овощи, фрукты, макароны и др. Клетчатка полезна не только больным, но и всем беременным, так как она стимулирует работу кишечника и уменьшает всасывание лишнего сахара в кровь. К тому же, в ней содержится много витаминов и минералов.
Нужно стараться избегать употребления сосисок, колбас, копченостей, свинины, бекона, баранины. Эти продукты содержат много видимых и скрытых жиров. Предпочтительны постные сорта мяса (индейка, курица, говядина) и рыба. Продукты желательно принимать в вареном виде или на пару.
Исключаются из рациона сливочное масло, маргарин, майонез, сметану, орехи, соусы и пр.
Рекомендуется пить не менее 1,5 л жидкости в день.
Инсулинотерапия
При неэффективности диетотерапии, беременной с гестационным диабетом назначают инсулинотерапию. Не стоит пугаться, при соблюдении всех рекомендаций врача инсулин безопасен и для беременной, и для ее малыша. К нему не развивается привыкание, поэтому после родов его можно легко отменить.
Как вводить инсулин при ГСД
Инсулин вводится инъекционным путем. Перед его применением кожу не нужно дезинфицировать, так как инсулин разрушается под воздействием спирта. Но шприцы, естественно, должны быть одноразовыми, а методы гигиены соблюдены.
Важно выполнять все правила инсулинотерапии и назначения лечащего врача. Нельзя пропускать и изменять дозы самостоятельно.
В период лечения часто придется измерять сахар в крови с помощью глюкометра. Все показания нужно будет записывать в тетрадь и показывать врачу.
Показания к инсулинотерапии:
- неэффективность диетотерапии на протяжении двух недель;
- наличие признаков заболевания плода по данным УЗИ (крупный плод, увеличенные печень и селезенка, отек и утолщение подкожного жирового слоя, кардиопатия, утолщение шейной складки);
- многоводие в результате гестационного диабета.
Важно! Таблетированные сахаропонижающие препараты во время беременности и лактации противопоказаны.
Источник
Беременность. Удивительный, замечательный и один из самых волнующих периодов жизни женщины, который сулит очень важные перемены — рождение ребенка. Конечно, все мамы хотят самого лучшего для своего малыша — в первую очередь, чтобы он был здоров. Залог здоровья малыша — это, в первую очередь, здоровье его мамы. Но, к сожалению, часто бывает так, что на этапе планирования беременности, или на ранних сроках беременности гинеколог говорит о необходимости посетить эндокринолога, так как выявлено повышение уровня сахара в крови.
При первом же визите к гинекологу у всех беременных исследуют гликемию (сахар крови — гр. glykys сладкий + haima кровь ) натощак. При этом, будущая мама может услышать: «У Вас сахар крови 5,1 ммоль/л, это выше нормы». Как же так? Вроде и показатель «невысокий». Но все дело в том, что целевые показатели гликемии у беременных и не беременных женщин отличаются.
Нормальный уровень сахара венозной плазмы крови у беременной натощак — строго ниже 5,1 ммоль/л. (следует отметить, что перед сдачей анализа можно пить ТОЛЬКО негазированную воду. Чай, кофе и др. — под запретом).
Если уровень сахара венозной плазмы крови ≥ 5,1 ммоль/л, но ниже 7,0 ммоль/л — ставят диагноз гестационный сахарный диабет. В некоторых случаях проводят оральный глюкозотолерантный тест (ОГТТ) для подтверждения диагноза, но это не является обязательным.
Критерии диагностики гестационного сахарного диабета и его причины
- Гестационный сахарный диабет — когда сахар крови натощак равен или более 5,1 ммоль/л и менее 7,0 ммоль/л, Через 1 час после ОГТТ (оральный глюкозотолерантный тест) равен или более 10,0 ммоль/л, Через 2 часа после ОГТТ равен или более 8,5 ммоль/л и менее 11,1 ммоль/л.
- Если уровень сахара в крови выше или равен 7,0 ммоль/л, проводят повторный забор крови из вены натощак и через 2 часа после еды с определением гликемии. Если сахар крови повторно будет 7,0 ммоль/л и выше, а через два часа после еды 11,1 ммоль/л и выше, ставится диагноз манифестный сахарный диабет.
Все исследования должны проводиться по венозной плазме крови. При оценке показателей сахара крови из пальца — данные не информативны!
Так почему же у здоровой женщины, у которой ранее сахар крови был всегда в норме, возникает его повышение?
На самом деле, повышение сахара крови (гипергликемия) во время беременности — в настоящее время частая ситуация. Согласно статистике, около 14-17 % всех беременностей протекает в условиях гипергликемии. Беременность — это состояние физиологической (связанной с физиологией организма, с его жизнедеятельностью) инсулинорезистентности (снижение чувствительности тканей к инсулину).
Разберем этот термин, чтобы было понятно. Глюкоза — это источник энергии для клеток нашего организма. Но из крови глюкоза самостоятельно в клетки попасть не может (исключение — клетки сосудов и головного мозга). И тут ей на помощь приходит инсулин. Без этого гормона клетка «не узнает» полезную и нужную ей глюкозу. Говоря простым языком, инсулин «открывает двери» клетки для прохождения в нее глюкозы. Клетка получает свою энергию, а уровень сахара в крови снижается. Таким образом, инсулин обеспечивает поддержание нормального уровня гликемии. Инсулинорезистентность — это состояние, при котором клетки частично «не узнают» инсулин. В итоге клетки недополучат свою энергию, а уровень сахара в крови будет расти.
«Виноваты» в физиологической инсулинорезистентности гормоны, которые вырабатывает новый орган беременной женщины — плацента. Ввиду такого действия гормонов на клетки, выработка инсулина в крови повышается для «преодоления» инсулинорезистентности. В норме этого оказывается достаточным, и когда глюкоза поступает в клетки — уровень сахара в крови снижается. Но у некоторых беременных женщин, несмотря на повышенный синтез инсулина, преодоления инсулинорезистентности не происходит, сахар в крови остается повышенным.
Манифестный сахарный диабет — это впервые выявленный сахарный диабет во время беременности, и его возникновение не связано с физиологической инсулинорезистеностью. Это тот же сахарный диабет, который возникает и вне беременности — сахарный диабет 2 или 1 типа.
При повышении уровня сахара крови у мамы повышается гликемия и уровень инсулина в крови у плода. В итоге это ухудшает течение беременности и вредит здоровью ребенка.
Чем опасен гестационный сахарный диабет
Гипергликемия во время беременности значительно повышает риск:
- Преэклампсии (форма позднего токсикоза — повышение артериального давления выше 140/90 мм.рт.ст, протеинурия (появление белка в моче), отеки).
- Преждевременных родов.
- Многоводия.
- Урогенитальных инфекций.
- Развития плацентарной недостаточности.
- Высокой частоты оперативного родоразрешения.
- Тромбоэмболических нарушений.
- Перинатальных заболеваний новорожденного, перинатальной смертности.
- Диабетической фетопатии новорожденного.
- Ишемических изменений головного мозга новорожденного.
- Поражения центральной нервной системы новорожденного.
- Пневмонии новорожденных.
- Макросомии плода (крупный плод) — основная причина родовых травм.
Кому нужно обследоваться на этапе планирования беременности:
- Женщинам, имеющим ожирение.
- Женщинам с нарушением овариальной функции, бесплодием.
- Женщинам с отягощенным акушерским анамнезом, невынашиваванием беременности.
- Женщинам, которые имели гестационный сахарный диабет в предыдущую беременность и вновь планирующих беременность.
Итак, диагноз гестационный сахарный диабет выставлен. Конечно, необходим индивидуальный подход к лечению любого заболевания, тут исключений нет. Индивидуальную схему лечения может подобрать только эндокринолог или гинеколог—эндокринолог на приеме. Одной пациентке эндокринолог назначит только специальную диету на весь период вынашивания, другой понадобится дополнительно медикаментозная терапия. Но основа одна для всех. Это специальное рациональное питание и правильный самоконтроль гликемии.
Как правильно проводить самоконтроль гликемии
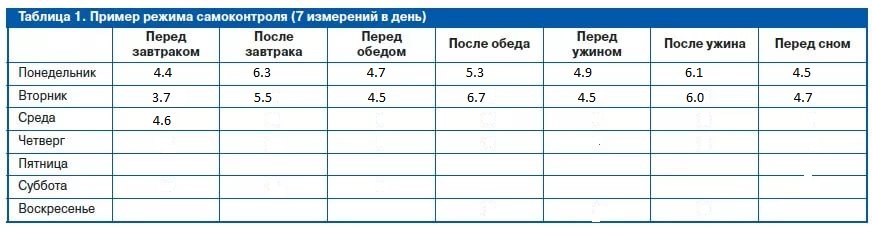
Самоконтроль гликемии осуществляется самостоятельно при помощи глюкометра. В аптеке есть возможность приобрести глюкометр как самый простой, так и более сложный, который сохраняет значения измерений, может построить гликемическую кривую.
Но какой бы ни был глюкометр, лучше всего начать вести дневник самоконтроля гликемии и дневник питания. Это обычная тетрадь, в которой на одной странице записывают все замеры сахара крови с указанием дат и времени измерения (перед едой, через час после еды, перед сном).
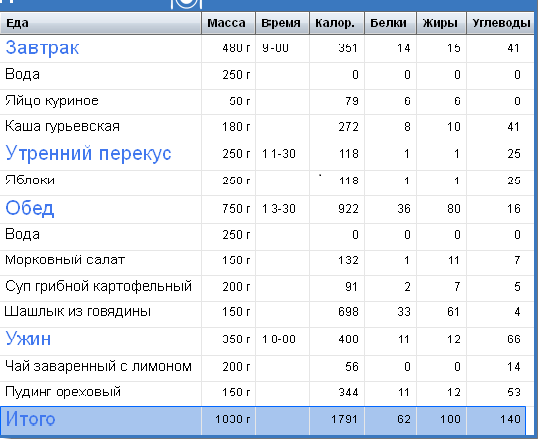
На другой странице пишут дневной рацион питания с указанием времени употребления пищи (завтрак обед, ужин или перекус) и количества продукта (обязательно) + калорийность, содержания белков, жиров и углеводов (желательно).
При гестационном сахарном диабете на этапе подбора и оценки адекватности лечения измерение гликемии должно быть от 4 до 7 раз в день. Это показатели натощак перед завтраком, перед обедом, перед ужином и на ночь (обязательно) + через 1-1.5 часа после завтрака, после обеда (дополнительно).
Каковы цели лечения гестационного диабета
- Гликемия натощак — строго менее 5,1 ммоль/л
- Гликемия через 1-1.5 часа после еды — менее 7 ммоль/л.
Особенности диеты при гестационном сахарном диабете:
- Недопустимо голодание, большие перерывы между приемами пищи.
- Последний прием пищи — за час до сна (перекус) — это белок (мясо, рыба, яйцо, творог)+сложные углеводы (не разваренные крупы, макароны, черный, цельнозерновой хлеб, овощи, бобовые). Если есть ожирение — последний перекус перед сном — белок + овощи.
- Свести к минимуму или отказаться полностью от сладостей (мед, сахар, сладкая выпечка, мороженое, шоколад, варенье), сладких напитков (соки, морсы, газировка), разваренных круп/макарон, картофельного пюре, белого хлеба, белого риса.
- Кратность приема пищи — не менее 6 раз в день! (3 основных + 3 перекуса)
- Нельзя допускать углеводного голодания, углеводы нужно есть обязательно, но правильные! Это не разваренные крупы, макароны, картофель, черный и цельнозерновой хлеб, овощи, бобовые, жидкие несладкие молочные и кисломолочные продукты. Рекомендовано употреблять углеводы в небольшом количестве каждые 3-4 часа.
- Обязательны физические нагрузки — прогулка утром и вечером по 30 минут.
- Увеличить потребление клетчатки — это овощи (кроме картофеля, авокадо). При ожирении клетчатку включать в каждый основной прием пищи.
- Низкокалорийные диеты недопустимы. За сутки употреблять не менее 1600 ккал. (с учетом фактической массы тела эндокринолог подберет индивидуальную норму).
- Жиры при нормальной массе тела должны составлять около 45% суточного рациона, при ожирении — 25-30%.
- Обязательна белковая пища — не менее 70 гр белка за сутки.
- Фрукты употреблять с низким гликемическим индексом в небольших количествах (не рекомендованы виноград, вишня, черешня, арбуз, дыня, инжир, хурма, бананы). Лучше сочетать с белковой пищей (например, с творогом, творожная запеканка с фруктами).
- Сухофрукты — не более 20 грамм сухофруктов за 1 прием в основные приемы пищи. Если это перекус — сочетать с белком (например, с творогом). Не чаще 2 раз в сутки.
- Шоколад — только горький, не более 3 долек (15 грамм) за 1 прием, не чаще 2 раз в сутки. В основной прием пищи или в сочетании с белком (например, с творогом).

Рекомендовано соблюдать «правило тарелки». Это правило заключается в том, что в каждый основной прием пищи необходимо употреблять продукты, богатые клетчаткой (овощи), белки, жиры и углеводы. При этом, большую часть тарелки (1/2) должны занимать овощи.
Рекомендации являются обобщенными. Если при употреблении того или иного продукта сахар крови становится выше целевых значений, рекомендовано ограничить его потребление или уменьшить количество продукта. Все вопросы по составлению индивидуальной схемы питания необходимо решать на приеме у эндокринолога.
Назначив диетотерапию, эндокринолог рекомендует контроль гликемии в течение двух недель. Если 2 и более показателей в течение недели выбиваются из целевых, необходимо повторное обращение к эндокринологу для интенсификации лечения.
Необходимо знать, во время беременности запрещен прием таблетированных сахароснижающих препаратов, поскольку их безопасность во время беременности не доказана.
Если при соблюдении диеты не удается достигнуть целевых показателей гликемии, врач назначает инсулин. Пугаться этого не следует. Никакого вреда ни маме, ни плоду инсулин совершенно не наносит. Существующие в народе мифы об инсулине — не более чем мифы. После родоразрешения в 99% случаев инсулин отменяется. Не стоит забывать, что главное в лечении гестационного сахарного диабета — это достижение стабильных целевых показателей гликемии.
Гестационный сахарный диабет: послеродовой период и лактация
Как отмечалось ранее, чаще всего после родов сахара крови приходят в норму. Но иногда бывают исключения. В первые трое суток после родов необходимо обследование, которое проводят с целью выявления возможного сохранения нарушенного углеводного обмена — проводят контроль гликемии натощак.
Лактация, грудное вскармливание является профилактикой сахарного диабета для женщин, перенесших гестационный сахарный диабет. Если у женщины сохраняется повышение гликемии, а на фоне диетотерапии сахара крови не приходят в норму, эндокринолог назначает инсулинотерапию на весь период грудного вскармливания. Прием таблетированных сахароснижающих препаратов во время лактации запрещен.
Подведем итоги
- Гестационный сахарный диабет характеризуется систематическим повышением гликемии при отсутствии лечения.
- Даже самое малое повышение гликемии у беременной женщины в итоге приводит к неблагоприятным последствиям.
- При повышении сахара в крови у мамы повышается гликемия и уровень инсулина в крови у малыша, что в итоге приводит к серьезным осложнениям, описанным выше.
- Во время беременности лучше лишний раз прийти к эндокринологу, если беспокоит тот, или иной вопрос, чем не прийти.
- Основы лечения гестационного сахарного диабета: правильный самоконтроль+ диетотерапия+ медикаментозная терапия(если назначил эндокринолог). Цели — стабильно целевые показатели гликемии.
Дорогие мамы, берегите себя. Относитесь серьезно к своему здоровью и здоровью вашего ребеночка. Легкой вам беременности и здоровых малышей!
Врач-эндокринолог Акмаева Галина Александровна
Источник
 Гестационный сахарный диабет при беременности (ГД) – разновидность СД, возникающий у женщин в связи с гормональными нарушениями на третьем триместре. В результате уровень сахара в крови повышается после приема пищи и снижается на пустой желудок.
Гестационный сахарный диабет при беременности (ГД) – разновидность СД, возникающий у женщин в связи с гормональными нарушениями на третьем триместре. В результате уровень сахара в крови повышается после приема пищи и снижается на пустой желудок.
Патология представляет угрозу для ребенка, поскольку может спровоцировать возникновение врожденных болезней.
Чтобы этого не произошло, на 24-28 неделе женщине рекомендуется сдать анализ на гестационный диабет, и в случае диагностирования заболевания придерживаться определенных правил питания и образа жизни. В некоторых случаях требуется медикаментозная терапия, назначить которую может только врач.
Гестационному диабету присвоен код по МКБ 10 – О 24.
Причины
Причины возникновения гестационного диабета у беременных не установлены. Однако все больше специалистов склоняются к версии, что патология развивается на фоне гормонального сбоя. В результате гормоны блокируют выработку инсулина. Однако организм не может допустить такую ситуацию, поскольку маме и малышу требуется глюкоза для нормального функционирования органов и систем. В итоге происходит компенсаторное повышение синтеза инсулина. Так и развивается гестационный диабет.
Аутоиммунные патологии – одна из возможных причин возникновения ГД. Такие болезни негативно воздействуют на состояние поджелудочной железы. В результате происходит уменьшение синтеза инсулина.

Группы риска
Существуют факторы, которые увеличивают риск возникновения ГД:
- Ожирение.
- Национальная принадлежность. Учеными доказано, что некоторые национальности страдают от гестационного сахарного диабета чаще других. В их число входят негры, азиаты, латиноамериканцы и коренные американцы.
- Повышенная концентрация глюкозы в моче.
- Нарушение толерантности организма к глюкозе.
- Генетическая расположенность. Если в роду кто-то страдал от данной патологии, то существует вероятность, что такая болезнь будет диагностирована и у женщины.
- Предыдущие роды, если вес малыша превышал 4 кг.
- Предыдущая беременность сопровождалась гестационным диабетом.
- Большое количество околоплодных вод.
Симптомы
Существуют некоторые признаки, которые косвенно свидетельствуют о возникновении гестационного диабета:
- резкий набор веса;
- частые позывы к мочеиспусканию и появление запаха ацетона от урины;
- быстрая утомляемость даже после продолжительного отдыха и отсутствии физической нагрузки;
- постоянная потребность в питье;
- потеря аппетита.

Если эти симптомы проигнорировать и не обратиться к врачу, то болезнь будет прогрессировать и возникнут следующие признаки:
- спутанность сознания;
- обморочные состояния;
- увеличение артериального давления;
- боли в области сердца, что в итоге может привести к инсульту;
- проблемы с деятельностью почек;
- ухудшение зрения;
- медленное заживление ранок на эпидермисе;
- онемение нижних конечностей.
Чтобы этого не произошло, рекомендуется регулярно посещать специалистов.
Диагностика
 Для диагностики гестационного диабета пациенту назначают анализ крови. Чтобы результат был достоверным, рекомендуется соблюдать правила сдачи биоматериала:
Для диагностики гестационного диабета пациенту назначают анализ крови. Чтобы результат был достоверным, рекомендуется соблюдать правила сдачи биоматериала:
- за три дня до проведения исследования не рекомендуется вносить корректировки в систему питания и следует придерживаться привычной физической нагрузки;
- кровь сдают натощак, поэтому после ужина и в утренние часы нельзя принимать пищу, а также пить чай и другие напитки за исключением чистой воды без газа.
Анализ проводится следующим образом:
- у пациентки забирается биоматериал;
- женщина выпивает воду с глюкозой;
- через два часа биоматериал забирается повторно.
Показатели анализов
Норма сахара в крови:
- из пальца – 4,8-6 ммоль/л;
- из вены – 5,3-6,9 ммоль/л.
Соответственно, гестационный диабет диагностируют при следующих показателях анализа:
- из пальца на голодный желудок – выше 6,1 ммоль/л;
- из вены на голодный желудок – выше 7 ммоль/л;
- после употребления воды с глюкозой – выше 7,8 ммоль/л.
Если исследование показало нормальный или низкий уровень глюкозы, то на 24-28 неделе беременности назначается повторный тест. Это связано с тем, что на раннем сроке анализ может показать недостоверный результат.
Если провести исследование позднее 28 недели, то патология уже может причинить необратимый вред малышу.
Виды
Диабет при беременности имеет несколько видов, в зависимости от времени возникновения:
- прегистационный диабет – такой вид диабета был диагностирован до наступления беременности (эта разновидность, в свою очередь, разделяется на диабет первого и второго типа);
гестационный диабет или диабет беременных.
Гестационный диабет, в свою очередь, имеет свою классификацию, в зависимости от назначаемой терапией:
- компенсируемый диетотерапией;
- компенсируемый диетотерапией и инсулином.
Терапия назначается, в зависимости от вида диабета и тяжести протекания патологии.
Лечение
Как лечить гестационный диабет? Существует два основных способа — диетотерапия и инсулинотерапия. Только врач может определить, клинические рекомендации требуются пациентке.
Инсулинотерапия
 Инсулинотерапия назначается в том случае, если соблюдение диеты не принесло желаемого результата и уровень глюкозы в крови не приходит в норму в течение длительного времени.
Инсулинотерапия назначается в том случае, если соблюдение диеты не принесло желаемого результата и уровень глюкозы в крови не приходит в норму в течение длительного времени.
В этом случае введение инсулина – необходимая мера, которая препятствует возникновению фетопатии.
Такой вид лечения врач назначает также при нормальной концентрации сахара, но при большом весе малыша, при большом количестве околоплодных вод или отечности мягких тканей.
Введение препарата рекомендуется делать на голодный желудок и перед ночным отдыхом. Однако точную дозировку и график инъекций определяет врач, исходя из тяжести патологии и индивидуальных особенностей пациентки.
Инъекции инсулина делают специальным шприцем. Препарат вводят подкожно. Обычно инъекции женщина выполняет самостоятельно после консультации специалиста.
Если требуется повышенная суточная доза введения инсулина, врач может ввести подкожную инсулиновую помпу.
Диета
Главной составляющей успешной терапии патологии является соблюдение некоторых правил питания. Это помогает нормализовать концентрацию сахара в крови. Вот принципы питания, которых рекомендуется придерживаться при данном виде патологии:
- из рациона следует исключить копчености, колбасные изделия, жирные соусы, орехи, семечки, сливочное масло, маргарин, а также жирное мясо;
- рекомендуется ввести в меню постное мясо, птицу и нежирные сорта рыбы;
- нельзя жарить продукты, при приготовлении пищи необходимо отдавать предпочтения приготовлению на пару, варению и запеканию;
- рекомендуется употреблять молоко и продукты из него с минимальной массовой долей жирности;
- необходимо ввести в рацион свежие овощи, зелень и грибы;
- следует перейти на дробное питание, то есть употреблять пищу 5-6 раз в день небольшими порциями;
- в день можно употребить не более 1800 ккал.

Влияние на плод
Чем опасен диагноз для будущего ребенка? Давайте разберемся.
 Гестационный диабет во время беременности негативно сказывается на развитии малыша.
Гестационный диабет во время беременности негативно сказывается на развитии малыша.
Если патология диагностирована на первых неделях, то возникает риск самопроизвольного выкидыша. Болезнь может также привести к появлению врожденных заболеваний у младенца.
Чаще всего от болезни страдает мозг и сердце.
Если патология возникла на втором или третьем триместре, то это приводит к чрезмерному росту малыша и его набору веса. В результате после родов у младенца сахар опустится ниже нормы, что может спровоцировать возникновение проблем со здоровьем.
Если у беременной развивается гестационный диабет, но при этом отсутствует полноценная терапия, высока вероятность развития фетопатии плода.
Такая патология грозит ребенку следующими последствиями:
- вес младенца более 4 кг;
- диспропорции тела;
- чрезмерное отложение жира в подкожное пространство;
- отечность мягких тканей;
- проблемы с дыханием;
- желтуха;
- проблемы с кровообращением и вязкостью крови.
Роды
 Если беременной диагностировали сахарный диабет, то для нормального протекания родовой деятельности женщине необходимо придерживаться рекомендаций врача. При такой патологии женщину госпитализируют на 37-38 неделе.
Если беременной диагностировали сахарный диабет, то для нормального протекания родовой деятельности женщине необходимо придерживаться рекомендаций врача. При такой патологии женщину госпитализируют на 37-38 неделе.
Даже если родовая деятельность не наступает, ее вызывают искусственным путем, но только если ребенок считается доношенным. Это позволяет избежать родового травматизма.
Не всегда возможны естественное родоразрешение. Если ребенок слишком крупный, то врачи назначают кесарево сечение.
Прогноз и профилактика
Соблюдение рекомендаций врача при гестационном диабете дает благоприятный прогноз для беременной и малыша. Если удастся поддерживать уровень сахара на нормальном значении, то это даст возможность женщине выносить и родить здорового ребенка.
Избежать возникновения гестационного диабета не всегда получается, но все-таки можно снизить риск появления болезни.
Это помогут сделать следующие профилактические мероприятия:
- снижение веса до допустимой отметки;
- переход на принципы правильного питания;
- отказ от так называемого сидячего образа жизни и повышения физической активности, если это не угрожает беременности;
- госпитализация по рекомендации врача.
Полезное видео
Будущие мамы с ГД очень часто задаются целым рядом вопросов: на какой неделе рожают, имея данный диагноз, как быть после родов и каким должно быть послеродовое наблюдение, а также последствиями для ребенка.
Мы подобрали для Вас видео с комментариями специалиста, и видео-дневник будущей мамы с диагнозом ГД:
Заключение
Если в период вынашивания младенца диагностирован гестационный диабет, это не повод паниковать или прерывать беременность. При соблюдении определенных принципов питания и соблюдения предписаний врача у женщины есть все шансы выносить и родить здорового малыша без угрозы для собственного здоровья.
Источник

