Дмжп у плода 20 недель беременности

Дефект межжелудочковой перегородки (ДМЖП) — это отверстие, располагающееся в стенке, что служит для разделения полостей правого и левого желудочков.
Общие сведения
Данное состояние приводит к ненормальному смешиванию (шунтированию) крови. В кардиологической практике такой дефект — наиболее часто встречающаяся врожденная патология сердца. Критические состояния при ДМЖП развиваются с частотой двадцать один процент. В равной степени возникновению данного порока подвержены малыши как мужского, так и женского пола.
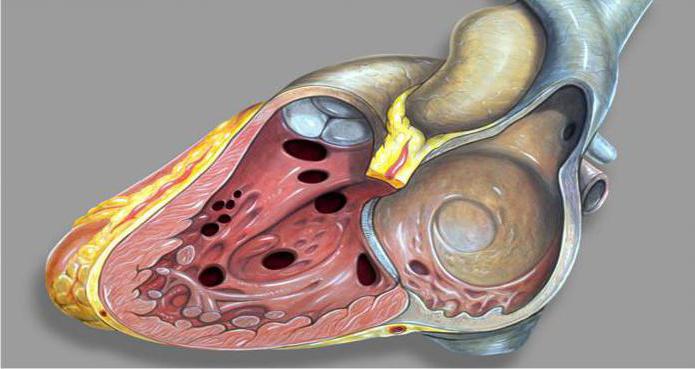
ДМЖП у плода может быть изолированным (то есть единственной существующей аномалией в организме) либо частью сложных пороков (атрезий трехстверчатого клапана, транспозиции сосудов, общих артериальных стволов, тетрады Фалло).
В некоторых случаях межжелудочковая перегородка отсутствует полностью, такой порок именуется единственным желудочком сердца.
Клиника ДМЖП
Симптоматика дефекта межжелудочковой перегородки часто проявляется в первые дни либо месяцы после рождения малыша.
К наиболее частым проявлениям порока относят:
- одышку;
- цианоз кожи (особенно кончики пальцев и губы);
- снижение аппетита;
- учащенное сердцебиение;
- быструю утомляемость;
- отеки в области живота, стоп и ног.
ДМЖП при рождении может протекать бессимптомно, если дефект достаточно мал, и проявиться лишь в более поздние сроки (шесть и более лет). Симптоматика напрямую зависит от величины порока (отверстия), однако насторожить доктора должны шумы, выслушиваемые при аускультации.
ДМЖП у плода: причины
Любые врожденные пороки сердца появляются из-за нарушений в развитии органа на ранних этапах эмбриогенеза. Важная роль при этом принадлежит внешним экологическим и генетическим факторам.
При ДМЖП у плода определяется отверстие между левым и правым желудочками. Мышечный слой левого желудочка более развит, чем в правом, а потому кровь, обогащенная кислородом, из полости левого желудочка проникает в правый и смешивается с обедненной кислородом кровью. В результате к органам и тканям поступает меньше кислорода, что в итоге приводит к хроническому кислородному голоданию организма (гипоксии). В свою очередь наличие дополнительного объема крови в правом желудочке влечет за собой его дилатацию (расширению), миокардиальную гипертрофию и, как следствие, возникновение сердечной правожелудочковой недостаточности и легочной гипертензии.
Факторы риска
Точные причины возникновения ДМЖП у плода неизвестны, однако немаловажным фактором является отягощенная наследственность (то есть наличие подобного дефекта у ближайших родственников).
Кроме того, огромную роль играют и факторы, что присутствуют во время беременности:
- Краснуха. Представляет собой вирусное заболевание. Если при настоящей беременности (особенно в первом триместре) женщина перенесла краснуху, то риск появления различных аномалий внутренних органов (в том числе и ДМЖП) у плода очень высок.
- Алкоголь и некоторые лекарственные средства. Прием подобных препаратов и алкоголя (в особенности в первые недели беременности) существенно повышает риск развития различных аномалий у плода.
- Неадекватное лечение сахарного диабета. Неоткорректированный уровень глюкозы у беременной приводит к гипергликемии плода, что в итоге может привести к возникновению разнообразных врожденных аномалий.

Классификация
Существует несколько вариантов расположения ДМЖП:
- Коновентрикулярный, мембранозный, перимембранозный ДМЖП у плода. Является наиболее частым расположением дефекта и составляет примерно восемьдесят процентов всех подобных пороков. Обнаруживается дефект на мембранозной части перегородки между желудочками с вероятным распространением на выходной, септальный и входной ее отделы; под клапаном аорты и трикуспидальным клапаном (его септальной створкой). Достаточно часто возникают аневризмы в мембранозной части перегородки, из-за чего впоследствии происходит закрытие (полное либо частичное) дефекта.
- Трабекулярный, мышечный ДМЖП у плода. Обнаруживается в 15-20 % всех подобных случаев. Дефект окружен мышцами полностью и может располагаться в любом из участков мышечной части перегородки между желудочками. Подобных патологических отверстий может наблюдаться несколько. Наиболее часто такие ДЖМП у плода закрываются самопроизвольно спонтанно.
- Подлегочные, подартериальные, инфундибулярные, нагребневые отверстия выносящего тракта составляют приблизительно 5 % всех подобных случаев. Локализуется дефект под клапанами (полулунными) выходного или конусовидного отделов перегородки. Достаточно часто данный ДМЖП вследствие пролапса правой створки клапана аорты сочетается с недостаточностью аорты;
- Дефекты в области приносящего тракта. Располагается отверстие в районе входного отдела перегородки, прямо под областью прикрепления желудочково-предсердных клапанов. Чаще всего патология сопровождает синдром Дауна.
Наиболее часто обнаруживаются одиночные дефекты, однако встречаются и множественные изъяны в перегородке. ДМЖП может участвовать в комбинированных сердечных пороках, таких как тетрада Фалло, транспозиция сосудов и другие.
В соответствии с размерами выделяют следующие дефекты:
- малые (симптоматика не выражена);
- средние (клиника возникает в первые месяцы после родов);
- крупные (чаще декомпенсировнные, с яркой симптоматикой, тяжелым течением и осложнениями, что могут привести к летальному исходу).
Осложнения ДМЖП
При небольших размерах дефекта клинические проявления могут не возникать вообще либо отверстия могут самопроизвольно закрываться сразу после рождения.
При более крупных дефектах могут возникать следующие серьезные осложнения:
- Эйзенменгера синдром. Характеризуется развитием необратимых изменений в легких в результате легочной гипертензии. Подобное осложнение может развиваться как у маленьких, так и у более взрослых детей. При подобном состоянии часть крови перемещается из правого в левый желудочек через отверстие в перегородке, ведь вследствие гипертрофии миокарда правого желудочка он оказывается «сильнее» левого. Потому к органам и тканям попадает кровь, обедненная кислородом, и, как следствие, развивается хроническая гипоксия, проявляющаяся синюшным оттенком (цианозом) ногтевых фаланг, губ и кожных покровов в целом.
- Сердечная недостаточность.
- Эндокардит.
- Инсульт. Может развиваться при крупных дефектах перегородки, вследствие турбулентного потока крови. Возможно образование тромбов, что впоследствии могут закупоривать сосуды мозга.
- Другие патологии сердца. Возможно возникновение аритмий и патологий клапанов.
ДМЖП у плода: что делать?
Чаще всего подобные пороки сердца обнаруживают на втором плановом УЗИ. Однако паниковать не стоит.

- Необходимо вести обыкновенный образ жизни и не нервничать.
- Лечащий врач должен тщательно наблюдать беременную.
- Если порок обнаружен во время второго планового УЗИ, врач порекомендует дождаться третьего обследования (в 30-34 недели).
- Если же дефект обнаруживается на третьем УЗИ, назначают еще одно обследование перед родами.
- Мелкие (например, ДМЖП 1 мм у плода) отверстия могут закрываться самопроизвольно до либо после рождения.
- Может потребоваться консультация неонатолога и проведение ЭКХО плода.
Диагностика
Заподозрить наличие порока можно при аускультации сердца и осмотре ребенка. Однако в большинстве случаев родители узнают о наличии такого дефекта еще до рождения малыша, при проведении плановых УЗ-исследований. Достаточно крупные дефекты (например, ДМЖП 4 мм у плода) выявляются, как правило, во втором либо третьем триместре. Мелкие же возможно обнаружить уже после рождения случайно либо при появлении клинических симптомов.
Диагноз «ДЖМП» новорожденному или ребенку более старшего возраста либо взрослому можно поставить, основываясь на:
- Жалобах больного. Данная патология сопровождается одышкой, слабостью, болями в сердце, бледностью кожи.
- Анамнезе болезни (время появления первых симптомов и связь их с нагрузками).
- Анамнезе жизни (отягощенная наследственность, болезни матери при беременности и так далее).
- Общем осмотре (вес, рост, соответствие развития возрасту, оттенок кожи и другие).
- Аускультации (шумы) и перкуссии (расширение границ сердца).
- Исследовании крови и мочи.
- Данных ЭКГ (признаки гипертрофии желудочков, нарушения проводимости и ритма).
- Ренгенологического исследования (измененная форма сердца).
- Ветрикулографии и ангиографии.
- ЭхоКГ (то есть УЗИ сердца). Данное исследование позволяет определить локализацию и размеры дефекта, а при доплерометрии (которую можно проводить еще во внутриутробном периоде) — объем и направленность крови сквозь отверстие (даже если ВПС — ДМЖП у плода 2 мм в диаметре).
- Катетеризации сердечных полостей. То есть введение катетера и определение с его помощью давления в сосудах и полостях сердца. Соответственно данным принимается решение о дальнейшей тактике ведения больного.
- МРТ. Назначают в случаях, если Эхо КГ неинформативно.
Лечение
При обнаружении ДМЖП у плода придерживаются выжидательной тактики, так как дефект может самопроизвольно закрыться еще до рождения либо сразу после родов. Впоследствии при сохранении диагноза ведением такого больного занимаются кардиологи.
Если дефект не нарушает кровообращения и общего состояния пациента, за ним просто наблюдают. При больших отверстиях, нарушающих качество жизни, принимают решение о проведении операции.
Оперативные вмешательства при ДМЖП могут быть двух видов: палиативные (ограничение легочного кровотока при наличии сочетанных пороков) и радикальные (полное закрытие отверстия).
Методики проведения операций:
- На открытом сердце (например, при тетраде Фалло).
- Катетеризация сердца с контролируемым наложением заплатки на дефект.
Профилактика дефекта межжелудочковой перегородки
Специфических профилактических мер ДМЖП у плода нет, однако для того, чтобы предотвратить ВПС, необходимо:
- Обратиться в женскую консультацию до двенадцати недель беременности.
- Регулярно посещать ЖК: один раз в месяц первые три месяца, один раз в три недели во втором триместре, а затем один раз в десять дней в третьем.
- Соблюдать режим и придерживаться правильного питания.

- Ограничить влияние вредных факторов.
- Исключить курение и алкоголь.
- Принимать лекарства сугубо по назначению врача.
- Поставить прививку от краснухи минимум за шесть месяцев до планируемого наступления беременности.
- При отягощенной наследственности тщательно наблюдать за плодом для как можно более раннего обнаружения ВПС.
Прогноз
При небольших ДМЖП у плода (2 мм и меньше) прогноз благоприятный, так как подобные отверстия часто закрываются самопроизвольно. При наличии крупных дефектов прогноз зависит от их локализации и наличия сочетания с другими пороками.
Источник
Дефект межжелудочковой перегородки у ребенка (ДМЖП) или желудочковый канал – формируется у эмбриона внутриутробно и после рождения ребенка считается врожденным пороком сердца.
Подробнее о том, что такое ДМЖП у плода, о причинах аномалии и последующем лечении, мы расскажем в этой статье.
 У ДМЖП есть несколько причин:
У ДМЖП есть несколько причин:
- Генетическая предрасположенность.
- Интоксикации во время беременности матери.
- Инфекционные и вирусные заболевания.
- Нарушение экологической обстановки.
- Алкоголь и никотин.
Классификация аномалии
Анатомически мжп разделена на три части:
- мембранозная;
- мышечная;
- трабекулярная.
Исходя из этого строения, аномалии мжп классифицируются так:
- Подартериальные, расположенные под артерией легкого и клапаном аорты. Обычно закрываются без врачебного вмешательства.
- Перимембранозные, диагностируются в мышечной ткани. Считаются комбинированным пороком, чаще всего с ДМПП (дефект междпредсердной перегородки).
- Аномалия в мышечной части, не соприкасается с клапанами.
- Перегородка отсутствует полностью.
- Надгребневый дефект, затрагивающий область выше желудочка.
Щелевидный ДМЖП у плода от 1,5 мм и до 1,7 зарастает сам и не требует лечения. Отверстия большого размера требуют хирургического вмешательства.
Дефект межжелудочковой перегородки в 20 недель развития плода диагностируется на УЗИ, при комбинированном пороке, не совместимом с жизнью, женщине рекомендуют прервать беременность.
Лечение тяжелых дефектов межжелудочковой перегородки

При большом отверстии порок может и не зарастать, в таком случае проводят хирургическое вмешательство в первые три месяца жизни ребенка.
Дефекты средней тяжести оперируют в первые полгода после рождения, более легкие — до одного года.
Если ДМЖП у плода подтвердился при рождении, и имеет большие размеры – это опасно для жизни ребенка. С первого вздоха происходит перегрузка сосудов легких, в них повышается давление.
Данные о перегрузке и величине сброса кровопотока дает УЗИ и зондирование внутренних областей сердца.
Высокое давление в малом круге кровообращения свидетельствует о начале процесса гипертензии легких. Процесс компенсации нарушения: разрастание желудочков, утолщение стенок артерий и потеря ими эластичности.
В этот период ребенок чувствует себя намного лучше, но откладывать лечение – это ошибка, так как ситуация становится опасной. Сброс через дефект прекращается, давление в правом желудочке поднимается и начинается отток венозной крови в большой круг кровообращения. Наступает момент, когда делать операцию становится невозможным, сердце не справится с измененной картиной кровообращения.
Клиническая картина порока у новорожденных и детей младшего возраста
 Основной симптом – отсутствие прибавки в весе у новорожденных, им трудно сосать, их мучает одышка, поэтому малыши беспокойны и плаксивы.
Основной симптом – отсутствие прибавки в весе у новорожденных, им трудно сосать, их мучает одышка, поэтому малыши беспокойны и плаксивы.
Дети старшего возраста часто болеют простудными заболеваниями, которые переходят в пневмонию. Такие пациенты должны находиться под наблюдением педиатра и кардиолога.
Их лечат консервативно, выписывая препараты: наперстянки и дигоксин, а также мочегонные средства. Однако рано или поздно дефектный участок перегородки придется оперировать, даже если симптомы удалось уменьшить.
Хирургическое вмешательство и послеоперационный период
Хирургическая операция проводится на открытом сердце с применением аппарата искусственного кровообращения. Отверстие зашивают или устанавливают заплату. Для заплаты используется синтетический или биологический материал.
 Слабым новорожденным с недобором веса операция на открытом сердце противопоказана, поэтому хирургическое вмешательство делят на две части. Первый этап заключается в поддержании жизни ребенка и улучшении гемодиализа, на втором этапе устраняют дефект оперативным путем.
Слабым новорожденным с недобором веса операция на открытом сердце противопоказана, поэтому хирургическое вмешательство делят на две части. Первый этап заключается в поддержании жизни ребенка и улучшении гемодиализа, на втором этапе устраняют дефект оперативным путем.
В план хирургических мероприятий первой операции входит снижение уровня сброса крови из лж в пж, увеличивая сопротивление оттоку. Для этого на артерию легких выше клапана накладывают специальный манжет. Вторая операция назначается через два или три месяца.
Процедура суживания артерии не только тяжела сама по себе, восстановление после нее проходит тяжело, поэтому на современном этапе медицина стремится к тому, чтобы проводить вмешательство в один этап.
 Описанная выше операция считается полиативной и проводится только тем детям, которых невозможно выходить после радикального вмешательства.
Описанная выше операция считается полиативной и проводится только тем детям, которых невозможно выходить после радикального вмешательства.
На заключительном этапе манжет изымается, и дефект закрывается заплатой. Коррекция производится с применением искусственного кровообращения и относительно безопасна.
После реабилитации прооперированный ребенок считается здоровым и не относится к группе инвалидов. Ему необходимы посильные физические нагрузки и социальное общение как всем детям.
Возможные послеоперационные осложнения
Вмешательство дает небольшой процент смертности, отдаленный прогноз положительный. Большинство больных, перенесших закрытие дефекта в школьном возрасте, ведут активную жизнь, могут заниматься спортом.
Размеры сердца обычно возвращаются к норме через несколько месяцев после ушивания или наложения заплаты, однако может сохраняться увеличение артерии легких. При гиперплазии органа у ребенка могут развиться аритмия, нарушение в работе миокарда.
Продолжающийся процесс оттока крови из пж вызывает шум, являющийся признаком нарушения давления в нем и стволе легких. Постепенно шум становится все менее слышным, при его длительном сохранении кардиолог может заподозрить сужение артерии легкого и нарушение кровообращения в венах легких.
 Из отдаленных последствий операции по закрытию отверстия наиболее часто встречается патологическое состояние митрального клапана (пролапс).
Из отдаленных последствий операции по закрытию отверстия наиболее часто встречается патологическое состояние митрального клапана (пролапс).
Выявить пролапс после коррекции порока крайне важно, так как его развитие может осложниться бактериальным эндокардитом.
Одно из самых тяжелых послеоперационных осложнений – тяжелая митральная недостаточность, в таких случаях проводят протезирование клапана.
У большого числа прооперированных детей наблюдается застойная сердечная недостаточность, ее тяжесть зависит от величины закрытого отверстия и уровня устойчивости сосудов легких.
К отдаленным последствиям во взрослом возрасте относится поздняя полная блокада сердца.
Предотвращение ДМЖП у плода. Питание будущей матери
 Правильное питание беременной позволяет избежать такой тяжелой проблемы как ДМЖП у плода. К неправильному развитию сердечно-сосудистой системы приводит недостаток фолиевой кислоты. Получение фолиевой кислоты в первые месяцы беременности позволяет предотвратить дефект межжелудочковой перегородки.
Правильное питание беременной позволяет избежать такой тяжелой проблемы как ДМЖП у плода. К неправильному развитию сердечно-сосудистой системы приводит недостаток фолиевой кислоты. Получение фолиевой кислоты в первые месяцы беременности позволяет предотвратить дефект межжелудочковой перегородки.
Норма для будущей матери 400 мкг в сутки, ее можно получить в виде готового препарата или с продуктами питания: свежая зелень, листовой салат, цитрусовый сок, горох, фасоль, орехи.
Огромную роль в профилактике врожденных пороков играет витамин В12. Его норма для беременной 3 мкг в сутки. Источник витамина В12: молочные и кисломолочные продукты, яйца, мясо. В группу риска по впс попадают женщины-веганы.
 Некоторые продукты, способствующие правильной закладке внутренних органов ребенка:
Некоторые продукты, способствующие правильной закладке внутренних органов ребенка:
- молоко;
- сметана;
- творог;
- кефир;
- диетическое мясо птицы;
- яйца, в особенности перепелиные;
- рыба;
- печень;
- орехи.
 Основной строительный материал для плода – белки. Белковая недостаточность приводит к неправильному формированию сердца во внутриутробный период.
Основной строительный материал для плода – белки. Белковая недостаточность приводит к неправильному формированию сердца во внутриутробный период.
Вынашивающей ребенка женщине необходимо не менее сто грамм белка в сутки, а в третьем триместре не менее 120 грамм белка. Половину белковой порции должны составлять продукты животного происхождения.
Это не менее 150 грамм диетического мяса птицы или кролика, рыбы, сыра, творога. В день необходимо съесть одно яйцо.
 Недополучение будущей матерью питательных веществ приводит к нарушению сердечно-сосудистой системы ребенка, поэтому женщинам-вегетарианкам рекомендуется в этот важный период отказаться от своих принципов для сохранения здоровья плода.
Недополучение будущей матерью питательных веществ приводит к нарушению сердечно-сосудистой системы ребенка, поэтому женщинам-вегетарианкам рекомендуется в этот важный период отказаться от своих принципов для сохранения здоровья плода.
![]()
Источник
Девочки, сегодня в 22 недели поставили мне на узи такой диагноз — ДМЖП (не клинический) до 1,5 мм — на словах врач сказал 1 мм. Что с этим делать? Оно само зарастет и что съесть-выпить, чтобы зарасло? Оно будет увеличиваться с ростом плода и сердца? Сижу реву…
Вам нужно на консультацию к хорошему УЗИсту. Не ревите пока,иной раз узисты…письку на 20 неделях М от Ж не отличают,чего говорить о переогородочке и 1 мм.
Прошли через это… Только диагноз поставили уже после родов. У вашего малыша дефект маленький, скорее всего сам закроется (если располагается в мышечном слое) по мере нарастания сердечной мышцы. У нас не было никаких ограничений, дефекты(их было 2) сами полностью закрылись к 6 годам. Как я поняла кардиологов — этот порок считается наиболее благоприятным в плане самоизлечения. Не рыдайте, берегите нервы. Все будет хорошо.
Тоже был ДМЖП,не могу сказать,какого размера.И еще был порок Тетрада Фалло.Прерывалась….
это был Тё((( сказал пока не переживать, может само пройдет… А если не пройдет? Отчего такая хрень у малыша? Если только от московского смога…
нам поставили премембранозный — это где? спасибо за поддержку…((
про Фалло читала, это вообще жесть. Сочувствую…
сходите к стыгару/демидову/воеводину
Нам тоже ДМЖП поставили. Делали УЗИ в нескольких местах, при этом, например, в ЦПСиР дефект до 2 мм вообще не отмечают в особенностях, в 29 р/д тоже. В 20 РД, где я лежала в стационаре, этого ДМЖП вообще не заметили. Ездили делать УЗИ в перинатальный центр при Бакулевке. У нас щелевидный был в 30 недель до 1.8мм, прогноз дали благоприятный: должен зарасти до родов или до 1 года ребенкина. Сказали не нервничать, приезжать на контрольное УЗИ в 1 ребенкин месяц. Автор, советую и вам не трепать лишний раз нервы себе и ребетенку. А для успокоения, если уж хотите, то УЗИ лучше тогда уже сделать в Бакулевке, чтобы профильно посмотрели.
спасибо за ответ! Наверное, поеду в Бакулевку, когда это лучше сделать — наверное в следующее плановое узи, в 30 недель? или прямо сейчас ехать?
Напишите, пожалуйста, когда у Вас это обнаружили и какая динамика — увеличивается дефект с течением беременности или наоборот?
Должно зарасти. Мне в 31 неделю поставили ДМЖП 2 мм (плюс еще кучу проблем с сердечком), потом наблюдалась в Бакулевке. Так вот, до 2 мм ДМПЖ вообще не считаются серьезными дефектами. После рождения (на 7-й день) делали ЭхоКГ малышу — ДМЖП было уже 1 мм, ну и остальные наши проблемы уже тоже были гораздо меньше — все зарастает со временем,т.к. с ростом ребенка и увеличением сердечка подобные вещи обычно наоборот затягиваются. У вас есть шанс, что ДМЖП зарастет вообще к родам.
Если хотите, напишите мне в личку — расскажу подробно про Бакулевку и др.
Та же история, что и у Вас. Тё поставил тот же диагноз, размеры те же. В ЖК врач направила в Бакулевку УЗИ делать в 28-29 недель. В целом успокоила, сказала, что прогноз благоприятный.Вот поеду делать в конце октября.
меня он еще напугал, сказав, что многие пороки сердца пренатальное узи не диагностирует( а вдруг там еще что-то(
Нам ставили. По факту рождения дмжп — не нашли!
Нас он старался успокоить, сказал, что обязательно после рождения нужно сделать УЗИ сердца, и тогда все будет понятно. А так, выразил надежду, что дефект к рождению зарастет. Я через 4 недели делала плановое УЗИ (не в Бакулевке, туда еще только поеду), так врач ничего не сказал и не увидел.
а какой был размер дефекта, когда ставили диагноз?
У меня сынок родился с ДМЖП 2,8 в мышечной части, в 7 мес дефект начал закрываться, после года пойдем посмотрим.
Важно в какой части, в мембранной — плохо, не закроется, в мышечной лучше, закроется скорее всего, для самочувствия важно какой сброс крови, чем меньше тем лучше. Часто небольшой ДМЖП в мышечной части называют «много шума из ничего».
Есть мышечный слой, это ближе к верхушке сердца, а есть мембранозный — ближе к предсердиям и клапанам. У нас один в мышечном слое был(он раньше закрылся), другой ближе к мембране, закрылся попозже, но тоже ничего криминального. А размер больше вашего был. Все наши переживания от недостатка информации, я в роддоме так ревела, мне уж и не знали, что дать. А потом все врачи обстоятельно разъяснили и сразу как-то спокойнее стало.Поверьте, у наших детей далеко не самые серьезные проблемы со здоровьем.
У нас так было,но я до родов не знала об этом(и это плохо,что не знала)Советую вам в бакулево в отделение для беременных сходить) После родов наблюдать дете там же бывает,что дефект не рассходится(это зависит от места дефекта на перегородке)Если начнет расходится, то операция. Да это не просто,но не смертельно(7 дней больницы и вы дома). Моей дочке уже 5 лет(операцию сделали в год)Нормальный жизнерадостный ребенок. Да она не сильно любит активные игры(видно организм сам страхует себя) ну и что, зато рисует хорошо. Вы не плачте,это плохо для ребенка,ребенок должен чувствовать,от вас поддержку и быть спокойным иначе ему не пройти испытание. УДАЧИ!
Можно вопрос — скажите, а внешне как нибудь проявлялся этот дефект? Были ли какие нибудь симптомы на первом году жизни — посинение вокруг ротика, холодные ручки, потливые ножки? Как вы узнали о дефекте?
У нас это был не единственный дефект сердца(но это я узнала в 4 месяца ребенкиных)Руки холодные(но они у нее по определению холодные), а так не отддышек, не потения при сосании не было. У нас дефек давал не приятный звук при дыхание(знаете как когда бронхит,есть хрипы) Вот у нас так было. По этому и начали обследовать. Но сразу не сообразила про Бакулевку, так что операция прошла в год,а хорошо бы было в 4-6 мес. Просто в год дети ходить начинают и их очень тяжело ограничеть в этом,даже на неделю.
А зачем к ним идти, если они не специализируются именно на сердце? тем более у автора явно не грубый порок у малыша! Ну, написал мне Воеводин в 25-26 недель подозрение на ДМЖП и что? Вот в Бакулевке мне хоть прогноз какой-то дали и все объяснили. Кстати, когда я была в Бакулевке, мне врач сказала, что в последнее время именно от признанных светил Стыгар/Демидов/Воеводин («старой гвардии» ) в последнее время очень много беременных приходит на обследование, при этом иногда излишне напуганных вплоть до прерывания, при этом пороки или аномалии развития у плода вполне излечимые оказываются на практике. Нам вот тоже Воеводин дал всего 5% положительного исхода, а мы верим, что у нашего малыша все будет хорошо!
а можно ли попасть в бакулевку на узи без направления?
только так и можно, никакие направления не нужны, все платно
большое спасибо всем за поддержку, я успокоилась и решила раньше времени не психовать. Задала вопрос на форуме перинатального центра Бакулевки — ответили, что вероятность закрытия высокая и надо сделать внимательно узи в 32 недели примерно. В общем, гуляю, кушаю овощи-фрукты и молю Бога, чтобы все само прошло.
Нам поставили дмжп в 13 недель 1,3мм,направили к детскому кардиохирургу на УЗИ, была у него на 22 недели он поставил дмжп в мышечной 1, 2мм и 1мм,но сказал что переживать не надо должно зарасти внутриутробно и дал направление на УЗИ в 30 недель посмотрим как себя ведёт малыш и сердце
Источник

