Аномалия развития стоп у ребенка
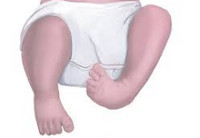
Врожденные аномалии нижних конечностей – обруппа пороков развития, включающая в себя патологию области тазобедренного сустава, бедра, коленного сустава, голени, голеностопного сустава и стопы. Может наблюдаться полное отсутствие конечности или какого-то из ее отделов, недоразвитие целого сегмента или одной из костей, входящих в этот сегмент, недоразвитие мышц, сосудов и нервов, соединительнотканные перетяжки и т. д. Возможно сочетание нескольких врожденных аномалий. Диагноз выставляется на основании данных осмотра, результатов рентгенографии, КТ, МРТ и других исследований. Лечение обычно хирургическое. Прогноз зависит от тяжести патологии.
Общие сведения
Пороки развития нижних конечностей представляют собой обширную группу аномалий, возникших во внутриутробном периоде и значительно различающихся по тяжести. В практике ортопедии и травматологии встречаются относительно часто и составляют 55% от общего количества врожденных аномалий опорно-двигательного аппарата. Грубые пороки диагностируются сразу после рождения. Мелкие аномалии в ряде случаев могут протекать бессимптомно или почти бессимптомно и становиться случайной находкой при обследовании по поводу других травм и заболеваний. Лечением врожденных аномалий нижних конечностей занимаются детские ортопеды и травматологи.

Врожденные аномалии нижних конечностей
Причины
Аномалии развития могут возникать в результате мутаций, а также действия внешних и внутренних тератогенных факторов. Наиболее распространенными внешними факторами, оказывающими негативное влияние на формирование конечностей, являются инфекционные болезни, нарушения питания, прием ряда медикаментов и радиационные воздействия. К числу внутренних факторов, которые могут привести к нарушению формирования конечностей, относится пожилой возраст матери, патология матки, тяжелые соматические болезни, некоторые гинекологические заболевания и эндокринные нарушения.
Классификация
Пороки, которые возникают вследствие недостаточности формирования:
- Амелия – конечность полностью отсутствует. Возможен апус (отсутствуют обе нижние конечности) и монопус (отсутствует одна нижняя конечность).
- Фокомелия или тюленеобразная конечность. Отсутствуют средние и/или проксимальные части конечности вместе с соответствующими суставами. Может быть двухсторонней или односторонней. Иногда в процесс вовлекаются все конечности, как нижние, так и верхние. Полная фокомелия – голень и бедро отсутствуют, сформированная стопа прикрепляется к туловищу. Дистальная фокомелия – голень отсутствует, стопа прикрепляется к бедру. Проксимальная фокомелия – бедро отсутствует, голень со стопой прикрепляются к туловищу.
- Перомелия – разновидность фокомелии, при которой наблюдается отсутствие части конечности в сочетании с недоразвитием ее дистального отдела (стопы). Полная перомелия – нога отсутствует, в месте ее прикрепления располагается кожный выступ или рудиментарный палец. Неполная – бедро отсутствует или недоразвито, конечность также заканчивается кожным выступом или рудиментарным пальцем.
Кроме того, различают отсутствие (аплазию) малоберцовой или большеберцовой кости, отсутствие фаланг (афалангию), отсутствие пальцев (адактилию), наличие одного пальца на стопе (монодактилию), а также типичную и атипичную формы расщепления стопы из-за отсутствия или недоразвития ее средних отделов.
Пороки, которые возникают вследствие недостаточной дифференцировки:
Сиреномелия – слияние нижних конечностей. Может наблюдаться слияние только мягких тканей либо слияние как мягких тканей, так и некоторых трубчатых костей. Нередко сочетается с отсутствием или недоразвитием костей таза и конечностей. При сиреномелии возможно как отсутствие стоп, так и наличие одной или двух стоп (чаще рудиментарных). Обычно наблюдается одновременное недоразвитие прямой кишки, заднего прохода, мочевой системы, внутренних и наружных половых органов.
Кроме того, в группу пороков, обусловленных недостаточной дифференцировкой, включают синостозы (сращения костей), врожденный вывих бедра, врожденную косолапость, артрогрипоз и некоторые другие аномалии.
Пороки вследствие увеличения количества: увеличение количества нижних конечностей – полимелия, удвоение стопы – диплоподия.
Пороки вследствие недостаточного роста – гипоплазии различных костей нижних конечностей.
Пороки вследствие избыточного роста – гигантизм, возникающий при одностороннем увеличении развитой конечности.
Врожденные перетяжки – тканевые тяжи, возникающие в различных местах конечности и зачастую нарушающие ее функцию.
Виды аномалий
Недоразвитие бедренной кости
Составляет 1,2% от общего количества врожденных деформаций скелета. Часто сочетается с другими аномалиями, в том числе аплазией малоберцовой кости и отсутствием надколенника. Проявляются хромотой. Степень нарушения функции конечности зависит от величины укорочения и тяжести порока развития. При поражении диафиза смежные суставы, как правило, не изменены, их функция сохранена в полном объеме. При поражении дистальных отделов бедра обычно возникают контрактуры. Конечность ротирована, укорочена. Таз перекошен и опущен в сторону дефекта. Ягодичная складка сглажена или отсутствует. Мышцы ягодицы и бедра атрофированы, стопа в положении эквинуса. Рентгенография бедренной кости свидетельствует об укорочении и недоразвитии сегмента.
Лечение хирургическое, направленное на восстановление длины конечности. В раннем возрасте выполняют операции для стимуляции ростковых зон. Начиная с 4-5 лет, осуществляют остеотомию в сочетании с наложением дистракционного аппарата. Если укорочение настолько велико, что восстановление длины конечности не представляется возможным, необходима ампутация стопы, иногда – в сочетании с артродезом коленного сустава (для создания длинной функциональной культи). При незначительном укорочении возможно использование специальной обуви и различных ортопедических аппаратов.
Врожденный вывих бедра и дисплазия тазобедренного сустава
Врожденный вывих бедра наблюдается относительно редко, обычно обнаруживаются различные степени дисплазии. Патология, как правило, односторонняя. Девочки страдают в 7 раз чаще мальчиков. В 5% случаев выявляется прямая передача порока по наследству. Проявляется хромотой, ротацией и укорочением конечности. При двухсторонней аномалии возникает утиная походка. Рентгенография тазобедренного сустава свидетельствует об уменьшении и уплощении головки и ее стоянии выше вертлужной впадины. Лечение в раннем возрасте консервативное с использованием различных аппаратов, специальных трусиков и подушечек. При неустранимых вывихах по достижении 2-3 лет проводится операция.
Вальгусная и варусная деформация бедра
Развивается при нарушении оссификации шейки или внутриутробном повреждении хряща, одинаково часто наблюдается у девочек и мальчиков, в 30% выявляется с двух сторон. Вальгусная деформация, как правило, протекает бессимптомно. Варусное искривление сопровождается хромотой, ограничением движений и быстрой утомляемостью конечности. Клинические проявления напоминают врожденный вывих бедра. При рентгенографии определяется задержка окостенения головки, укорочение и истончение бедренной кости. Шеечно-диафизарный угол уменьшен. Лечение хирургическое, выполняется корригирующая остеотомия для увеличения шеечно-диафизарного угла.
Врожденный вывих надколенника
Встречается достаточно редко. Имеется наследственная предрасположенность. Может сочетаться с другими пороками, мальчики страдают вдвое чаще девочек. Врожденный вывих надколенника проявляется быстрой утомляемостью конечности, неустойчивой походкой и частыми падениями. Возможна контрактура. Без лечения проблема с возрастом усугубляется, возникает деформирующий артроз, развивается вальгусное искривление конечности. Рентгенография коленного сустава свидетельствует о недоразвитии и смещении надколенника (чаще кнаружи) и недоразвитии наружного мыщелка. Лечение хирургическое – собственную связку надколенника перемещают и фиксируют в срединном положении.
Отсутствие надколенника
Часто сочетается с другими аномалиями развития коленного сустава (недоразвитием суставных концов большеберцовой и бедренной кости), с вывихом бедра и голени, косолапостью и прочими пороками. Течение изолированной патологии обычно бессимптомное, при повышенных нагрузках возможна слабость и утомляемость конечности. При изолированной аномалии лечение не требуется.
Врожденный вывих голени
Выявляется редко, обычно носит двухсторонний характер. Сопровождается контрактурой и деформацией колена. Тип деформации зависит от вида смещения костей голени. Мышцы бедра и голени недоразвиты, часто имеют аномальные точки прикрепления. Патология нередко сочетается с аномалиями развития голеностопного сустава, отсутствием или недоразвитием большеберцовой кости. Лечение в раннем возрасте консервативное (вытяжение с последующим вправлением). В возрасте 2 года и старше проводятся операции – открытое вправление вывиха, при необходимости в сочетании с коррекцией сопутствующей скелетной патологии.
Вальгусные и варусные деформации коленного сустава
Наблюдаются редко, могут передаваться по наследству. Обычно сочетаются с деформацией шейки бедра и плоскостопием. Становятся причиной раннего тяжелого гонартроза. В возрасте до 5-6 лет проводится коррекция с использованием консервативных методов, в последующем осуществляется оперативное вмешательство. В зависимости от тяжести патологии проводят изолированную остеотомию в области надмыщелков бедренной кости либо сочетают остеотомию бедра с желобковой, клиновидной или поперечной остеотомией большеберцовой кости.
Аплазия или недоразвитие большеберцовой кости
Сопровождается укорочением и искривлением конечности. Стопа супинирована, находится в положении эквинуса или подвывиха. Опора нарушена. Возможно сочетание с недоразвитием или отсутствием костей стопы, недоразвитием или вывихом надколенника, атрофией и нарушением развития мышц голени и бедра. Детям до 3 лет проводится консервативная терапия для восстановления нормального положения стопы. В последующем выполняется удлинение голени с использованием дистракционных аппаратов.
Ложный сустав большеберцовой кости
Может быть истинным или возникшим в месте расположения врожденной кисты. Выявляется патологическая подвижность, углообразное или дугообразное искривление в области ложного сустава, атрофия мышц, уплотнение и рубцовые изменения кожи, укорочение и утончение конечности. Рентгенография костей голени свидетельствует об остеопорозе. Лечение хирургическое с использованием костных трансплантатов или аппарата Илизарова.
Источник
На стопе и пальцах стоп встречается множество вариантов аномалий развития. Косолапость, расщепление стопы, ампутация, полидактилия, синдактилия, олигодактилия, макродактилия, искривление пальцев, молоточкообразный их вид и др. При многих перечисленных врожденных пороках функция стопы не нарушается.
Врожденная косолапость
Наиболее частый порок развития конечностей. Она составляет 12% всех врожденных деформаций. У мальчиков встречается в 2 раза чаще, чем у девочек.
Косолапость бывает генетически обусловленной и зависящей от влияния неблагоприятных факторов внешней среды. Обычно косолапость двусторонняя. При одностороннем поражении чаще всего она бывает правосторонней.
Симптомы . Классическими симптомами косолапости являются: приведение переднего отдела стопы, стойкое подошвенное сгибание и супинация. Врожденной косолапости сопутствует внутренняя ротация голени.
Наружный край стопы при косолапости обычно закруглен, здесь же имеется «натоптыш», продольный свод углублен. При косолапости страдают и мышцы голени, они атрофичны, функция их снижена. Если больной не лечится, то с возрастом деформация утяжеляется и можно встретить взрослых больных, у которых стопы повернуты назад, походка нарушается, а работоспособность снижается.
Рентгенологически определяются изменения в костях плюсны и предплюсны.
Лечение косолапости нужно начинать с первых дней жизни ребенка. После редрессации в первые недели жизни накладывают мягкие повязки из фланелевых бинтов, а с месячного возраста — гипсовые «сапожки». Лечение длится обычно 4-6 мес, затем назначают эмалитиновые «сапожки». Ортопедическую обувь с широкими носками, проклейкой вдоль большого пальца и удлиненным каблуком назначают на 2- 3 г. после лечения. При неустранении в этот срок любого компонента косолапости (обычно это эквинус либо супинации пятки) показано оперативное лечение. Классическим методом устранения косолапости является операция на мягких тканях по Т.С. Зацепину, которая выполняется в первые 3-4 года жизни и заключается в удлинении сухожилий задней большеберцовой мышцы, общего сгибатели пальцев и длинного сгибателя I пальца, а также рассечении сумочно-связочного аппарата по задней и медиальной поверхности голеностопного сустава и стопы.
У детей старшего возраста при тяжелой форме косолапости показано проведение хирургических вмешательств не только на мягких тканях, но и на костях стопы — серповидная резекция среднего отдела стопы по Куслику для устранения приведения или остеотомия плюсневых костей по Пибоди. После операции накладывают гипсовую циркулярную повязку на всю голень и стопу в положении полной коррекции последней. Фиксация продолжается 4-6 мес со сменой повязок каждые 2 нед. Ортопедическая обувь на 1,5- 2 г.
Прогноз благоприятный.
Приведение переднего отдела стопы
Синоним : Metatarsus varus.
Это врожденная деформация, напоминает косолапость и является по сути одной из ее разновидностей.
Симптомы . Патология характеризуется приведением переднего отдела стопы. При metatarsus varus голень не ротирована, эквинусная установка стопы отсутствует, хотя имеется элемент супинации переднего отдела стопы, наличие закругленного наружного края, углубление свода стопы. Пятка при этом установлена совершенно нормально или даже в легкой степени valgus, чего никогда не бывает при косолапости.
Лечение с первых дней жизни ребенка консервативное. Обычно результат эффективен. В запущенных случаях требуется хирургическое лечение, которое заключается в остеотомии плюсневых костей у их основания и коррекции деформации (операция Пибоди).
Прогноз благоприятный.
Расщепление стопы
Чрезвычайно редкая врожденная патология, обычно она сочетается с расщеплением кисти.
Симптомы . На стопе расщепление может захватить всю длину стоны до предплюсны. Первые пальцы при этом могут отсутствовать, как и их плюсневые кости, или оказываются недоразвитыми. Кости стопы при данной патологии изменены и по размерам, и по форме. Несмотря на такой дефект, походка почти не нарушена и обычно больные с этим дефектом редко обращаются за помощью.
Лечение только хирургическое — соединение расщепленных частей стопы.
Прогноз благоприятный.
Полидактилия
При полидактилии функция стопы мало нарушена, обычно обращает внимание имеющийся косметический дефект при большом количестве добавочных пальцев.
Симптомы . Добавочные пальцы иногда имеют вид нормальных, иногда они недоразвиты. Нередко полидактилия сочетается с синдактилией и с врожденными или другого характера пороками на кости. В месте дополнительных пальцев возможно наличие и добавочных костей плюсны и предплюсны. Добавочные пальцы бывают как с медиальной, так и с боковой стороны стопы.
Лечение оперативное — удаление добавочных пальцев.
Прогноз благоприятный.
Макродактилия
Макродактилия на стопе — редкий порок.
Симптомы . Обычно наблюдается увеличение размеров I пальца, редко — II. Его размеры (длина и ширина) могут быть увеличены вдвое, хотя форма соответствует обычной структуре пальца.
Лечение хирургическое и только в том случае, если палец препятствует ношению нормальной обуви.
Прогноз благоприятный.
Источник
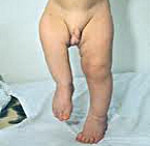
Деформация стопы проявляется по разным причинам. Начинается аномалия развития чаще всего с самого рождения и может продолжаться очень длительный период, если не предпринимать мер. Деформацию стопы у малышей бывает вальгусная и варусная.
Чем опасна такая патология у детей и как с ней справиться, разберемся в этой статье.
Особенности

Типы аномалии ступней
X-образное расположение стоп появляется из-за смещения во внутреннюю часть оси стопы. Аномалия продолжается с течением времени, что приводит к деградации сустава.
- Приобретенная форма связана с негативными ситуациями, возникшими после рождения и прямо, или косвенно, повлиявшими на опорно—двигательный аппарат;
- Сформировано так называемое гипотоническое расстройство мышц тканей ноги и это развивается на фоне общей деградации со склонением в сторону пятки;
- Может наблюдаться плоская стопа.
Предрасположенность является основной причиной развития деформации. Часто патология бывает у детей, родившихся раньше срока или при возникновении гипотрофии внутриутробного типа. В отдельных эпизодах оказывает влияние слабость соединительной ткани. Спровоцировать дебют вальгусной деформации могут и всевозможные инфекции с осложнениями, перенесенные в младенческом и детстве.
Следующие болезни также способствуют искривлению стопы:
- Полинейропатия;
- Полиомиелит;
- Детский парлич;
- Миодистрофия.

Плоская стопа у ребенка
Ожирение всегда нарушает развитие стопы. Плохо влияет и вывих или дисплазия бедренного сустава. Вальгусное нарушение имеет особенности и поэтому, нужно учесть и тип патологии.
- Врожденная.
- Приобретенная.
Врожденная деформация начинает развиваться еще в утробе матери. Проблемы, затронувшие ребенка после рождения – болезни, травмы, неправильное питание и т.д. провоцируют формирование приобретенной.
Симптомы
На начальном этапе стопа ног располагается довольно таки плоско, однако отклонения составляют от десяти до пятнадцати градусов. Если мама и папа делают первые шаги к устранению болезни, то ребенок вылечится достаточно быстро.

Вальгусная стопа от пятнадцати градусов
Если стопа отклоняется достаточно сильно, то есть от пятнадцати до двадцати градусов, то ребенок имеет вторую стадию. В этом случае лечение потребует больше усилий.
Искривление на до тридцати градусов возможно устранить, но все же лечение потребуется проводить достаточно долго. В этой стадии может быть необходимо хирургическое вмешательство, особенно, если отклонение превышает 30 градусов.
Деформация стопы у детей, как правило, проявляется в возрасте 12 месяцев и старше. Нарушения обнаруживются по внешним признакам. При ходьбе малыш нагружает не всю поверхность стопы, а только внутренний край. В такой ситуации родители обращаются за помощью к детскому ортопеду.
Какие признаки позволят выявить деформацию стопы:
- Становится некрасивой походка ребенка.
- При ходьбе часто слышны шарканья, поступь неуверенная.
- Ребенок малоактивен, постоянно просится на руки.
- Капризное и/или агрессивное поведение из-за постоянного дискомфорта и болей.
Это общая характеристика. Для более точной оценки необходимо инструментальное обследование.
Диагностика
Первоначально родители обращаются к врачу-педиатру. Тот, в свою очередь, направляет ребенка к детскому травматологу-ортопеду. В процессе осмотра определяется выраженность изменения стопы.
Обследование проводится с применением специального медицинского оборудования:
⦁ Компьютерная плантография для оценки строения стопы.
⦁ Подометрия — оценка нагрузки на различные участки стопы.
⦁ Рентгенография в трех проекциях.
⦁ У.З.И суставов — для уточнения диагноза.
Лечение
Своевременное лечение крайне важно, иначе всю оставшуюся жизнь ребенок будет страдать от аномалии развития стопы. На сегодняшний день наилучшим образом зарекомендовало себя сочетание следующих видов терапии:
⦁ Физиотерапия;
⦁ Массаж;
⦁ Специальная ортопедическая обувь и стельки;
⦁ Лечебная гимнастика.
Эффективность процедур подтверждена многочисленными экспертами. Главное выбрать наилучшее сочетание. При составлении лечебного комплекса принимают во внимание возраст ребенка и характерные черты развития патологии. Выбирать процедуры обязан грамотный эксперт – реабилитолог или же врач. По иронии судьбы, самыми значимыми являются мелкие, рутинные манипуляции, выполнение которых лежит на родителях.
Занятия с детьми до пяти лет проводятся преимущественно в игровой форме. Хорошо идут мультипликационные тренировки. Спросите врача, как можно ознакомиться с необходимыми материалами. Вот примерные упражнения из ежедневного комплекса:
⦁ Попеременная ходьба на наружном и внутреннем крае стопы.
⦁ Хождение по различным, выпуклым и неоднородным поверхностям: стремянке, каштанам, гальке.
⦁ Перекатывание скалки ступней.
⦁ Рисование с поддержкой крупных пальцев.
⦁ Хватание и удержание небольших предметов пальцами ног.
Когда, в силу различных причин, невозможно обеспечить достаточную нагрузку на стопы, подключают массаж. Его целью является гармонизация мышечного тонуса — расслабление мышц по внешнему краю ног и тонизирование по внутреннему.
Выполнять массаж должен опытный специалист. Во время сеанса массируется не только нога, но и спина. Массаж назначают курсами с перерывом в 3-4 месяца.
В свободное от процедур и массажа время полезно ходить босиком по садовой траве, специальным сенсорным дорожкам, коврикам. Последние можно сделать самостоятельно и использовать в условиях городской квартиры.
Еще одна важная составная часть терапии – ношение особой обуви и использование ортопедических стелек. Ценность такой терапии крайне высока. Обувь изготавливают индивидуально, с учетом всех особенностей конкретного ребенка. Готовые стельки применяются в более легких случаях и для профилактики рецидива после выздоровления.
К хирургическому вмешательству прибегают крайне редко и в самых тяжелых случаях.
Прогнозы и профилактика
Если родители вовремя обнаружили деформацию, сразу обратились а помощью и скрупулезно выполняли все рекомендации, то со времени от проблемы не остается ни следа. Прогноз у патологии весьма благоприятный. Однако, терять бдительность не стоит. Выполнение специальной гимнастики, гигиенического массажа и грамотный подбор обуви позволят бывшему ребенку никогда не вспоминать о детских проблемах.
Дети интенсивно растут. Питание обеспечивает строительный материал для роста. Для правильного формирования костной и хрящевой ткани нужен не только кальций, но и полноценные белки и высококачественные жиры. Энергию поставят углеводы. Присутствие в рационе транс-жиров (маргарин, кондитерские изделия, промышленная выпечка…) и химических добавок крайне негативно влияет на формирование растущих тканей малыша. Уделив внимание составлению рациона можно значительно ускорить выздоровление и избежать неблагоприятных ситуаций со здоровьем в будущем.
Применение любых добавок к пище в обязательном порядке должно обсуждаться с лечащим врачом. Самые лучшие витаминные комплексы могут попросту не содержать жизненно важных веществ, необходимых растущему организму. А в некоторых ситуациях, избыток того или иного вещества может препятствовать усвоению чего-то еще. Ни один институт на земном шаре еще не разработал способ заменить натуральное питание. Поэтому упор, в борьбе за тот или иной нутриент, необходимо делать на обычные продукты. И, только в случае доказанной необходимости, подключать витаминно-минеральные комплексы.
Для хорошего усвоения пищи и гармоничного протекания обменных процессов людям необходим солнечный свет. Прогулки на свежем воздухе — обязательное условие правильного формирования детского скелета.
Выбор обуви для прогулок и домашнего ношения крайне важно обсуждать с лечащим врачом. Как в период лечения. так и после выздоровления — в качестве профилактики.
Источник
