Анализы генетика при планировании беременности в новокузнецке
- ИНВИТРО
- Анализы
- Генетические предрасположенности
Последнее изменение: февраль 2020
Cтоимость анализов указана без учета взятия биоматериала
№ 101ГПМ
Тест включает определение наследственных факторов риска развития тромбозов, артериальной гипертензии, инфаркта миокарда, ишемического инсульта, онкологических заболеваний, бесплодия, остеопороза, нарушения обмена билирубина, ожирения, болезни Крона. Проводится анализ полиморфизмов в генах, отвечающих за возникновение частых аутосомно-рецессивных заболеваний: муковисцидоза, фенилкетонурии, спинальной амиотрофии. Определяются резус-фактор и хромосомный набор.
№ 101ГПЖ
Определяются наследственные факторы риска развития тромбозов, артериальной гипертензии, инфаркта, инсульта, остеопороза, семейных форм рака молочной железы и/или яичников, бесплодия, нарушения обмена билирубина, ожирения, болезни Крона. Проводится анализ полиморфизмов в генах, отвечающих за возникновение частых аутосомно-рецессивных заболеваний: муковисцидоза, фенилкетонурии, спинальной амиотрофии. Определяются резус-фактор и хромосомный набор.
№ 102ГПМ
Тест включает определение наследственных факторов риска развития тромбозов, артериальной гипертензии, инфаркта миокарда, ишемического инсульта, онкологических заболеваний, бесплодия, остеопороза, нарушения обмена билирубина, ожирения, болезни Крона. Проводится анализ полиморфизмов в генах, отвечающих за возникновение частых аутосомно-рецессивных заболеваний: муковисцидоза, фенилкетонурии, спинальной амиотрофии. Определяются резус-фактор и хромосомный набор.
№ 102ГПЖ
Определяются наследственные факторы риска развития тромбозов, артериальной гипертензии, инфаркта, инсульта, остеопороза, семейных форм рака молочной железы и/или яичников, бесплодия, нарушения обмена билирубина, ожирения, болезни Крона. Проводится анализ полиморфизмов в генах, отвечающих за возникновение частых аутосомно-рецессивных заболеваний: муковисцидоза, фенилкетонурии, спинальной амиотрофии. Определяются резус-фактор и хромосомный набор.
№ 103ГПМ
Тест включает определение наследственных факторов риска развития тромбозов, артериальной гипертензии, инфаркта миокарда, ишемического инсульта, онкологических заболеваний, бесплодия, остеопороза, нарушения обмена билирубина, ожирения, болезни Крона. Проводится анализ полиморфизмов в генах, отвечающих за возникновение частых аутосомно-рецессивных заболеваний: муковисцидоза, фенилкетонурии, спинальной амиотрофии. Определяются резус-фактор и хромосомный набор.
№ 103ГПЖ
Определяются наследственные факторы риска развития тромбозов, артериальной гипертензии, инфаркта, инсульта, остеопороза, семейных форм рака молочной железы и/или яичников, бесплодия, нарушения обмена билирубина, ожирения, болезни Крона. Проводится анализ полиморфизмов в генах, отвечающих за возникновение частых аутосомно-рецессивных заболеваний: муковисцидоза, фенилкетонурии, спинальной амиотрофии. Определяются резус-фактор и хромосомный набор.
Выбирая, где выполнить Генетические предрасположенности в Новокузнецке и других городах России, не забывайте, что стоимость, методы и сроки выполнения исследований в региональных медицинских офисах могут отличаться
Последнее изменение: февраль 2020
Источник
Перед началом лечения пациенты проходят обследование и подготовку к процедуре ЭКО. Обследование направлено не только на выявление противопоказаний к планированию беременности, но и на выявление и коррекцию причин, ухудшающих прогноз на вынашивание беременности и рождение здорового ребенка. Длительность обследования может составлять 1-3 месяца. Пройти обследование возможно по месту жительства или в клинике «Мать и дитя».
При подготовке к переносу оттаяных эмбрионов обследование женщины проводится в соответствии с перечнем обследований перед ЭКО с учетом сроков годности результатов ранее проведенных анализов. Обследование мужчины не проводится.
Для проведения ЭКО пациенты должны предоставить результаты нижеперечисленных обследований (в скобках указан срок, в течение которого анализ действителен).
Мужчине нужно пройти обязательное обследование
- кариотипирование клеток крови (бессрочно);
- MAR-тест (1 год);
- исследование методом ПЦР отделяемого уретры на хламидии, микоплазму, уреаплазму, вирус простого герпеса 1 и 2 типа, цитомегаловирус (6 мес.);
- спермограмма, морфология сперматозоидов (3 мес.);
- определение антител к бледной трепонеме (ИФА) (3 мес.);
- определение антител IgM, IgG к ВИЧ (3 мес.);
- определение HbsAg, IgM и IgG к вирусному гепатиту В, антител к вирусному гепатиту С (3 мес.);
- определение IgM, IgG к вирусу простого герпеса 1 и 2 типа (3 мес.);
- микроскопическое исследование (мазок) отделяемого уретры на аэробные и факультативно-анаэробные микроорганизмы, грибы рода кандида, трихомонады (10 дней).
и обследование по показаниям (мужчине)
- анализ фрагментации ДНК сперматозоидов;
- HBA-тест;
- AZF-анализ (при азооспермии и концентрации сперматозоидов < 5 млн/мл):,
- CFTR-анализ (при азооспермии и др.);
- консультация андролога;
- консультация уролога;
- консультация генетика;
- консультации других специалистов;
- УЗИ органов мошонки, ТРУЗИ предстательной железы.
Женщине нужно пройти обязательное обследование
- группа крови и резус-фактор (бессрочно);
- кариотипирование клеток крови (бессрочно);
- флюорография (1 год);
- кольпоскопия (1 год);
- мазок на атипические клетки (6 мес.);
- УЗИ молочных желез на 5-9 день менструального цикла (6 мес.), женщинам старше 35 лет — маммография (1 год), (при наличии патологии — заключение маммолога о возможности планирования беременности и использования половых стероидов);
- ЭКГ (6 мес.);
- справка от терапевта о состоянии здоровья и возможности планирования и вынашивания беременности (6 мес.);
- ультразвуковое исследование органов малого таза на 5-7 день менструального цикла (6 мес.);
- гормональный профиль: ФСГ, АМГ, ЛГ, эстрадиол, пролактин на 3-7 день менструального цикла (6 мес.); по показаниям перечень гормонов может быть расширен;
- обследование функции щитовидной железы: УЗИ, кровь на ТТГ, св.Т4 (6 мес.); при наличии патологии — заключение эндокринолога;
- исследование методом ПЦР отделяемого цервикального канала на хламидии, микоплазму, уреаплазму, вирус простого герпеса 1 и 2 типа, цитомегаловирус, ВПЧ качественный, при положительном результате — определение типа (6 мес.);
- определение антител к бледной трепонеме (ИФА) (3 мес.);
- определение антител Ig M, IgG к ВИЧ (3 мес.);
- определение HbsAg, Ig M и IgG к вирусному гепатиту В, антител к вирусному гепатиту С (3 мес.);
- IgM и IgG к вирусу краснухи (3 мес.) — при наличии положительного результата анализа уровня IgG с высокой авидностью — бессрочно;
- IgM и IgG к вирусу герпеса, IgM и IgG к цитомегаловирусу, IgM и IgG к токсоплазме (3 мес.);
- бактериологическое исследование (посев) отделяемого цервикального канала (3 мес.);
- биохимический анализ крови: АЛТ, АСТ, общий белок, билирубин, альбумин, глюкоза, креатинин, мочевина (1мес.);
- комплексное исследование системы гемостаза: АЧТВ, РФМК, тромбиновое время, фибриноген, тромбоциты, ПТИ по Квику, Антитромбин III, Д-димер (1 мес.);
- развернутый анализ крови (10 дней);
- общий анализ мочи (10 дней);
- микроскопическое исследование отделяемого уретры, цервикального канала, влагалища на аэробные и факультативно-анаэробные микроорганизмы, грибы рода кандида, трихомонады (10 дней);
- УЗИ внутренних органов;
- анализ крови на онкомаркер СА125;
- результаты ранее проводимого обследования по поводу бесплодия: гистологическое исследование, выписки и т.д.
и обследование по показаниям (женщине)
- консультация генетика;
- консультации других специалистов;
- исследование состояния матки и маточных труб (гистеросальпингография или гистеросальпингоскопия, гистероскопия и лапароскопия).
Почему парам с бесплодием рекомендуют лабораторно-генетическое обследование
Генетические дефекты могут не проявляться у родителей, но служить причиной бесплодия, невынашивания беременности и приводить к наследственным заболеваниям ребенка. Выявление генетической причины бесплодия или невынашивания беременности позволяет выбрать оптимальную схему лечения и предотвратить рождение ребенка с наследственной патологией.
Исследование кариотипа рекомендуется всем парам при планировании беременности, особенно в случаях бесплодия, а также парам старше 35 лет. Нарушения кариотипа у любого из родителей являются показанием к проведению преимплантационной генетической диагностики эмбриона (ПГД) при планировании беременности методами ВРТ.
Тяжелые нарушения сперматогенеза могут быть связаны с микроделециями Y-хромосомы — потерей небольших участков в Y-хромосоме, которые также называют AZF-участками. Анализ микроделеций Y-хромосомы (AZF-анализ) показан всем пациентам с азооспермией (отсутствием сперматозоидов) и олигозооспермией (снижением числа сперматозоидов, особенно при концентрации сперматозоидов менее 5 млн в 1 мл спермы).
При планировании беременности рекомендуется обследование на носительство мутаций генов, которые могут привести к тяжелой наследственной болезни у ребенка — муковисцидозу (CFTR-анализ) и фенилкетонурии (PAH-анализ).
Носительство гена муковисцидоза также может являться причиной мужского бесплодия, поэтому CFTR-анализ рекомендован при азооспермии, снижении концентрации и подвижности сперматозоидов.
Источник
Преимплантационная генетическая диагностика (ПГД) или доимплантационная диагностика представляет собой анализ генетических нарушений у эмбрионов до их имплантации в полости матки. Это новое направление в области генетической диагностики и репродуктивных технологий. Исследование проводится на самом раннем этапе развития человеческого организма — на этапе, когда возраст эмбриона всего несколько дней, и он состоит из нескольких клеток. Такая диагностика возможна только при проведении лечебного цикла экстракорпорального оплодотворения. ПГД (доимплантационная диагностика) позволяет предотвратить перенос генетически неполноценного эмбриона в полость матки. Главным преимуществом ПГД является проведение до наступления беременности. Проводится преимплантационная генетическая диагностика в Новокузнецке в клинике «Мать и дитя».
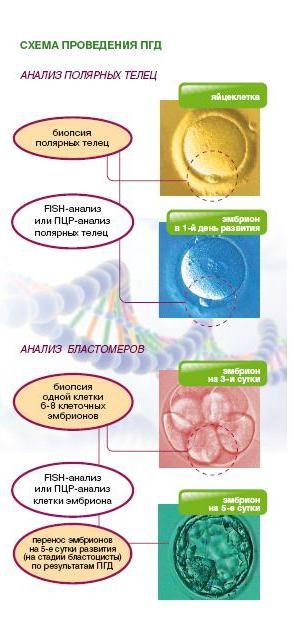
Впервые преимплантационная генетическая диагностика (ПГД) была проведена в 1990 году. В настоящее время ПГД проводится во многих странах, активно развивающих вспомогательные репродуктивные технологии. В мире родилось уже более 2500 детей после ПГД.
В зависимости от цели и методов исследования выделяют три основных направления ПГД:
- диагностика числовых нарушений хромосом (анеуплоидии);
- ПГД при транслокациях;
- ПГД моногенных дефектов.
В случае ПГД числовых нарушений хромосом (анеуплоидии) выявляются отклонения от нормального числа хромосом, которые могут приводить к тяжелым болезням, таким как синдром Дауна (трисомия 21), синдром Патау (трисомия 13), синдром Эдвардса (трисомия 18). ПГД при транслокациях проводится для случаев перестроек в кариотипе одного из супругов с целью выявления несбалансированных хромосомных нарушений у эмбриона, которые могут являться причиной невынашивания беременности или тяжелого врожденного заболевания ребенка. Оба типа ПГД являются цитогенетическими исследованиями и выполняются методом FISH.
ПГД моногенных дефектов проводится для случаев, когда у супругов имеется высокий генетический риск тяжелого наследственного заболевания, связанного с мутациями определенного гена. К наследственным заболеваниями, в отношении которых осуществляется ПГД относятся муковисцидоз, фенилкетонурия, адреногенитальный синдром, врожденный поликистоз почек, нейрофиброматоз, гемофилия, мышечная дистрофия Дюшенна, спинальная амиотрофия и многие другие генные болезни в тех случаях, когда супруги обследованы и имеют заключение молекулярно-генетического исследования. При ПГД моногенных дефектов применяются молекулярно-генетические методы. Исследование включает прямой анализ мутаций и косвенный анализ сцепленных маркеров.
Преимплантационная генетическая диагностика показания для ПГД в «Мать и дитя»:
- При неудачах ЭКО;
- В случаях привычного невынашивания беременности;
- Если у одного или обоих будущих родителей диагностированы хромосомные патологии;
- Если возраст будущей мамы превышает 39 лет;
- Если возраст будущего папы превышает 44 года.
Как проводится ПГД?
Проведение преимплантационной диагностики возможно только в рамках лечебного цикла ЭКО, а точнее ЭКО ИКСИ. Подготовка к лечебному циклу и сам лечебный цикл ЭКО с ПГД практически не отличаются от обычного лечебного цикла: женщина получает гормональные препараты для стимуляции суперовуляции, производится трансвагинальная пункция фолликулов, оплодотворение яйцеклеток сперматозоидами в условиях эмбриологической лаборатории. Перенос эмбрионов проводится на 5-6 сутки. Особенностью лечебного цикла является то, что при проведении циклов ЭКО с ПГД используется процедура ИКСИ. Это необходимо в связи с тем, что при обычном ЭКО к яйцеклетке добавляется большое количество сперматозоидов. Затем, при заборе полярных телец или бластомеров, есть риск попадания в анализ вместе с клеткой эмбриона генетического материала сперматозоида, не участвовавшего в оплодотворении.
Собственно доимплантационная генетическая диагностика проводится после получения фолликулов и оплодотворения, в период развития эмбриона in vitro, до переноса в полость матки. Материалом для генетического исследования при проведении ПГД является генетический материал яйцеклетки и эмбриона. Генетический материал яйцеклетки, полученной в программе ЭКО, исследуется косвенным образом по полярным тельцам. Диагностика генетических нарушений по полярным тельцам более подробно рассмотрена в соответствующем разделе. Первое полярное тельце получают до оплодотворения, второе — после оплодотворения. После оплодотворения эмбрион развивается — клетки делятся. На третий день эмбрион состоит из 6-8 клеток, которые называются бластомерами. Один бластомер забирается для генетического исследования. Получение полярных телец и бластомеров проводится с помощью специальных микроманипуляций и носит название биопсии эмбрионов. Считается, что такая процедура не нарушает дальнейшего развития эмбриона. Полученные клетки (полярные тельца, бластомеры) используют для генетического исследования.
В то время пока выполняется генетическая диагностика, эмбрионы продолжают развиваться в соответствующей культуральной среде до переноса в полость матки на 5 сутки развития. К этому времени эмбрион должен достичь стадии бластоцисты. Перед переносом эмбриолог оценивает строение и форму эмбрионов (морфологию). Результат генетической диагностики сопоставляется с морфологией эмбрионов и делается заключение о том, какие эмбрионы рекомендуются для переноса в матку. Для переноса отбирают самые лучшие по морфологическим характеристикам эмбрионы без генетических нарушений. Генетические исследования, выполняемые в рамках ПГД, высокотехнологичны. Анализ проводится на очень малом количестве материала — на забранных с помощью биопсии полярных тельцах и бластомерах — и в очень сжатые сроки. Для анализа бластомеров доступно всего 2 суток. Эмбрион не может продолжать свое развитие вне организма матери далее стадии бластоцисты (5 сутки после оплодотворения), поэтому исследование обязательно должно быть выполнено за это короткое время.
Для проведения преимплантационной диагностики применяются с одной стороны новейшие, с другой стороны — проверенные методы генетических исследований. Для ПГД числовых хромосомных нарушений, ПГД при транслокациях в клинике «Мать и дитя» применяется метод FISH (флуоресцентная гибридизация in situ). При проведении ПГД моногенных заболеваний применяется метод ПЦР.
Диагностика генетических нарушений по полярным тельцам
Если генетическое нарушение наследуется от женщины, то можно отобрать «здоровые» эмбрионы, пройдя процедуру тестирования только полярных телец, не трогая сам эмбрион. Либо может проводиться последовательное изучение полярных телец, затем бластомеров.
Что такое полярные тельца? При созревании женской половой клетки (ооцита) происходит её деление (мейоз) для распределения генетического материала. Во время этого деления ооцит распределяет хромосомный материал 2 раза. В первый раз хромосомный материал (46 хромосом) удваивается и разделяется между двумя клетками. Одну из этих клеток называют первое полярное тельце. Затем вторая клетка проходит ещё один цикл деления, но уже без удвоения генетического материала, и распределяет свой генетический материал в равном количестве (по 23 хромосомы) между дочерними клетками. Одна клетка становится яйцеклеткой, а вторая — вторым полярным тельцем. Полярные тельца характерны для зрелой яйцеклетки и не принимают дальнейшего участия ни в оплодотворении, ни в развитии эмбриона. Эти два полярных тельца мы можем исследовать, чтобы установить унаследовала ли генетический дефект яйцеклетка, или генетический дефект попал в полярное тельце.
Доимплантационная диагностика может проводиться по полярным тельцам и бластомерам. Либо только по полярным тельцам или только бластомерам. Какая именно схема ПГД будет применяться для каждого конкретного случая, определяется на консультации с врачом генетиком при планировании ПГД. В клинике «Мать и дитя» в большинстве случаев проводится последовательный анализ сначала полярных телец, затем бластомеров. Это связано с тем, что преимплантационная диагностика основана на анализе минимального материала и включение в исследование полярных телец повышает точность и эффективность диагностики.
Безопасность ПГД
Многих будущих родителей волнует вопрос: «А не навредит ли процедура ПГД здоровью ребёнка?». Забор бластомера производят на третий день, когда клетки будущего ребёнка ещё универсальны, не дифференцированы и одни клетки без ущерба для его здоровья заменяются другими. Забор полярных телец считается еще менее инвазивным для эмбриона. Риски использования ПГД связаны, главным образом, с общими рисками программы ЭКО (например, риск развития синдрома гиперстимуляции яичников).
Определение пола ребенка
Анализ половых хромосом включается в ПГД анеуплоидии, поскольку нарушения по половым хромосомам возникают достаточно часто и могут приводить к таким хромосомным заболеваниям как синдром Клайнфельтера, синдром Шерешевского-Тернера, синдром трисомии Х. Частота таких нарушений сопоставима с частотой нарушений по хромосоме 21 (синдром Дауна). Без медицинских показаний ПГД с целью анализа пола эмбриона не проводится. В настоящее время законодательство Российской Федерации запрещает выбирать эмбрионы по полу. Поэтому при проведении ПГД информация о составе половых хромосом полностью предоставляется только при нарушениях в составе половых хромосом. В случае же нормы — XX или XY «нормальный состав половых хромосом». Исключение составляет ПГД для сцепленных с полом заболеваний. В этом случае имеется риск тяжелого заболевания у определенного пола и ПГД проводится именно с целью выбора эмбрионов по полу.
ПГД и пренатальная диагностики
ПГД представляет собой новый метод ранней диагностики генетических нарушений до имплантации, то есть до наступления беременности. Отчасти эта технология представляет собой альтернативу традиционной пренатальной (дородовой) диагностики. Как ПГД, так и пренатальная диагностика позволяют выявлять хромосомные нарушения и генные дефекты.
Пренатальная диагностика в настоящее время является основным методом профилактики наследственной патологии. Она проводится на сроках 10-22 недели беременности, когда при проведении медицинской процедуры, при внедрении в полость матки, забирают материал плода для определения его генетического статуса. По результатам генетической исследования, в случае выявления генетических нарушений у плода, семья принимает решение о прерывании или сохранении данной беременности. Порой до достижения результата (отсутствие у плода генетической патологии) приходится прерывать несколько беременностей. Прерывание беременности может быть неприемлемо с морально-этической точки зрения, религиозных позиций. Попытки родить здорового ребенка, сопровождающиеся прерываниями беременности, могут истощить репродуктивное здоровье женщины. Это касается, в том числе, репродуктивного возраста, который имеет значение как для естественного зачатия и вынашивания беременности, так и для успешного цикла ЭКО.
Возможность диагностики еще до наступления беременности (у эмбриона, которого еще нет в полости матки) является главным преимуществом ПГД. Такая диагностика минимизирует риск того, что придется прервать развитие плода по генетическим причинам. Кроме того, в цикле ЭКО-ПГД получают обычно несколько эмбрионов, что позволяет выбрать эмбрион без генетического нарушения. Недостатками ПГД являются необходимость прохождения лечебного цикла ЭКО, достаточно высокая стоимость. Тем не менее, преимущества ПГД и опыт применения в разных клиниках во всем мире доказывают эффективность этой технологии.
На сегодняшний день ПГД предоставляет пациентам с наследственной патологией альтернативный способ снизить риск беременности больным плодом и рождения ребенка с генетическим заболеванием.
Необходимо учитывать, что ПГД не может являться полной заменой пренатальной диагностики, поскольку пренатальная диагностика направлена также на выявление врожденных пороков у плода, которые выявляются только на определенном этапе внутриутробного развития.
Часто результаты преимплантационной диагностики рекомендуется подтверждать во время беременности. Это связано с тяжестью наследственной патологии. ПГД обладает достаточной точностью для практического использования этого вида диагностики. Однако никакая диагностика, в том числе и пренатальная, не обладает абсолютной точностью. В мире известны единичные случаи ошибочной диагностики при ПГД. В связи с тяжестью наследственной патологии, которая проверяется при ПГД и пренатальной диагностике, необходимо применить все методы исследования и подтверждающей диагностики, чтобы исключить генетический дефект.
Памятка для пациентов, планирующих проведение преимплантационной генетической диагностики
При планировании проведения преимплантационной генетической диагностики в лечебном цикле ЭКО-ИКСИ необходимо проконсультироваться у врача генетика. С врачом обсуждаются следующие вопросы: какой вид ПГД необходим в вашем случае, возможность проведения ПГД, есть ли у вас все необходимые обследования, риски, связанные с проведением цикла ЭКО-ИКСИ-ПГД. При планировании ПГД моногенных заболеваний и ПГД при траслокациях может потребоваться подготовительный этап, суть которого разъясняет врач генетик.
Если все обследования пройдены, и врач сообщил, что всё готово для проведения ПГД, то вам необходимо за неделю до планируемого вступления в лечебный цикл связаться с врачом генетиком и сообщить, о том, что вы планируете вступление в цикл.
Исходы ПГД
ПГД является новым эффективным способом профилактики наследственных заболеваний. Однако необходимо учитывать, что проведение лечебного цикла ЭКО-ИКСИ-ПГД не может гарантировать 100% успешного решения проблемы здоровья ребенка.
Результативность ЭКО составляет около 40%. Несмотря на то, что к ПГД могут прибегать супружеские пары без бесплодия, шансы наступления беременности после ЭКО для них приблизительно те же.
Существенным фактором, влияющим на результат лечения с применением ПГД, является возраст пациентки. Количество и качество яйцеклеток уменьшается с возрастом и снижает шансы получения эмбрионов в лечебном цикле ЭКО. Может получиться так, что после пункции и оплодотворения не окажется эмбрионов для проведения ПГД.
Существует вероятность того, что некоторые эмбрионы не смогут быть диагностированы. Не следует забывать, что ПГД — анализ с высокими рисками вследствие малого количества биологического материала.
По результатам ПГД возможна отмена переноса в полость матки. Все морфологически нормальные эмбрионы могут оказаться с генетическими нарушениями. И наоборот, эмбрионы с нормальным генетическим статусом могут быть не рекомендованы к переносу вследствие плохой морфологии.
Важно помнить, что ПГД проводится в отношении конкретных генетических нарушений и не может предотвратить всех возможных генетических болезней. Так, диагностика анеуплоидий по пяти хромосомам проводится в отношении хромосом, которые наиболее часто приводят к хромосомным болезням или прерыванию беременности. Намного реже, но все-таки случаются нарушения и по другим хромосомам.
Моногенных болезней описано около 4000. ПГД проводится только в отношении конкретной болезни, по которой в семье имеется высокий риск. Невозможно гарантировать полное здоровье ребенка и отсутствие любого другого наследственного заболевания. Для всех существующих заболеваний, для которых не проводилась ПГД, риск остается общепопуляционным.
Возможны ли ошибки самой диагностики? Точность ПГД достаточно высока (около 95%), но абсолютной точности не гарантирует ни одна диагностика. При проведении ПГД мы применяем только самые лучшие системы и схемы, разработанные в мире и зарекомендовавшие себя в ПГД. Во всех сложных случаях мы проводится специальный подготовительный этап. Все транслокации, генные мутации с которыми к нам поступают пациенты на ПГД, подвергаются проверке на подготовительном этапе. Система информативных маркеров, которая подбирается для генного заболевания, существенно снижает риск ошибок диагностики. В то же время такие явления как перестройки в геноме de novo (вновь возникшие), рекомбинация, мозаицизм могут вмешаться и повлиять на заключение.
Источник

.jpg)